Панические атаки у детей – явление сравнительно редкое, не более 3% больных от общей популяции. Заболевание протекает тяжело, ребенок страдает от немотивированных приступов страха, внутренней тревоги. Это создает помехи в обучении, встречает непонимание со стороны сверстников, которое может вылиться в травлю. Симптомы пугают самого ребенка и родителей, заставляют активно искать пути решения проблемы. Поиск не всегда приводит людей в нужное место, т. е. в кабинет психиатра. Часто родители обращаются к всевозможным шарлатанам: «народным целителям», экстрасенсам, священникам и прочее, вплоть до экзорцистов. Стоит ли говорить, что малышу на пользу такая терапия не идет, а отсутствие результатов только усугубляют стресс.
Чтобы бороться с проявлениями панического синдрома успешно, нужно перестать принимать его за нечто сверхъестественное. Это хоть и редкая, но вполне изученная медицинская проблема.
Что нужно знать.
- Панические атаки бывают в основном у школьников после 7-10 лет.
- В группе риска автоматически оказываются дети, вступившие в переходный возраст, т. к. их гормональный фон существенно меняется.
- Возникновение болезни невозможно предсказать и трудно предупредить. Все, что могут сделать родители, – не допускать переутомления малыша и по возможности снижать нагрузку на его психику.
Признаки панической атаки
Паническая атака может быть мотивированной и немотивированной. Мотивированная атака вызвана реальным источником страха, например, малыш может отреагировать таким образом на сцену домашнего насилия, на нападение животного и т. п. Такая реакция нормальна, она разовая и не требует какого-либо специального лечения. Покажите ребенка психологу, чтобы сильный испуг не перерос в психологическую травму, это все, что нужно. Немотивированная атака является признаком патологии.
Приступ немотивированного страха может происходить в любой ситуации, даже тогда, когда ребенку ничто не угрожает, и он не напуган. Если это случилось, необходимо обратиться к врачу незамедлительно.
Симптомы и первые признаки панических атак у подростков:
- разная степень беспокойства: от беспричинного волнения, до полноценной паники;
- одышка;
- тремор конечностей;
- онемение тела;
- нарушение функций пищеварения и мочеиспускания;
- тошнота и рвота;
- головокружение;
- периодичность приступов.
Иногда обострение синдрома может вызвать межреберная невралгия. Во время таких приступов затрудняется дыхание, что может сильно пугать подростка. Но в детском возрасте эта болезнь встречается редко.
Можно ли перерасти ПА
Некоторые папы и мамы надеются, что паническая атака, как и истерика, попросту пройдет сама с возрастом. Но врачи предупреждают: если не лечить ПА, то они перерастут в панические расстройства, психические заболевания, будут мешать подростку социализироваться, строить отношения или карьеру.
Именно поэтому родителям необходимо знать симптомы ПА у ребенка:
- учащенное сердцебиение и частое поверхностное дыхание;
- побледнение кожи;
- испарина на ладонях, спине;
- жалобы на тошноту, спазмы в желудке;
- тремор конечностей;
- головная боль или головокружение.
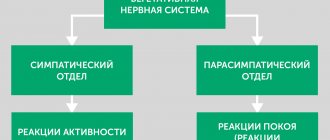
Эти симптомы указывают на проблемы с вегетативным отделом НС и требуют квалифицированной терапии.
Причины появления
Есть три типа причин возникновения болезни: биологические, психологические и генетические. К первым относятся заболевания внутренних органов, симптомом которых может быть панический синдром. Чаще всего это неправильная работа надпочечников, приводящая к неконтролируемым избыточным выбросам катехоламинов и общему гормональному дисбалансу. Возможна биологическая предрасположенность к болезни, для активации которой нужен внешний фактор: стресс, психологическая травма, напряженные жизненные обстоятельства.
Психологические причины панических атак у подростков – это всевозможные расстройства личности, избыточный стресс, давление со стороны родителей и учителей, травля со стороны сверстников, проблемы переходного периода и прочее. Показатели заболеваемости растут среди детей из неблагополучных семей. К психологическим причинам можно отнести такие факторы:
- насилие в семье;
- алкоголизм, наркомания, пониженная социальная ответственность родителей;
- авторитарное воспитание.
Генетические причины – это плохая наследственность. Риск заболеваемости увеличивается в среднем на 17% при наличии родственников первой линии, ранее испытывавших приступы. Однако генетический фактор может проявиться, а может никогда не напоминать о себе, поэтому причины заболеваемости лучше всего рассматривать в комплексе.
Психологический фактор зачастую выступает в роли триггера, активируя другие предрасположенности организма. Без него болезнь может никогда не возникнуть, даже если существуют все остальные предпосылки к ее развитию.
PsyAndNeuro.ru
За последние десять лет опубликовано несколько мета-анализов, обобщающих современные знания о лечении тревожных расстройств у пациентов детского и подросткового возраста, о переносимости, предикторах и модераторах результатов лечения, а также о факторах риска.
Для данного обзора были отобраны РКИ, опубликованные в течение 10 лет до июля 2021 г., посвященные тревожным расстройствам у детей и подростков. Исследования, в которых применялись диагностические категории DSM-4, причисляли ПТСР к тревожным расстройствам и не всегда включали сепарационное тревожное расстройство.
Тревожные расстройства начинаются раньше всех других психических заболеваний детского возраста, средний медианный возраст начала болезни – 6 лет (депрессия – 13 лет, расстройства, связанные с злоупотреблением психоактивными веществами – 15 лет).
Специфические фобии
Специфические фобии относятся к тревожным расстройствам, начинающимся в самом раннем возрасте (средний медианный возраст начала болезни – 6 лет).
Сепарационное тревожное расстройство
Средний возраст начала заболевания – 8 лет. В США сепарационное тревожное расстройство встречается у 6,7 % детей (у девочек чаще, чем у мальчиков). Сепарационное тревожное расстройство повышает риск развития панического расстройства в более позднем возрасте (коэффициент риска – 3,5) и значительно повышает риск генерализованного тревожного расстройства (коэффициент риска – 7,7).
Социальное тревожное расстройство (СТР)
У детей с социальным тревожным расстройством часто наблюдается поведенческая ингибиция. Полное проявление симптомов тревожного расстройства приходится на возраст около 12 лет. Социальное тревожное расстройство, которое встречается примерно у 9 % подростков, связано с повышенным риском развития других тревожных расстройств и отказом посещать школу.
Генерализованное тревожное расстройство (ГТР)
Как и в случае с большинством других тревожных расстройств, женский пол повышает риск ГТР в постпубертатном возрасте. В возрасте 13-18 лет ГТР встречается у 2,2 % подростков.
Паническое расстройство (ПР)
Паническое расстройство – “последнее” по хронологии развития детское тревожное расстройство. Заболеваемость, как и в случае с социальным тревожным расстройством и ГТР, повышается в более старших возрастных группах: 1,8 % в возрасте 13-14, 2,3 % в возрасте 15-16, 3,3 % в возрасте 17-18.
Агорафобия
В возрасте 13-17 встречается у 2,5 %.
Пропорция пациентов с тяжелой формой тревожности (значительное ухудшение функциональности или очень сильный дистресс) варьируется в зависимости от диагноза. Тяжелые формы ПР, СТР и ГТР чаще встречаются у более старших детей, затрагивая 8,3 % подростков. Большинство подростков с ПР или агорафобией переживают сильную тревожность; в группе подростков с ГТР тяжелая форма тревожности встречается у половины пациентов. При СТР тяжелая форма тревожности – в 14,3 % случаев. При сепарационном тревожном расстройстве тяжелая форма тревожности – у 7,9 %, при специфических фобиях – <5 %.
На данный момент остается неясным, каким образом комбинация известных факторов внешней среды, биологических факторов и факторов развития приводит к возникновению тревожных расстройств.
Когнитивные факторы риска
К когнитивным факторам риска тревожных расстройств относят когнитивные искажения, связанные с реакцией на угрозу, нетолерантность к неопределенности, заученное поведение (например, избегание). Избегание ситуаций, провоцирующих у ребенка или подростка тревогу, действует по принципу негативного подкрепления. Нетолерантность к неопределенности проявляется в тенденции негативно реагировать (на эмоциональном, когнитивном, поведенческом уровне) на состояние неопределенности.
Поведенческая ингибиция как фактор риска
Поведенческая ингибиция – чувство подавленности, возникающее при контакте с незнакомыми людьми или в незнакомых обстоятельствах – наблюдается у 15 % детей и повышает риск тревожных расстройств (ГТР, СТР, ПР и сепарационное тревожное расстройство). Некоторые исследования, включая мета-анализы, говорят, что сильнее всего (в 7 раз) поведенческая ингибиция повышает риск СТР; почти у половины детей с поведенческой ингибицией развивается СТР, при этом риск не зависит от темперамента и возраста. Отдельные аспекты поведенческой ингибиции – боязнь взрослых – могут быть связаны с риском сепарационного тревожного расстройства.
Обстановка в семье как фактор риска
Родитель с ГТР, разлука с родителями и дисфункциональная семья (в соответствии с Шкалой функционирования семьи Макмастера) значительно повышают риск развития ГТР. События, связанные с разлукой с родителями, дополнительно увеличивают риск тревожных расстройств.
По вопросу влияния родительского поведения собраны противоречивые данные. Некоторые исследования показывают, что избыточная родительская опека повышает риск тревожности. С другой стороны, есть исследования, показывающие, что основное влияние на риск тревожных расстройств оказывают конкретные виды родительского поведения, способствующие формированию у ребенка выученных моделей поведения. Программа EDSP (“Ранние стадии психопатологии” – проспективно-лонгитюдное исследование, стартовавшее в 1994 г. в Мюнхене) не выявила связи между избыточной родительской опекой и повышенным риском тревожных расстройств. Родительская модель тревожного поведения способствует тому, что дети уклоняются от новых ситуаций или относятся к ним с повышенной осторожностью.
Тревожные расстройства родителей
Тревожное расстройство или определенные расстройства личности у родителя повышают риск тревожного расстройства у ребенка. Например, родительское ГТР повышает риск развития детского ГТР, но не влияет на риск депрессивных расстройств. При этом если у родителя тревожное расстройства, а также депрессивное расстройство, у ребенка повышается риск тревожного расстройства, но без повышения риска депрессии. У детей родителей с симптомами расстройств личности кластера А и С симптомы тревожности выражены ярче.
Употребление психоактивных веществ и риск тревожных расстройств
Как и в отношении других факторов риска, о связи употребления психоактивных веществ с патогенезом тревожных расстройств сложно судить на основе поперечных и проспективных исследований. Есть доказательства того, что употребление алкоголя усиливает тяжесть симптомов панического расстройства у подростков. В группе старшего подросткового возраста не подтверждается связь между паническими атаками и желанием выпить спиртное, из чего можно сделать вывод о слабости гипотезы, объясняющей употребление алкоголя подростками для ослабления панических атак.
В последние годы проясняется связь между употреблением каннабиса и тревожными расстройствами. Ежедневное употребление каннабиса в подростковом возрасте повышает риск развития тревожных расстройств даже у тех, кто прекратил употребление, что, вероятно, говорит о долгосрочном влиянии каннабиса на психическое здоровье подростков. Употребление синтетических каннабиноидов связано с уменьшением объема серого вещества и изменением активности корковых структур, вовлеченных в патофизиологию тревожных расстройств. Остается невыясненным, оказывает ли такой же эффект употребление других каннабиноидов и какой конкретно психоактивный компонент ответственен за это.
Загрязнение окружающей среды как фактор риска
Относительно немного исследований посвящено влиянию загрязнения окружающей среды, в частности загрязнения атмосферы. Ртуть и другие токсичные вещества повышают риск развития тревожных расстройств. Повышенная концентрация ртути в организме матери на момент родов повышает вероятность диагностики тревожных расстройств у ребенка в возрасте 8 лет. Загрязнение от автотранспорта также связано с усилением симптомов тревожности.
По сравнению с другими группами препаратов антидепрессанты изучены лучше всего и они же показали наилучшую эффективность. Противотревожное действие антидепрессантов подтверждает обоснованность недавно начавшегося в психофармакологии сдвига от терминологии, основанной на диагнозах и часто привязанной к первой области применения препарата, к номенклатуре NbN, основанной на механизме действия и фармакологии.
СИОЗС
При лечении детских и подростковых тревожных расстройств наилучшую эффективность показывают СИОЗС, однако пациенты, принимающие СИОЗС, прерывают курс лечения из-за побочных эффектов чаще, чем пациенты, принимающие СИОЗСиН. Кроме того, СИОЗС чаще чем СИОЗСиН производят возбуждающий эффект на детей и подростков.
В США при лечении тревожных расстройств у детей и подростков чаще всего назначаются СИОЗС. Приблизительно в половине случаев курс лечения длится как минимум 6 месяцев. Стоит отметить, что лечение почти каждого третьего невзрослого пациента с тревожностью в США начинается с препарата, который не входит в группу СИОЗС.
Исследования действия СИОЗС в детской психиатрии при лечении тревожных расстройств показывают, что в 70 % тех случаев, когда улучшение фиксируется на 8-й неделе лечения, оно наступило раньше – в течение первых 4 недель. По сравнению с СИОЗСиН улучшение наступает быстрее, траектории улучшения при приеме СИОЗС и СИОЗСиН расходятся около 4-й недели.
Мета-анализ, посвященный побочным эффектам, показал, что прием СИОЗС часто прерывается из-за побочных эффектов, к которым относятся возбуждение, седация, бессонница, боль в животе, головная боль. Ни СИОЗС, ни СИОЗСиН не связаны с суицидальностью, требующей неотложного вмешательства. В группе СИОЗС мета-анализ выявил разницу в риске суицидальности. Наиболее безопасным в этом отношении является сертралин.
СИОЗСиН
Два исследования показали эффективность венлафаксина при лечении ГТР, одно – при лечении СТР . Одно исследование показало эффективность дулоксетина при лечении ГТР, и одно исследование показало эффективность атомоксетина при лечении СДВГ с сопутствующими тревожными расстройствами.
ТЦА
Из-за сравнительно плохой переносимости ТЦА уступили место СИОЗС и СИОЗСиН. Исследований их эффективности при лечении тревожных расстройств у детей немного. Исследование, показывающее эффективность имипрамина при лечении СТР, было опубликовано довольно давно – в 1971 г.
Модуляторы 5-HT1А
Два исследования 2021 г. показали отсутствие разницы между действием буспирона и плацебо при лечении ГТР в группе пациентов 6-17 лет.
Альфа-адреномиметики
Небольшое исследование 2021 г. показало, что действие гуанфацина при лечении тревожных расстройств не отличается от действия плацебо при оценке результатов по шкале PARS (Педиатрическая шкала тревожности) и превосходит действие плацебо при оценке результатов по шкале CGI-I (Шкала общего клинического впечатления, оценка динамики состояния пациента).
Бензодиазепины
Известны доказательства, говорящие в пользу использования бензодиазепинов при неотложном лечении тревожности у детей и подростков, однако исследования длительного приема бензодиазепинов для лечения тревожных расстройств у невзрослых пациентов свидетельствуют об отсутствии пользы. В том что касается суицидальности, требующей неотложного вмешательства, опасность бензодиазепинов при лечении тревожных расстройств у детей и подростков доказана в мета-анализе 2021 г. Однако результаты этого мета-анализа существенно зависят от одного небольшого РКИ 1994 г., поэтому сохраняется необходимость в проведении дополнительных исследований.
Несколько недавних исследований в сфере детской психиатрии показали, что бензодиазепины в качестве дополнения к основному лечению – по крайней мере при резистентной депрессии – ухудшают переносимость лечения и, предположительно, повышают риск суицидальных событий (суицидальные идеи, самоповреждение, попытки суицида).
Комбинация СИОЗС с психотерапией
Для лечения тревожных расстройств в детской психиатрии эксперты рекомендуют комбинацию СИОЗС + психотерапия (КПТ). Однако эффективность такой комбинации изучалась в сравнительно небольшом количестве исследований.
Крупнейшее исследование эффективности СИОЗС при лечение тревожности у детей CAMS (“Мультимодальное исследование детской/подростковой тревожности”, 2008 г.) показало, что комбинация КПТ + сертралин действует эффективнее чем психотерапия или сертралин по отдельности.
Более чем 20 РКИ говорят о пользе КПТ при лечении детских тревожных расстройств. Рекомендации КПТ в качестве лечения первой линии основаны на собранных доказательствах эффективности, ограниченном характере побочных эффектов, расположенности пациента и его семьи к психосоциальной терапии. Важно помнить, что существует разрыв между условиями, в которых психотерапия практикуется во время исследований, и условиями в обычной жизни. В частности это касается приверженности лечению в форме экспозиционной терапии – в исследовательских группах этот компонент лучше, чем в клинической практике.
Автор перевода: Филиппов Д.С.
Источник: Strawn, J.R., Lu, L., Peris, T.S., Levine, A. and Walkup, J.T. (2020), Research Review: Pediatric anxiety disorders – what have we learnt in the last 10 years? Journal of Child Psychology and Psychiatry
Последствия панических атак у детей и подростков
Приступ может настигнуть человека в любой момент, например, в потенциально опасной для жизни обстановке, в общественном месте, во время важного мероприятия и т. д. Это порождает другое психическое расстройство – синдром ожидания. Ребенок боится, что приступ вот-вот случится, и постоянно его ждет. Многие больные боятся выходить из дома и, как следствие, не могут жить полноценной жизнью. Для ребенка это особенно опасно, т. к. он находится на этапе интенсивного физического и психоэмоционального развития, должен много двигаться, много общаться, постоянно получать знания и опыт. Превращать его в затворника в этот период жизни губительно.
Особенно остро панические атаки у подростков воспринимаются ими самими, когда так полно проблем на фоне сильного гормонального всплеска. Он начинает чувствовать себя чуть ли не инвалидом в период, когда очень важно проявить себя, занять свое место в социуме, научиться общаться с противоположным полом.
Что происходит с ребенком?
В момент приступа паники в организме человека происходит примерно следующее:
- Резкий выброс адреналина.
- Следствие — сужение сосудов, учащение дыхания и сердцебиения.
- Повышение артериального давления.
- Частое дыхание увеличивает выделение углекислого газа, что еще больше усиливает тревогу.
- Углекислый газ изменяет рН крови. Это ведет за собой головокружение, онемение конечностей.
- Спазм сосудов замедляет доставку к тканям кислорода: накапливается молочная кислота, усиливающая проявление приступа.
Лечение
Лечение панических атак может дать положительные результаты за короткий срок, если обращение к врачу было своевременным, после первого же случая. Именно поэтому нужно наблюдать за подростком, отслеживать изменения в его привычном поведении и своевременно бороться за сохранение психического здоровья ребёнка.
Эта проблема успешно лечится, только нужно добиваться этого не самостоятельно, а строго в тандеме со специалистом, который изучит проблему возникновения паники, предпосылки к её возникновению, и назначит соответствующую терапию.
Чаще всего специалист назначают такие группы препаратов:
- холинолитики;
- нейролептики;
- транквилизаторы;
- ганглиоблокаторы;
- ноотропы;
- сосудистые средства;
- десенсибилизирующие препараты.
Имеются противопоказания, необходимо проконсультироваться со специалистом!
Похожие записи:
- Анонимность в психиатрии Психиатрия представляет область медицины, деятельность которой направлена на изучение причин…
- Особенности течения шизофрении у пожилых людей Шизофрения – это загадочное, страшное заболевание. В представлении широких масс…
- Реакция организма на причину острого стресса Острая реакция на стресс — транзиторное расстройство значительной тяжести, которое…
- Невроз навязчивых состояний (ОКР): симптомы и лечение Психическое заболевание, проявляющееся в виде наличия навязчивых идей, мыслей, действий,…
Медикаментозная и психологическая помощь
Психолог объясняет, как себя вести во время приступов, как их предотвращать, обучает навыкам релаксации. При необходимости назначаются сеансы. Во время сеансов формируется спокойное восприятие возникающих жизненных проблем, изменение отношения к себе, людям.
Оптимальным способом лечения ПА считается сочетание работы со специалистом с лекарственными средствами. Препараты должны помочь купировать ПА. К ним относят, к примеру, бензодиазепины. Однако при постоянном приеме от этих средств появляется сонливость и утомляемость, что неблагоприятно влияет на процесс обучения.
Имеются противопоказания, необходимо проконсультироваться со специалистом!
Первая помощь
В первую очередь при приступе необходимо успокоится и начать думать, что паническая атака не несет опасность для здоровья. Никто и никогда не умирал от этого.
Нужно научиться контролировать дыхания при этом ровно дышать и удлиненно. Хорошо помогает начать считать или рассматривать, что находится вокруг.
Если при приступе находится рядом любимый человек, то нужно его взять за руку и поговорить.
Необходимо постараться полностью расслабиться и думать о хорошем. Если чувствуется жар, то нужно умыться холодной водой. Если холод, то можно выпить чай или сходить в теплый душ.