Лев Манвелов, кандидат медицинских наук
, Альберт Кадыков,
доктор медицинских наук
«Наука и жизнь» №2, 2007
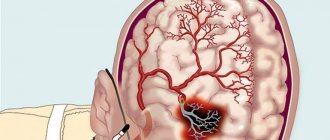
Общая схема кровоснабжения мозга.
Кровь поступает в мозг по четырем крупным магистральным артериям: двум внутренним сонным и двум позвоночным. В основании ствола головного мозга позвоночные артерии сливаются в одну, базилярную. В головном мозге внутренняя сонная артерия делится на две главные ветви: переднюю мозговую артерию, по которой кровь поступает в передние отделы лобных долей, и среднюю мозговую артерию, снабжающую часть лобной, височной и теменной долей. Позвоночные и базилярная артерии осуществляют кровоснабжение ствола мозга и мозжечка, а задние мозговые артерии — затылочных долей мозга (изображение: «Наука и жизнь»)
Головная боль, шум и головокружение, ухудшение памяти, повышенная утомляемость, снижение работоспособности — подобные симптомы встречаются не только у пожилых, но и у людей среднего и даже молодого возраста. Зачастую пациенты да и некоторые медицинские работники не очень серьезно относятся к таким жалобам. Между тем они могут свидетельствовать о хронической недостаточности мозгового кровообращения.
Общие сведения
Энцефалопатия возникает на фоне нарушения метаболизма в клетках головного мозга. Вне зависимости от причины, патология протекает по единому сценарию. Сначала происходит снижение активности нейронов, затем – постепенная их гибель. Очаги дистрофии располагаются по всему головному мозгу, что вызывает разнообразную симптоматику.
Повреждения носят необратимый характер, но при своевременном обращении к специалисту и качественном лечении состояние пациента может улучшиться. Оставшиеся неповрежденными нейроны частично берут на себя функцию погибших клеток, и работа головного мозга значительно улучшается. Если заболевание было застигнуто на ранней стадии, пациент сохраняет полную ясность ума.
Записаться на прием
Клинические проявления
Посттравматическая энцефалопатия сопровождается прогрессирующим снижением практически всех видов высшей нервной деятельности. Типичны и общесоматические проявления:
- колебания артериального давления;
- нарушения терморегуляции (отмечают частые эпизоды субфебрилитета без видимых причин);
- эндокринные патологии (снижение полового влечения, аменорея у женщин, импотенция у мужчин);
- бледность, ускорение процессов старения кожи;
- бессонница, сопровождающаяся дневной сонливостью, усталостью, быстрой физической истощаемостью;
- вялость и др.
На фоне периодического повышения внутричерепного давления возникают «распирающие» головные боли, тошнота, на более поздних стадиях — рвота и головокружение.
Приблизительно в 10% случаев у больных развивается посттравматический эпилептический синдром. Тяжесть, частота и клиническая картина приступов определяется локализацией патологического очага.
Причины
Поражение нервных клеток может возникнуть на фоне воздействия разнообразных патологических факторов.
- перенесенная травма;
- острая или хроническая интоксикация солями тяжелых металлов, наркотическими веществами, алкоголем;
- нарушения кровоснабжения (атеросклероз, артериальная гипертония, амилоидоз и т.п.);
- инфекционные заболевания (дифтерия, ботулизм, столбняк и другие);
- нарушения работы печени или почек, сопровождающиеся накоплением токсинов в крови;
- нарушения обмена глюкозы;
- нехватка витаминов (особенно группы В);
- задержка воды, недостаток натрия в крови и спровоцированные этим отеки;
- иммунодефицитные состояния;
- воздействие ионизирующего излучения;
- гипоксия: недостаточное поступление кислорода к клеткам головного мозга.
Двигательные расстройства
На начальных стадиях посттравматической энцефалопатии возможно головокружение, невыраженный тремор. По мере прогрессирования недуга развиваются:
- нарушения походки;
- ригидность, периодически возникающие спазмы мускулатуры;
- паркинсонизм;
- спастические сокращения мимических мышц и т.д.
Виды
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
- посттравматическая: возникает на фоне перенесенной черепно-мозговой травмы; зачастую, развивается уже через несколько лет после нее и нередко приводит к тяжелым расстройствам психики;
- токсическая: связана с острым или хроническим отравлением организма алкоголем, ядами, наркотическими препаратами, лекарственными средствами, солями тяжелых металлов и т.п.; нередко в рамках этого вида отдельно выделяют алкогольную энцефалопатию;
- метаболическая: связана с нарушением обмена веществ в организме; выделяют следующие подвиды патологии: печеночная: возникает при поражении печени или желчевыносящих путей;
- уремическая: связана с нарушением работы почек;
- диабетическая: является одним из частых осложнений сахарного диабета, возникает на фоне стойкого нарушения микроциркуляции и повышения вязкости крови;
- аноксическая: развивается после перенесенной клинической смерти и связана с кислородным голоданием головного мозга с последующим развитием «метаболической бури»;
- синдром Гайе-Вернике: энцефалопатия, вызванная дефицитом витамина В1;
- панкреатическая: является осложнением воспаления поджелудочной железы;
- гипогликемическая: возникает на фоне резкого снижения глюкозы крови;
- атеросклеротическая: развивается из-за атеросклероза и утолщения стенок сосудов;
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Классификация
Основной способ подразделения основан на типах патологического процесса, его происхождении.
Гипертоническая форма
Как и следует из названия, развивается, преимущественно, у пациентов с одноименным диагнозом. Но не всегда. Симптоматический рост показателя АД на фоне прочих заболеваний дает тот же эффект.
Чем дольше существует нарушение, чем выше цифры тонометра, тем существеннее риски.
Подспудно патологический процесс присутствует у большинства больных, но диагностируется не весь массив ситуаций, потому как врачи заняты оценкой состояния артерий, а капилляры остаются без внимания, что неправильно.
Церебральная микроангиопатия амилоидного типа
Сопряжена с накоплением этого белкового вещества в структурах капилляров. Приводит к довольно быстрому становлению неврологического дефицита.
Встречается, преимущественно, у больных за 60, что связано с образом жизни и перенесенными болезнями. Но половозрастных особенностей отклонение не имеет.
Патология аутоиммунная, требует коррекции функциональной активности защитных сил тела.
Лентикулостриарный тип
Сопряжен с отложением на стенках сосудов солей кальция, чего в норме не бывает. Процесс прогрессирует крайне медленно, потому и симптомы появляются поздно.
Диагностируется заболевание в основном у детей. Согласно исследованиям, расстройство встречается у каждого шестого родившегося. В России — четвертого.
Не всегда это состояние считается болезнью. Есть мнение, что речь о варианте физиологической нормы.
Если нет симптомов и характер трофики нервных тканей не изменен, это особенность организма, а не патология.
Диабетическая форма
Одна из наиболее распространенных. Возникает как осложнение названного эндокринного расстройства. Диабетическая ангиопатия протекает тяжело, провоцирует критические нарушения церебрального кровотока, поскольку поражены и артерии.
Если подобран правильный курс лечения, состояние под частичным контролем, вероятность негативных последствий не столь высокая. Возможна и полная коррекция.
Но эффективность мероприятий и конечный результат зависят от самого пациента, его готовности выполнять рекомендации специалиста и дисциплинированности.
Встречаются и классификации по течению патологического процесса. Так, ангиопатия может быть с наличием очагов глиоза (рубцов, шрамов) и без таковых. Первый вариант встречается реже в полтора-два раза.
Возможно подразделение патологии по объему поражения. Обширный тип сопровождается формированием множества участков нарушенной работы сосудов.
Внимание:
Единичные очаги дают вялую симптоматику, гораздо лучше лечатся. Потому как локализация понятна, к тому же можно четко отслеживать динамику процесса.
Типизации используются для описания патологии в документации и разработки методов терапии.
Симптомы
Признаки энцефалоптии зависят от локализации очага разрушения, а также степени развития заболевания. Наиболее часто пациенты и их родственники сталкиваются со следующими симптомами:
- головная боль: может захватывать всю голову или концентрироваться в отдельных ее участках; интенсивность зависит от степени поражения и постепенно нарастает; болевые ощущения плохо купируются приемом анальгетиков;
- головокружение: возникает эпизодически, сопровождается потерей ориентации в пространстве; нередко человек вынужден пережидать это состояние в постели, поскольку малейшее движение способствует усилению симптома; состояние часто сопровождается постоянной тошнотой и рвотой;
- нарушения когнитивных функций: постепенное снижение способности адекватно мыслить является характерным признаком энцефалопатии; человек постепенно становится забывчивым, рассеянным, плохо концентрирует внимание на конкретном процессе и с трудом переключается между различными занятиями;
- эмоциональные и поведенческие нарушения: человек с трудом контролирует свои эмоции, становится раздражительным, плаксивым, быстро возбуждается; по мере прогрессирования заболевания возникает апатия, депрессия и полное нежелание делать что-либо;
- увеличение или уменьшение тонуса мышц; часто сопровождается гиперкинезами (дрожью в конечностях, навязчивыми движениями и т.п.);
- снижение зрения и слуха;
- повышенная метеочувствительность.
У одних пациентов преобладают расстройства поведения, другие перестают нормально владеть своим телом; у третьих страдают, в основном, органы чувств. В тяжелых случаях человек требует постоянного ухода и наблюдения окружающих.
Стадии
Исходя из тяжести симптомов, ДЭП делят на три стадии:
- При первой заметны легкие когнитивные нарушения, неврологический статус не изменён. Большинство пациентов на этом этапе субъективно оценивают проявления заболевания, качество их жизни практически не меняется. Больной может жаловаться на общую слабость, усталость, головокружение, бессонницу, снижение работоспособности, становиться плаксивым и раздражительным, развивается депрессия.
- На второй стадии появляются явные когнитивные, а также двигательные расстройства, больше всего страдает эмоциональная сфера. Человек может хуже слышать, видеть, появляются провалы в памяти, дискоординация движений. Постепенно личность больного деградирует, повышается уровень раздражительности и тревожности.
- Третья стадия считается сосудистой деменцией, может иметь разную степень выраженности, возникают психические и двигательные нарушения. Полноценной жизнью человек не может жить, нуждается в уходе. На последней стадии часто развивается слабоумие.
Симптомы тем сильнее, чем старше человек на момент выявления болезни. Кроме того, её течение зависит от общего состояния здоровья, наличия других заболеваний.
Осложнения
Осложнения энцефалопатии связаны с сильным и необратимым поражением головного мозга и представляют собой предельную степень наблюдаемых симптомов:
- утрата способности к самообслуживанию вследствие двигательных или когнитивных нарушений;
- деменция: потеря знаний и навыков вплоть до полного распада личности;
- потеря зрения и слуха;
- тяжелые расстройства психики;
- судороги;
- нарушения сознания: сопор, кома;
- летальный исход.
Диагностика
Диагностикой и лечением энцефалопатии занимается врач невролог. Обследование пациента включает в себя:
- опрос: сбор жалоб и анамнеза; в обязательном порядке уточняются сведения о перенесенных заболеваниях, травмах, факторах риска, время появления первых нарушений, скорость развития и т.п.;
- неврологический осмотр: оценка рефлексов, чувствительности, мышечной силы, двигательной функции;
- электроэнцефалографию (ЭЭГ): оценка электрических импульсов, возникающих в процессе работы мозга; позволяет выявить признаки эпилепсии, воспаления, наличия опухолей и т.п.;
- УЗДГ сосудов головного мозга и шеи: оценивает качество кровотока в крупных сосудах, выявить участки сужения, оценить объем поступающей крови;
- реоэнцефалография: дополняет УЗДГ, позволяет оценить тонус и эластичность сосудов, обнаружить тромбы;
- ангиография: рентгенологическое исследование сосудов с помощью введения в них контрастного вещества;
- КТ и МРТ: позволяют обнаружить очаги склероза, опухоли, воспалительные очаги последствия инсульта и другие структурные изменении;
- анализы крови (общий, биохимический): дают возможность оценить работу почек, печени, поджелудочной железы, выявить токсины, которые могут повлиять на состояние головного мозга.
При необходимости могут быть назначены другие анализы и обследования, а также консультации специалистов для точного определения причины энцефалопатии.
Записаться на прием
Когнитивные проявления синдрома
Отмечают:
- речевые нарушения, сложности в чтении, грамматике, выполнении как сложных, так и элементарных математических действий;
- снижение работоспособности из-за трудности в освоении, анализе и запоминании новой информации;
- ухудшение концентрации внимания, рассеянность;
- снижение памяти;
- нарушение пространственно-зрительного восприятия;
- при посттравматической энцефалопатии тяжелой степени — прогрессирующая деменция.
Лечение
Чем раньше будет начато лечение энцефалопатии, тем больше шансов остановить прогрессирование патологии и восстановить полноценную работу головного мозга.
В первую очередь, необходимо устранить причину поражения нейронов:
- скорректировать уровень сахара в крови;
- стабилизировать артериальное давление;
- восстановить работу печени, почек, поджелудочной железы;
- снизить уровень холестерина в крови;
- вывести токсины;
- нормализовать уровень гормонов и т.п.
Лечение непосредственно энцефалопатии требует назначения препаратов, улучшающих кровоток в сосудах головного мозга и обмен веществ внутри клетки. В зависимости от причины и степени поражения, врачи могут назначить:
- ноотропы (церебролизин, пирацетам): направлены на усиление метаболизма;
- кроворазжижающие средства (аспирин, пентоксифиллин и т.п.): способствуют ускорению кровотока, препятствуют образованию тромбов;
- антиоксиданты: нейтрализуют токсины;
- ангиопротекторы (кавинтон, никотиновая кислота и другие): необходимы для ускорения кровообращения и обмена веществ;
- витаминно-минеральные комплексы, аминокислоты;
- симптоматические средства: успокоительные, противосудорожные препараты и т.п.
При энцефалопатии курсы лечения проводятся регулярно, минимум 2 раза в год. Это позволяет держать заболевание под контролем. Подбор конкретных препаратов и определение дозировки осуществляется только врачом. Единой схемы лечения для всех больных не существует.
Для усиления действия лекарственных препаратов используются немедикаментозные методы лечения:
- физиотерапия (рефлексотерапия, электрофорез, магнитотерапия, лазерная терапия);
- лечебная физкультура для улучшения состояния мышц, облегчения контроля за ними;
- массаж для расслабления и улучшения кровообращения;
- иглоукалывание.
В отдельных случаях (при сосудистой природе энцефалопатии) приходится прибегать к хирургическому лечению:
- устранение тромба из просвета сосудов;
- расширение суженных участков артерии с установкой стента, поддерживающего стенки в правильном положении;
- шунтирование: восстановление кровотока за счет создания альтернативного пути, обходящего пораженный участок.
Профилактика
Энцефалопатия – сложное заболевание. Не существует четкой методики, позволяющей предупредить ее появление и устранить все факторы риска. Врачи рекомендуют придерживаться следующих правил:
- обеспечить себе полноценный режим дня с чередованием труда и отдыха, полноценным ночным сном;
- минимизировать стрессы;
- правильно и сбалансировано питаться, не допускать переедания и избыточной массы тела;
- обеспечить достаточное поступление витаминов и микроэлементов;
- отказаться от курения, наркотиков, алкоголя;
- в умеренном количестве (не профессионально) заниматься спортом;
- своевременно выявлять и лечить хронические заболевания: гипертонию, сахарный диабет, атеросклероз;
- обращаться к врачу при первых признаках неблагополучия.
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» всегда готовы принять пациента любого возраста. Мы проведем тщательное обследование, выявим возможные причины энцефалопатии и примем все меры по ее устранению:
- назначим наиболее подходящую терапию, распишем курс лечения и частоту его повторения;
- проведем все необходимые манипуляции (постановка капельницы, внутривенные и внутримышечные инъекции) в комфортабельных условиях дневного стационара и манипуляционного кабинета;
- дополним терапию современными физиотерапевтическими процедурами;
- проведем курс массажа и назначим ЛФК для максимальной эффективности.
Наши неврологи будут контролировать состояние пациента и корректировать лечение при необходимости. Лечение энцефалопатии – это длительный и сложный процесс, но мы готовы за него взяться.
Преимущества клиники
Если Вам требуется полноценное обследование и качественное лечение, добро пожаловать в клинику «Энергия здоровья». Здесь Вас ждут:
- опытные специалисты, регулярно повышающие квалификацию, чтобы быть в курсе всех новых тенденций в мире медицины;
- современное диагностическое оборудование;
- все необходимое для проведения физиотерапии, массажа, ЛФК;
- собственный дневной стационар для медленного капельного введения лекарственных средств;
- доступные цены на все услуги.
Если у Вас или Ваших родственников появились признаки энцефалопатии, не затягивайте с обращением к врачу. Чем будет начато лечение, тем лучше результат. Запишитесь в клинику «Энергия здоровья» и позвольте нашим врачам подобрать оптимальную терапию.