Наружный, иначе называемый латеральным, кожный нерв бедра образован нервными волокнами, выходящими из второго и третьего поясничных спинномозговых корешков (LII-LIII, L2-L3). Устремляясь вдоль подвздошной мышцы, он проходит под паховой (пупартовой) связкой и выдвигается на передненаружную бедренную поверхность. В этой зоне, ближе к тазу, происходит разветвление нерва.
Латеральный кожный нерв бедра состоит только из чувствительных волокон, поэтому при его поражении функции мышц не нарушаются.
Неврит латерального кожного нерва бедра представляет собой его воспалительное поражение, основным симптомом которого оказывается боль – невралгия.
Невропатия наружного кожного нерва бедра
Невропатия наружного кожного нерва бедра: данное заболевание выражается поражением латерального кожного нерва бедра в паховой области. Наиболее частая причина возникновения – возрастные изменения в организме. Нейропатия наружного кожного нерва бедра выражает себя как расстройство чувствительности кожных покровов, болевым симптомом и онемением, может возникать нарушение ходьбы. Врач устанавливает диагноз после полного обследования, а терапия проводится при помощи медикаментов и физиотерапевтических методов.
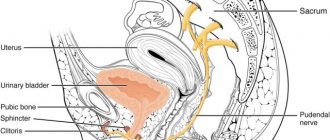
НЕВРОПАТИЯ СРАМНОГО НЕРВА (nervus (n) pudendus) — пудендоневропатия
Нерв обеспечивает чувствительность в области ануса и промежности, отвечает за работу (иннервирует) мышц области промежности, пузырного (расположенного в мочевом пузыре) и уретрального (в мочеиспускательном канале) сфинктеров (мышц ответственных за удержание мочи).
Невропатия проявляется: односторонней болью в области промежности, иногда в передних её отделах: у женщин — в области влагалища, у мужчин — мошонки; иногда в задних отделах — в области ануса и прямой кишки (аноректальной), в копчике и ягодицах.
Помимо боли, в этих же областях могут возникать неприятные ощущения онемения, покалывания, жжения. Боль и неприятные ощущения усиливаются при сидении и уменьшаются в положении стоя.
Могут быть непродолжительные задержки мочеиспускания.
При осмотре никаких изменений в области промежности не обнаруживается.
Информация о заболевании
Впервые эта болезнь была описана еще в 1895 году неврологом из России В.К. Ротом и врачом из Германии М. Бернгардтом. Таким образом, невропатия наружного кожного нерва бедра имеет еще одно название – болезнь Бернгардта-Рота. Большинство пациентов с данным диагнозом − возрастом после 50 лет, при этом большинство – мужчины. Иногда невропатия наружного кожного нерва бедра случается у беременных женщин в последнем триместре беременности.
Стоит отметить, что невропатия в основном односторонняя, но также может встречаться и двустороннее разрушение нерва (20%). Предполагается, что патология может передаваться по наследству.
Причины невропатии наружного кожного нерва бедра
Самым частым поводом возникновения болезни является давление на нерв в тазовой области. Спровоцировать патологию может использование корсета, чересчур узкого нижнего белья, тугих ремней, беременность или чрезмерный вес. Также повлиять могут переломы, травмы, заболевания позвоночника, нейро-рефлекторные отклонения. Все это ведет к необратимым трансформациям, которые предполагают в дальнейшем натирание нерва о связку, когда человек наклоняется или выполняет шевеление бедром.
Компрессия латерального кожного нерва возникает на уровне подвздошной мышцы. Среди первопричин могут быть гематома в брюшной полости, варикозные образования, воспалительные процессы, операции или опухоли. Болезнь может развиться на фоне вредных привычек, таких как алкоголизм, при других заболеваниях (сахарный диабет, инфекции, ревматизм).
Потеря чувствительности конечностей
Острая потеря чувствительности в отдельных конечностях может быть установлена в продольных зонах, соответствующих отдельным нервным корешкам, или в различных областях, иннервируемых отдельными нервами. Корешки обычно повреждаются в результате травмирования остеофитами позвонков при спондилезе или грыжевом выпячивании диска. Плечевое сплетение может быть повреждено при локальной травме (во время операции или при несчастном случае с вовлечением зоны плечевого сустава, включая родовые травмы), и затем в нем может развиться воспаление. Пояснично-крестцовое сплетение может быть повреждено во время операции при развитии забрюшинной гематомы. Периферические нервы чувствительны к травме или сдавливанию в определенных классических зонах, таких как локтевой сустав — для локтевого нерва, запястье — для срединного нерва, коленный сустав — для малоберцового нерва и медиальная лодыжка — для большеберцового нерва.
Корешки нервов
В верхних конечностях снижение или потеря болевой и тактильной чувствительности на первом пальце и лучевой поверхности руки вызывает подозрение о поражении корешка С6. Снижение болевой чувствительности на четвертом и пятом пальцах, а также на локтевой поверхности предплечья указывает на поражение корешка С8. Если выявляется сниженная болевая чувствительность на втором и третьем пальцах, а иногда и на лучевой поверхности четвертого пальца, необходимо подумать о поражении корешка С7.
В нижних конечностях острая потеря болевой и тактильной чувствительности за счет поражения корешка L1 выглядит как продольная зона на уровне паховой области, которая дистально достигает областей иннервации корешков L2 и L3, вовлекая переднюю поверхность бедра, а проксимально распространяясь над ягодицами. Сенсорный дефицит вдоль медиальной и латеральной поверхности голени указывает, соответственно, на поражение корешков L4 и L5. Вовлечение в патологический процесс нервных корешков S1 и S2 проявляется снижением чувствительности по задней поверхности бедра и голени.
Периферические нервы
Подмышечный нерв. Кроме случаев острой потери чувствительности, обусловленных поражением нервных корешков, можно столкнуться с локализованным сенсорным дефицитом, вызывающим подозрение о поражении периферических нервов.
Привести к поражениям подмышечного нерва могут следующие травмы:
- вывих плечевого сустава;
- повреждения плечевой кости;
- продолжительное давление, растяжение или тракция руки во время анестезии или сна.
Локализованный дефицит болевой и тактильной чувствительности над нижней частью дельтовидной мышцы позволяет врачу без труда распознать такое поражение.
Срединный нерв. Снижение или потеря чувствительности на ладонной поверхности первых трех пальцев и половине четвертого пальца, а также на тыльной поверхности конечных фаланг второго и третьего пальцев и половине четвертого пальца указывает на повреждение срединного нерва.
Острая потеря чувствительности в зоне иннервации срединного нерва вызывается преимущественно следующими травмами:
- поражениями руки;
- поражениями предплечья;
- поражениями запястья и кисти, включая колотые и пулевые раны.
Вмешательства, требующие введения игл, особенно в локтевую ямку, также могут привести к повреждению срединного нерва, которое проявляется сенсорным дефицитом и болью, часто со жгучим, каузалгическим компонентом.
Длительная компрессия во время анестезии или сна может также вызвать острое поражение срединного нерва, проявляющееся сенсорным и моторным дефицитами.
Онемение и покалывание по ходу иннервации срединного нерва, которые пробуждают пациента во время сна и проходят после встряхивания руки и кисти, представляют собой классические симптомы синдрома карпального канала, обычно возникающего в результате повторяющихся круговых травмирующих движений в запястье. Пациенты, страдающие сахарным диабетом, гипотиреозом, артритом или акромегалией, а также беременные особенно предрасположены к развитию синдрома карпального канала.
Локтевой нерв. Острое расстройство чувствительности, указывающее на поражение локтевого нерва, проявляется парестезиями, за которыми следует снижение тактильной и болевой чувствительности на пятом и локтевой поверхности четвертого пальца, а также локтевой части кисти до запястья.
Наиболее частыми причинами, приводящими к поражению локтевого нерва, являются:
- переломы и вывихи в плечевом суставе, затрагивающие локоть;
- рваные раны;
- давление на нерв во время анестезии или в состоянии алкогольного опьянения.
Лучевой нерв. У пациентов с острыми поражениями лучевого нерва сенсорный дефицит может быть обнаружен на задней поверхности руки, если нерв поврежден в подмышечной впадине. Повреждение лучевого нерва проксимальнее спиральной борозды плечевой кости приводит к снижению чувствительности на дистальной разгибательной поверхности предплечья. Поверхностная ветвь лучевого нерва дает начало тыльному пальцевому нерву в дистальной области предплечья, иннервирующему кожу тыльной и лучевой поверхности руки и тыльной поверхности первых четырех пальцев. Лучевой нерв является, по-видимому, наиболее часто повреждаемым периферическим нервом.
К наиболее частым причинам повреждения лучевого нерва относятся:
- вывихи и переломы плеча;
- длительное давление на нерв (особенно в борозде нерва);
- переломы шейки лучевой кости.
Бедренный нерв. Острое поражение бедренного нерва проявляется снижением чувствительности на передней и медиальной поверхности бедра и в зоне иннервации скрытого нерва (n. saphenus) на медиальной поверхности нижней части ноги.
Острое повреждение бедренного нерва может произойти в результате следующих травм:
- переломов костей малого таза и бедренной кости;
- вывиха бедра;
- давления или тракции во время гистерэктомии;
- родоразрешения с помощью щипцов;
- давления гематомы в области подвздошно-поясничной мышцы или в паху.
Парестезии и потеря чувствительности в области иннервации скрытого нерва могут возникнуть в результате его повреждения на медиальной поверхности колена при медиальной артротомии или при хирургических вмешательствах (аорто-коронарное шунтирование).
Запирательный нерв. Потеря чувствительности при повреждении запирательного нерва выявляется на небольшой области кожи на медиальной поверхности бедра.
Нерв может быть поврежден в следующих ситуациях:
- во время хирургических вмешательств на бедре и органах малого таза;
- в случаях запирательной грыжи;
- вторично при гематоме подвздошно-поясничной мышцы.
Латеральный бедренный кожный нерв. Внезапное появление чувства покалывания, онемения или дискомфорта на латеральной и переднелатеральной поверхности бедра типично для поражения латерального бедренного кожного нерва (meralgia paresthetica). Гиперестезия сменяется гипестезией. Дискомфорт или боль могут быть двусторонними.
Данный нерв может повреждаться в следующих случаях:
- за счет компрессии паховой связкой;
- при кровоизлиянии в подвздошно-поясничную мышцу;
- при ношении больными с ожирением слишком тесной одежды.
Седалищный нерв. Острые расстройства чувствительности, захватывающие наружную поверхность голени, а также тыльную, подошвенную и внутренние поверхности стопы, появляются при острых поражениях седалищного нерва. Распределение сенсорного дефицита отражает зоны кожной чувствительности, обеспечиваемой двумя ветвями седалищного нерва: малоберцовым и большеберцовым нервами.
Острое повреждение седалищного нерва может произойти при:
- переломах или вывихах бедра;
- операциях на бедренном суставе;
- других патологических состояниях органов малого таза, включая огнестрельные ранения или инъекции в области, близко расположенные к седалищному нерву.
Малоберцовый нерв. При повреждении общего малоберцового нерва на уровне головки малоберцовой кости обнаруживается нарушение чувствительности на латеральной поверхности голени и тыльной поверхности стопы. Иногда повреждается только поверхностная ветвь малоберцового нерва, что проявляется снижением болевой и тактильной чувствительности в более дистальных отделах латеральной поверхности голени. При поражении глубоких ветвей малоберцового нерва может быть выявлен небольшой участок кожи между первым и вторым пальцами ноги с пониженной чувствительностью к боли и прикосновениям.
Большинство повреждений малоберцового нерва имеют травматическую природу и обычно вызываются:
- давлением, приложенным к верхним и наружным отделам поверхности ноги;
- растяжением в области тазобедренного и коленного суставов;
- хирургическими операциями в области коленного сустава.
Большеберцовый нерв. Острое повреждение большеберцового нерва приводит к расстройствам чувствительности на латеральной поверхности задней части голени, иннервируемой его ветвью, медиальным икроножным кожным нервом. Дополнительные ветви большеберцового нерва обеспечивают иннервацию кожи латеральной поверхности пятки, латеральной поверхности стопы (икроножный нерв) и подошвы, при этом медиальные две трети подошвы иннервируются срединным подошвенным нервом, а латеральная треть — латеральным подошвенным нервом.
Большеберцовый нерв чаще всего повреждается в подколенной ямке, на уровне голеностопного сустава или стопы.
Повреждение в тарзальном канале, где нерв пересекает медиальную лодыжку, вызывает потерю чувствительности в пальцах и тыльной поверхности стопы.
Плексопатия.
Острый сенсомоторный дефицит, указывающий на множественное повреждение нервов в отдельной верхней или нижней конечностях, дает основание заподозрить плексопатию.
Плексопатия плечевого сплетения. Острое появление чувства покалывания, онемения и боли, за которыми через несколько часов или дней, как правило, развивается мышечная слабость и гипестезия по заплаточному типу в области плечевого пояса и проксимальных мышц плеча, типично для поражения плечевого сплетения (амиотрофическая невралгия). Острая плексопатия плечевого сплетения может быть вызвана травмой, при которой происходит чрезмерное отведение руки, или может возникать вторично при тракционных движениях рук, включая повреждения во время родов. Повреждение плечевого сплетения может возникать в эпидемической форме.
Плексопатия плечевого сплетения может развиться после:
- инфекций;
- вакцинаций;
- парентерального введения сывороток;
- может возникнуть как осложнение аорто-коронарного шунтирования.
У некоторых пациентов не удается установить видимую причину плексопатии.
Плексопатия пояснично-крестцового сплетения распознается по сенсомоторному дефициту и боли в нижних конечностях. При острой плексопатии поясничного сплетения частой причиной, кроме травм, является забрюшинное кровоизлияние.
Симптоматика заболевания
В большинстве случаев изменения в организме проявляют себя постепенно. Вначале могут возникать онемения участков кожных покровов на боковой части бедра, после распространяются и на переднюю часть. Происходит расстройство чувствительности – возникают ощущения жжения, прохлады, покалывания и т.д. На начальной стадии болезни эти проявления временные, но с развитием патологии носят постоянный характер. Возникает боль, затруднение ходьбы. В определенных случаях может наблюдаться выпадение волос, истончение кожи.
Лечение нейропатий полового нерва
Лечебно-диагностические блокады
Консервативное лечение направлено в первую очередь на удаление натяжения (декомпрессию) нерва в «критических зонах» и восстановления нормальной трофики.
Первым этапом рекомендуют проводить лечебно-диагностические блокады этих самых проблемных зон, о которых мы говорили в самом начале (зоны связок и мышц).
Наибольшее распространение получили блокады с местным анестетиком (лидокаин, бупивакаин) и глюкокортикоидом (бетаметазон).
Трансвертебральная магнитная нейромодуляция
В стенах нашего центра был разработан и адаптирован уникальный метод лечения нейропатической боли. Он является высокоэффективным при истинной неропатии полового нерва и используется параллельно с блокадами. Глубокое воздействие направленого магнитного импульса с определенной частотой на зону выхода полового нерва из позвоночника (уровень S2-S3) позволяет «перезагрузить» иннервацию и разорвать порочный круг боли. Курс лечения магнитной нейромодуляцией составляет от 10 до 15 сеансов в зависимости от тяжести заболевания.
Ботулинотерапия.
Показана при наличии мышечно-тонического синдрома, когда мышцу необходимо расслабить. Ботулинический токсин типа А с успехом применяется именно для воздействия на этот патологический компонент.
При верном применении (по показаниям и с хорошей навигацией посредством УЗИ) риски осложнений минимальны.
Транскраниальная магнитная нейромодуляция
Новейший метод воздействия на структуры головного мозга. В России мы являемся лидерами по использованию нейромодуляции центральной и периферической нервной системы для лечения дисфункций тазового дна и синдрома хронической тазовой боли.
Данная методика направлена на устранение центральной сенситизации – состояния, формирующегося при длительном течении заболевания, когда пациент вовремя не получил адекватного лечения.
Помните, даже при затянутом течении болезни выход есть!
Мануальная терапия.
Основная цель лечения у невролога-остеопата– устранение нарушений биомеханики и патологических изменений в мягкотканых структурах.
Когда у человека болит мышца, он старается ее рефлекторно «беречь», меняя положение, сидя или при ходьбе. Это приводит к тому, что эти структуры, на которых ложится дополнительный «объем работы» начинают испытывать дополнительную нагрузку и болеть. А это только усиливает порочный круг развития заболевания. При помощи мануальных методик можно вернуть на место то, что подверглось смещению и оказалось вовлечено в патологический процесс.
Нейропатия полового нерва: история излечения пациентки
Диагностика и лечение болезни
Диагноз ставится после всех исследований и сбора анамнеза заболевания. Может потребоваться консультация дополнительных специалистов, таких как ортопед. Проводится рентгенография позвоночника, УЗИ, КТ, электромиография, электронейрография.
Лечение невропатии наружного кожного нерва бедра проводится только в сочетании медикаментозного и физиотерапевтических, а также рефлексотерапевтических методов. Очень важно устранить первопричину возникновения болезни.
Назначаются препараты для уменьшения болевого синдрома, противовоспалительные, анальгетики, иногда приходится прибегнуть к введению анестетиков. Используют вазоактивные средства, метаболические фармпрепараты. Проводится физиотерапия, рефлексотерапия. Иногда приходится прибегнуть к хирургическому оперативному вмешательству, что подразумевает декомпрессию нерва.