Общее описание болезни
Это клинический синдром, характеризующийся тремором, брадикинезией, ригидностью и постуральной нестабильностью. У данного заболевания общие симптомы с болезнью Паркинсона, от которой он берет свое название. Однако «паркинсонизм» – это отдельный комплекс симптомов, который все же отличается от прогрессирующей и нейродегенеративной болезни Паркинсона. Последняя является самой распространенной причиной развития паркинсонизма. Тем не менее, к его развитию может привести ряд других причин, включая токсины, некоторые метаболические заболевания, неврологические состояния. Об этом подробнее пойдет речь далее.
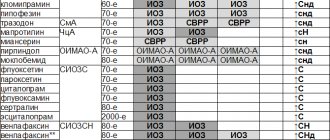
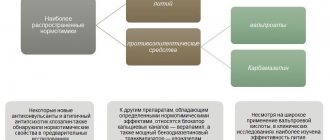
У 7% людей, больных паркинсонизмом, данный синдром развился после приема конкретных препаратов. Он может проявиться как побочный эффект нейролептический антипсихотиков, тиоксантенов, фенотиазинов, порой – антидепрессантов[1].
Причины, которые провоцируют возникновение паркинсонизма
Не у всех страдающих паркинсонизм, есть болезнь Паркинсона. Существует много других причин паркинсонизма, в том числе:
- лекарства, например, используемые для лечения психоза, основных психическихрасстройств и тошноты;
- воздействие токсинов, таких как моноксид углерода, цианид и органические растворители;
- определенные поражения головного мозга, такие как опухоли или накопление жидкости;
- метаболические и другие нарушения, такие как хроническая печеночная недостаточность и гипопаратиреоз;
- травма головного мозга;
- диффузное заболевание тела Леви;
- энцефалит;
- ВИЧ / СПИД;
- менингит;
- многократная системная атрофия;
- прогрессивный супрануклеарный паралич;
- инсульт;
- болезнь Вильсона.
Другие причины вторичного паркинсонизма включают:
- повреждения головного мозга, вызванные препаратами, используемыми для наркоза;
- отравление угарным газом;
- отравление ртутью и другими химическими веществами;
- передозировка наркотиками[3].
Симптомы паркинсонизма
Чаще всего паркинсонизм характерен теми же симптомами, что и болезнь Паркинсона. Среди его симптомов следующие:
- 1 Тремор. Тремор или тряска, как правило, начинается в конечности, чаще всего в руке или же в пальцах. Одной из характерных особенностей болезни Паркинсона является тремор руки в расслабленном состоянии (в состоянии покоя).
- 2 Замедленное движение (брадикинезия). Со временем болезнь Паркинсона может уменьшить у человека способность двигаться и замедлять движение, делая простые задачи сложными и отнимающими много времени. Шаги больного человека могут стать короче, или ему становится трудно подняться из сидячего положения.
- 3 Жесткие мышцы. Жесткость мышц может возникать в любой части тела. Уплотненные, напряженные мышцы могут ограничить диапазон движения и причинять боль.
- 4 Нарушение осанки и равновесия. Поза человека может стать сутулой, или также как следствие, нарушается координация.
- 5 Потеря автоматических движений. При болезни Паркинсона у человека может снизиться или вовсе пропасть способность выполнять бессознательные движения, в том числе моргать, улыбаться или размахивать руками при ходьбе.
- 6 Изменения речи. Больной паркинсонизмом человек может говорить тихо, быстро, неряшливо или смущаться перед разговором. В большинстве случаев речь становится более монотонной[2].
Среди прочих симптомов, которые также могут возникать при паркинсонизме, можно назвать следующие:
- заметная потеря памяти, которая возникает в течение первого года расстройства (включая слабоумие);
- низкое кровяное давление, затруднение глотания, запоры и проблемы с мочеиспусканием (иногда из-за многократной системной атрофии);
- галлюцинации и визуально-пространственные проблемы (например, с ориентацией в доме или на парковке в самом начале развития болезни);
- аномалии в движении глаз[2].
Виды паркинсонизма
Паркинсонизм можно разделить на три разных вида. Это:
- 1 Первичный паркинсонизм. Он обусловлен болезнью Паркинсона. Включает спорадические и семейные случаи и составляет около 80% случаев паркинсонизма.
- 2 Вторичный паркинсонизм. Эта форма паркинсонизма может быть вызвана целым рядом проблем. К ним относятся наркомания, инфекции, токсины, травмы или опухоли головного мозга, гидроцефалия нормального давления, гипоксия и метаболическая дисфункция.
- 3 Атипичный паркинсонизм. Это тип заболевания, который включает дополнительные нейропсихологические и неврологические дефициты, как синдром гемиатрофии-гемипаркинсона, ювенильная форма хореи Гентингтона, кортикобазальная дегенерация и другие[4].
Осложнения при паркинсонизме
Паркинсонизм, возникший как следствие болезни Паркинсона, может сопровождаться дополнительными осложнениями. В большинстве случаев они требуют отдельного лечения. Среди них следующие:
- Затруднения в мышлении. Человек, страдающий от паркинсонизма может испытывать когнитивные проблемы (слабоумие) и затруднение в мыслительных процессах, которые обычно возникают на поздних стадиях болезни Паркинсона. Такие когнитивные проблемы не очень чувствительны к лекарствам.
- Депрессия и эмоциональные изменения. К последним относятся такие перемены в эмоциональном состоянии, как страх, беспокойство или потеря мотивации. Часто медики назначают дополнительное лечение в таких случаях.
- Проблемы с глотанием. У человека могут возникнуть трудности с глотанием по мере развития заболевания. Слюна может накапливаться во рту из-за замедления глотания, что приводит к слюнотечению.
- Расстройства сна. Люди с болезнью Паркинсона часто имеют проблемы со сном, в том числе частое пробуждение по ночам, пробуждение рано или засыпание в течение дня.
- Проблемы с мочевым пузырем. Болезнь Паркинсона может вызвать невозможность контролировать мочеиспускание или затруднение в этом процессе.
- Запор. У многих людей с болезнью Паркинсона развивается запор, главным образом из-за медленного пищеварительного тракта.
- Изменения кровяного давления. Человек может почувствовать головокружение из-за внезапного падения артериального давления (ортостатическая гипотония).
- Усталость. Многие люди с болезнью Паркинсона теряют энергию и быстро устают.
- Боль. Она может возникать как в определенных областях тела, так и по всему телу[5].
Профилактика паркинсонизма
Самой распространенной причиной паркинсонизма, как мы уже писали выше, является болезнь Паркинсона. Поскольку причина возникновения болезни Паркинсона неизвестна, проверенные способы профилактики болезни до сих пор не были разработаны.
Однако исследования показали, что кофеин, который содержится в кофе и чае, может снизить риск развития болезни Паркинсона. Также полезны регулярные занятия аэробикой. Не менее важен здоровый образ жизни, избегание употребления наркотиков и алкоголя[6].
Диагностика паркинсонизма
Диагностика данного заболевания включает в себя оценку врача – доктор проводит с пациентом беседу, расспрашивает его о жалобах, образе жизни. Старается установить, подвергался ли организм человека воздействию токсинов, наркотиков и прочих веществ или факторов, которые могли бы провоцировать появление паркинсонизма.
В некоторых случаях назначается нейровизуализация, такие обследования, как компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Они необходимы для поиска структурного нарушения, которое может вызывать симптомы паркинсонизма.
Если диагноз неясен, врачи могут дать человеку специальный препарат, используемый для лечения болезни Паркинсона, чтобы исключить ее. Если препарат приводит к явному улучшению, то это помогает установить, что вероятной причиной паркинсонизма является болезнь Паркинсона[2].
Лечение паркинсонизма в официальной медицине
В официальной медицине лечение паркинсонизма включает в себя меры по лечению первоисточника данного заболевания, а также прием медикаментов для облегчения симптомов и общие меры.
Так, если паркинсонизм возник в последствие приема препаратов, то остановка их приема может помочь устранить расстройство.
Часто те лекарства, которые применяют для лечения болезни Паркинсона, неэффективны для устранения признаков паркинсонизма. Но полезными могут быть общие меры, которые помогают людям, страдающим от болезни Паркинсона, поддерживать подвижность, мобильность. Например, пациент должны стараться быть как можно активнее, упростить ежедневную рутину, при необходимости использовать для передвижения вспомогательные устройства. Также очень важно обезопасить обстановку в доме – например, убрать коврики, о которые человек с затруднением движения может споткнуться. Важно также проходить физиотерапию и поддерживать правильное питание[2].
Общие правила
Болезнь Паркинсона — это хроническое нейродегенеративное заболевание, которое связано с дегенерацией (разрушением) определенных нейронов (дофаминовых) и нарушением функции ЦНС. Причина возникновения заболевания не известна. В исследованиях доказана роль многих факторов, в том числе и наследственного. Считают, что дегенерация нейронов обусловлена оксидантным стрессом нейронов и апоптозом (гибелью). В клетках отмечается накопление кальция и железа, при одновременном недостатке цинка.
Клиническая симптоматика появляется при гибели 50-80% нейронов. Для болезни Паркинсона характерен симптомокомплекс, который включает тремор (дрожание рук, головы), тугоподвижность мышц, скованность движений, снижение мимики, вегетативные и психические нарушения. Болезнь Паркинсона вылечить нельзя. Однако благодаря препаратам и питанию можно замедлить прогрессирование болезни, уменьшить ее проявления и улучшить качество жизни больного.
Роль питания не должна игнорироваться. Учитывая то, что атеросклероз является фактором риска возникновения и прогрессирования болезни, понятно, что диета при болезни Паркинсона должна отвечать требованиям гипохолестериновой диеты. Она предусматривает употребление в большом количестве фруктов, овощей, зелени, бобовых, различных семян и орехов, цельно зернового хлеба, нежирных молочных продуктов и нежирных сортов мяса (не более раза в неделю). Основу же питания составляют рыба и морепродукты, а также оливковое, льняное, кунжутное масло.
Подтверждена также положительная роль кетогенных диет — это разновидности низкоуглеводных диетических программ. Механизм кетоза запускается при употреблении углеводов на уровне 100 г в день и меньше, что в 3, 5, 4 раза меньше суточной потребности здорового человека. В связи с дефицитом углеводов в метаболизм активно включаются жиры. При активном их расщеплении образуются жирные кислоты и кетоновые тела и высвобождается энергия. Кетогенные диеты широко используется при эпилепсии, синдромах Драве, Дузе и других заболеваниях нервной системы и рассматривается как вариант альтернативного немедикаментозного лечения.
Кетоновые тела воздействуют на структуры головного мозга: усиливается выработка антиоксидантов, снижается выработка свободных радикалов, тормозятся нейродегенеративные изменения. На этом и основывается применение данного диетического питания при болезни Паркинсона. Если гипохолестериновая диета может применяться всеми без ограничений, то кетогенная — только по рекомендации лечащего врача. Прежде всего, потому, что она имеет много противопоказаний (сахарный диабет, заболевания сердца, повышенный уровень холестерина, патология почек). Затем, очень важно уметь правильно рассчитывать количество нутриентов в рационе. Также минусом является то, что она трудно переносится больными и часто сопровождается снижением трудоспособности.
Учитывая некоторые патогенетические моменты этого неврологического заболевания питание при болезни Паркинсона должно включать:
- Антиоксидант витамин С, который замедляет прогрессирование болезни. У больных повышенная потребность в аскорбиновой кислоте, поэтому помимо употребления продуктов, ее содержащих (плоды шиповника, красный салатный перец, облепиха, капуста брюссельская, укроп, черемша, цветная капуста, красная рябина, апельсины, папайя, кольраби, клубника), рекомендуется прием в дозе 3000–6000 мг в день.
- Витамины группы В очень важны при этом заболевании. Продукция дофамина в организме зависит от поступления витамина В1 в организм. Пиридоксин содержат картофель, овсяная и гречневая крупы, орехи, морковь, шпинат. Таблетированный препарат нельзя принимать при приеме Леводопы.
- Витамин В2 (рибофлавин) важен для профилактики прогрессирования нейрональных повреждений и депрессий. Поставщиками его являются почки, печень, дрожжи, яйца, молочные продукты, капуста, шиповник.
- Витамин В6 мы получаем из дрожжей, зерновых, мяса, рыбы, бананов, картофеля, ягод. Источники В12 – субпродукты, рыба, соя, морская капуста, устрицы. Фолиевая кислота (В9) содержится в овощах темно-зеленого цвета (листовые салаты, шпинат, спаржа), авокадо, пшенице, бобах, печени и в яичных желтках ее меньше всего.
- Витамин В3 (никотиновая кислота) поддерживает иммунную систему, предупреждает появление депрессии и раздражительности. Содержится в пивных и хлебных дрожжах, злаках, отрубях, печени животных, арахисе.
- Ягоды, фрукты и овощи, как источники витаминов и минеральных веществ. Полезны при этой болезни вишня, черешня и барбарис. Все фрукты-овощи, по возможности, употреблять в сыром виде.
- Нейропротективными свойствами и антиоксидантным действием обладают токоферол (витамин Е) и липоевая кислота (витамин N). Высокое содержание липоевой кислоты в говядине, печени, сливках, сметане и фасоли. Источниками витамина Е являются орехи (миндаль – на первом месте, фундук, кешью, фисташки, грецкий орех), растительные масла, проростки пшеницы, курага, чернослив, облепиха, шиповник, лосось, кальмары, судак, угорь, овсяная и ячневая крупы. Прием витамина Е в высоких дозах благоприятно сказывается на течении заболевания. Показан прием этого витамина 200 МЕ в день.
- Витамин D, роль которого также доказана. Мы получаем этот витамин из кисломолочных продуктов, творога, растительного и сливочного масел, сыра, сырых желтков, морепродуктов, печени рыб (палтуса и трески), рыбьего жира, сельди, тунца, скумбрии, овсяной крупы, картофеля. Препарат можно принимать в дозе 400-800 МЕ в день.
- Кальций для профилактики остеопороза. Он содержится в молочных продуктах, кунжутном семени. Магний обеспечивает нейромышечную передачу импульса (пшеничные отруби, тыквенные семечки, кунжут, миндаль, кедровые и грецкие орехи, арахис, шпинат, фасоль, финики, семена подсолнечника), калий (мед, перга, яблочный уксус, картофель, соя, фасоль, горох, арбуз, дыня, бананы, курага, миндаль, кедровые орехи) и сера, как антиоксидант (самое высокое содержание в мясе кролика и курицы, щуке, морском окуне, сардине, горбуше, камбале, горохе, яйцах, среднее содержание в баранине, говядине, сое, арахисе, печени свиной и утиной).
- Коэнзим Q10, способствующий выработке клеточной энергии, замедляющий гибель нейронов и прогрессирование болезни. Синергично с коэнзимом Q10 действует коэнзим А (витамин В5), выравнивая метаболизм в клетках, уменьшая усталость и устраняя депрессию. Поставщиками этих витаминов являются говядина, баранина, курятина, печень, сердце, сардины, скумбрия, яйца, бобовые, свежие овощи и фрукты, бурый рис.
Доказано, что потребление кофеина положительно сказывается на неврологическом статусе больных. Ежедневное употребление кофе (не более одной чашки в день) укрепляет гематоэнцефалический барьер, что уменьшает токсическое воздействие разных веществ. Есть еще одно объяснение снижения риска возникновения паркинсонизма: кофеин блокирует аденозиновые рецепторы А2А, которые регулируют высвобождение глутамата, повреждающего двигательные нейроны. С учетом часто встречающихся вегетативных нарушений (запоры, дисфункция желудка, расстройства мочеиспускания) в питание вносятся коррективы.
Рекомендуют выпивать по одной чашке кофе в день
В лечении запоров большую роль играет питание с высоким содержанием пищевых волокон (овощи и фрукты в любом приемлемом виде, пшеничные отруби, семя льна). Употребляя отруби и семя льна нужно не забывать о параллельном выполнении питьевой нагрузки (1,5 литра жидкости в день). Семена льна можно употреблять в смолотом виде по 1-2 ч. л. 2-3 раза в день, предварительно залив их 100 мл воды. В рацион следует вводить продукты с послабляющим действием и усиливающие моторику кишечника: свекла, чернослив, персики, абрикосы, яблоки, клубника, сливы. Немаловажное значение в лечении запоров имеет повышение физической активности.
В случае нарушения функции желудка, связанных с ухудшением эвакуации его содержимого, у больных появляется тошнота, рвота, боли в области желудка и чувство его переполнения. В таком случае рекомендуется дробный прием легкой пищи небольшими порциями: супы, овощные пюре, отварное прокрученное мясо, отварная рыба.
Дисфагия (затрудненное глотание) также довольно частое явление при паркинсонизме. Для коррекции этого состояния применяется дополнительная кулинарная обработка пищи (например, измельчение или пюрирование). Исключается грубая и жареная пища, которую трудно проглотить, а вводится пища вареная кремообразной консистенции. Если овощи и фрукты трудно проглатывать в сыром виде, нужно перейти на тушенные и мелко порезанные или пюрированные. Фрукты нужно очищать от жесткой кожуры. Любую пищу следует принимать маленькими кусочками, тщательно ее пережевывать и не принимать следующую порцию, пока не проглочена предыдущая. Есть нужно чаще и небольшими порциями.
Уменьшить потребление:
- Белка. Низкое потребление белка оптимизирует медикаментозное лечение леводопой. Определенные аминокислоты могут конкурировать с этим препаратом на уровне гематоэнцефалического барьера и в кишечнике, уменьшая его эффективность. В связи с этим препарат нужно принимать за 40-60 минут до еды. Растительная пища содержит белка немного, но больше углеводов, а животная пища — много жиров, белка и холестерина.
- Молока и молочных продуктов. При их ограничении пациентам пожилого возраста нужно принимать препараты кальция (1200 мг в день) и витамин D (400–800 ме).
- Жиров. Доказано, что избыточное потребление жиров является фактором риска развития болезни. В связи с этим рекомендуется замена насыщенных животных жиров на полиненасыщенные и растительные. Некоторые авторы отмечают ухудшение состояния больных при повышенном потреблении арахидоновой кислоты (свиное сало, масло сливочное, красное мясо, рыба, мясо дичи, яйца). Поскольку арахидоновая кислота является полиненасыщенной, ее ошибочно считают «полезным жиром». Но как видим, она поступает в организм в составе животных жиров, при чрезмерном потреблении приносит вред, нежели пользу. Кроме того, она является предшественником простагландинов — медиаторов воспаления и аллергических реакций. Жирная пища также замедляет всасывание препарата леводопа и его поступление в кровь.
- Простых углеводов и соли.
- Продуктов, содержащих железо. Исходя из положения о роли железа в повреждении нейронов, некоторыми авторами предлагается ограничить поступление этого микроэлемента в рационе.
- Отдельные пищевые добавки (мононатрия глутамат, аспартат, цистеин, гидролизованный растительный белок) могут ухудшать проявления болезни, в связи с чем, рекомендуется избегать продуктов с их содержанием (это продукты промышленного производства).
- Исключить употребление алкоголя. Многие препараты не сочетаются с ним. Кроме того, после приема алкоголя может усилиться тремор.
Взаимосвязь лекарств и приема пищи
Базовым препаратом при заболевании Паркинсона является Леводопа. Относится к производным дофамина и является изомером кислоты тирозина. Принимается перорально, хорошо всасывается в начальном и среднем отделе тонкой кишки (двенадцатиперстная, тощая). При задержке по каким-либо причинам таблетки Леводопа в желудке способствует усилению кислотности, повышению аппетита и перееданию.
Важно! Диета и питание при болезни Паркинсона сопоставляется с режимом приема лекарств, иначе биодоступность медикаментозного средства снижается в разы.
Леводопа представлен аминокислотой, поэтому при употреблении пищи и одновременном приеме средства наблюдается своего рода конкуренция. Пища распадается на мелкие молекулы, состоящие из подобных аминокислот. Данные элементы всасываются в тонкой кишке и переносятся одними и теми же белками крови. В связи с этим врачи рекомендуют принимать Леводопа при патологии Паркинсона за 1,5-2 часа до принятия пищи.
Рациональнее, когда диета и меню при болезни Паркинсона распределены так, чтобы в утреннее время превалировало питание бедное белками во избежание конкурентности Леводопа с другими аминокислотами. Однако полностью отказываться от растительных и животных белков нельзя. В послеобеденное время разрешается прием яиц, мяса и рыбы.
Подобно примеру Леводопы назначаются и другие лекарственные средства. Например, препараты железа не рекомендуется сочетать с антипаркинсоническими медикаментами и молочными блюдами.
Разрешенные продукты
- В недельном рационе должны преобладать блюда из рыбы и морепродуктов. Это может быть тунец, скумбрия, треска, сардины, сайра, камбала. Полезна морская капуста, которую можно мелко рубить и добавлять в салаты или тушеные овощи.
- По возможности — свежие овощи. Если употребление их затруднено, переходят на тушеные или отварные и измельченные. Ограничения в отношении грубых овощей — редька, редис, репа. При хорошей переносимости обязательным компонентом питания должны быть бобовые. Их можно включать в рацион ежедневно. Не вызывают вздутие зеленый горошек и зеленая стручковая фасоль. Доказано, что фасоль и шпинат содержат естественный допамин. Фасоль можно есть зерновую и стручковую.
- Фрукты и ягоды, поскольку они содержат клетчатку и пектины (особенно цитрусовые, яблоки, калина, виноград, клюква, сушеные ягоды кизила). Пектины улучшают перистальтику кишечника, снижают содержание холестерина, очищают организм от вредных веществ (радиоактивные вещества, пестициды, токсичные металлы).
- Отруби, семена кунжута, пажитника и льна — дополнительные источники клетчатки и полезных масел. Их стоит вводить дополнительно при наличии запоров.
- Овощные супы (щи, свекольник, борщ) на овощном отваре. Овощи хорошо перетирают при затруднении глотания. Крупяные супы также хорошо разваривают или протирают. Можно готовить супы-пюре, в которые вводится протертое мясо или рыба.
- Мясо и птицу выбирайте нежирных сортов (отдайте предпочтение индейке или курице). Употреблять мясные блюда достаточно 1 раз в неделю. Готовить мясные блюда нужно в отварном виде, а затем измельчать. Можно готовить паровые котлеты, паштеты и воздушное мясное суфле.
- Хлеб ржаной и с отрубями. Возможно, легче будет его употреблять в виде размоченных сухариков.
- Молоко, творог, кисломолочные напитки пониженной жирности и ограничено. Ежедневно можно включать до 2 целых яиц, из которых готовить омлеты (паровые и запеченные).
- Крупы любые, но лучше исключить перловую, как самую грубую крупу. Каши варят на воде и с добавлением молока. Сухие и рассыпчатые каши трудно глотать, поэтому нужно готовить «каши-размазни» — хорошо разваривать и добавлять воду до полувязкой консистенции.
- Для заправки готовых блюд используйте нерафинированные растительные масла (оливковое, кунжутное, кукурузное, льняное).
- Все орехи и семечки содержат полезные мононенасыщенные жиры. Ежедневно нужно съедать 30-50 г, но в натуральном виде их съесть трудно, поэтому их можно измельчить в блендере, добавить мед и получить вкусный и полезный десерт. Неплохо сюда же добавить измельченный чернослив и курагу (особенно при склонности к запорам).
- Отвар шиповника, травяные чаи, соки, минеральная вода без газа (до 2 л в день). Антистрессорное и нейротрофическое действие оказывают отвары трав котовника кошачьего, шлемника, страстоцвета, корня валерианы.
Таблица разрешенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень | ||||
| зелень | 2,6 | 0,4 | 5,2 | 36 |
| баклажаны | 1,2 | 0,1 | 4,5 | 24 |
| бобы | 6,0 | 0,1 | 8,5 | 57 |
| кабачки | 0,6 | 0,3 | 4,6 | 24 |
| капуста | 1,8 | 0,1 | 4,7 | 27 |
| капуста брокколи | 3,0 | 0,4 | 5,2 | 28 |
| капуста цветная вареная | 1,8 | 0,3 | 4,0 | 29 |
| лук репчатый | 1,4 | 0,0 | 10,4 | 41 |
| морковь | 1,3 | 0,1 | 6,9 | 32 |
| огурцы | 0,8 | 0,1 | 2,8 | 15 |
| перец салатный | 1,3 | 0,0 | 5,3 | 27 |
| салат | 1,2 | 0,3 | 1,3 | 12 |
| свекла | 1,5 | 0,1 | 8,8 | 40 |
| сельдерей | 0,9 | 0,1 | 2,1 | 12 |
| соя | 34,9 | 17,3 | 17,3 | 381 |
| спаржа | 1,9 | 0,1 | 3,1 | 20 |
| помидоры | 0,6 | 0,2 | 4,2 | 20 |
| топинамбур | 2,1 | 0,1 | 12,8 | 61 |
| тыква | 1,3 | 0,3 | 7,7 | 28 |
| фасоль | 7,8 | 0,5 | 21,5 | 123 |
| чеснок | 6,5 | 0,5 | 29,9 | 143 |
| чечевица | 24,0 | 1,5 | 42,7 | 284 |
Фрукты | ||||
| авокадо | 2,0 | 20,0 | 7,4 | 208 |
| апельсины | 0,9 | 0,2 | 8,1 | 36 |
| гранат | 0,9 | 0,0 | 13,9 | 52 |
| грейпфрут | 0,7 | 0,2 | 6,5 | 29 |
| груши | 0,4 | 0,3 | 10,9 | 42 |
| киви | 1,0 | 0,6 | 10,3 | 48 |
| лимоны | 0,9 | 0,1 | 3,0 | 16 |
| манго | 0,5 | 0,3 | 11,5 | 67 |
| мандарины | 0,8 | 0,2 | 7,5 | 33 |
| нектарин | 0,9 | 0,2 | 11,8 | 48 |
| персики | 0,9 | 0,1 | 11,3 | 46 |
| яблоки | 0,4 | 0,4 | 9,8 | 47 |
Ягоды | ||||
| крыжовник | 0,7 | 0,2 | 12,0 | 43 |
| смородина красная | 0,6 | 0,2 | 7,7 | 43 |
| смородина черная | 1,0 | 0,4 | 7,3 | 44 |
Орехи и сухофрукты | ||||
| орехи | 15,0 | 40,0 | 20,0 | 500 |
| кешью | 25,7 | 54,1 | 13,2 | 643 |
| кунжут | 19,4 | 48,7 | 12,2 | 565 |
| семена льна | 18,3 | 42,2 | 28,9 | 534 |
| семена пажитника | 23,0 | 6,4 | 58,3 | 323 |
| семечки подсолнечника | 20,7 | 52,9 | 3,4 | 578 |
Крупы и каши | ||||
| гречневая крупа (ядрица) | 12,6 | 3,3 | 62,1 | 313 |
| овсяная крупа | 12,3 | 6,1 | 59,5 | 342 |
| овсяные хлопья | 11,9 | 7,2 | 69,3 | 366 |
| пшенная крупа | 11,5 | 3,3 | 69,3 | 348 |
| ячневая крупа | 10,4 | 1,3 | 66,3 | 324 |
Сырье и приправы | ||||
| мед | 0,8 | 0,0 | 81,5 | 329 |
Молочные продукты | ||||
| молоко обезжиренное | 2,0 | 0,1 | 4,8 | 31 |
| йогурт натуральный 2% | 4,3 | 2,0 | 6,2 | 60 |
Сыры и творог | ||||
| творог 0.6% (маложирный) | 18,0 | 0,6 | 1,8 | 88 |
| творог тофу | 8,1 | 4,2 | 0,6 | 73 |
Мясные продукты | ||||
| говядина | 18,9 | 19,4 | 0,0 | 187 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
Колбасные изделия | ||||
| колбаса вареная диетическая | 12,1 | 13,5 | 0,0 | 170 |
Птица | ||||
| куриное филе | 23,1 | 1,2 | 0,0 | 110 |
| индейка | 19,2 | 0,7 | 0,0 | 84 |
Рыба и морепродукты | ||||
| рыба | 18,5 | 4,9 | 0,0 | 136 |
| кальмары | 21,2 | 2,8 | 2,0 | 122 |
| мидии | 9,1 | 1,5 | 0,0 | 50 |
| морская капуста | 0,8 | 5,1 | 0,0 | 49 |
Масла и жиры | ||||
| масло сливочное | 0,5 | 82,5 | 0,8 | 748 |
| масло льняное | 0,0 | 99,8 | 0,0 | 898 |
| масло оливковое | 0,0 | 99,8 | 0,0 | 898 |
| масло подсолнечное | 0,0 | 99,9 | 0,0 | 899 |
Напитки безалкогольные | ||||
| вода минеральная | 0,0 | 0,0 | 0,0 | — |
| чай зеленый | 0,0 | 0,0 | 0,0 | — |
| * данные указаны на 100 г продукта | ||||
Борьба с запорами
Диета при болезни Паркинсона не подразумевает абсолютный отказ от некоторых видов продуктов, а предполагает сбалансированное питание. Зачастую пациенты пожилого и старческого возраста склонны к запорам. Это может быть обусловлено нарушением моторики пищеварительного тракта на фоне патологии Паркинсона, приемом медикаментов, длительным сидением, уменьшения объема слюны из-за слюнотечения или гиподинамией. Алгоритм питания и баланса жидкости:
- Рекомендовано натощак выпивать 1 стакан (150-200 мл) воды комнатной температуры. Питьевой режим регулируется из расчета 25-30 мл на 1 кг веса человека в сутки. С осторожностью — при сердечной недостаточности или заболеваниях почек с выделительной недостаточностью ввиду возможного развития отеков.
- Продукты при болезни Паркинсона должны быть богаты клетчаткой и грубыми волокнами для продуктивного формирования каловых масс (черный хлеб, рис, кукуруза, отруби, овсяные хлопья).
- Включение в питание продуктов, способствующих мягкому послаблению стула: чернослив, курага, изюм, печеное яблоко, отварная свекла, клубника.
- Стимуляция кишечника посредством пектинсодержащих фруктов и ягод: яблоки, персик, банан, апельсин, вишня, виноград; овощей: баклажан, морковь, огурцы, перец, помидор, тыква.
Помимо коррекции питания рекомендовано соблюдать физическую активность в течение дня, проводить массажи живота и гимнастические упражнения.
Полностью или частично ограниченные продукты
Из рациона следует исключить:
- жирную свинину, мясо утки и гуся, колбасы, кулинарные жиры, копчености, рыбные консервы икру рыб, маргарин;
- продукты, содержащие глутамат натрия (он негативно действует на базальные структуры мозга);
- все виды бульонов, жареную пищу;
- жирную молочную продукцию.
Рекомендуется значительно ограничить употребление подсолнечного масла, шоколада, мороженого, какао, крепкого чая и кофе, кондитерской выпечки, изделий из сдобного теста, тортов, пирожных с кремом, сахара, варенья и джема.
Таблица запрещенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень | ||||
| редис | 1,2 | 0,1 | 3,4 | 19 |
| редька белая | 1,4 | 0,0 | 4,1 | 21 |
| редька красная | 1,2 | 0,1 | 3,4 | 20 |
| редька черная | 1,9 | 0,2 | 6,7 | 35 |
| шпинат | 2,9 | 0,3 | 2,0 | 22 |
| щавель | 1,5 | 0,3 | 2,9 | 19 |
Фрукты | ||||
| бананы | 1,5 | 0,2 | 21,8 | 95 |
Ягоды | ||||
| виноград | 0,6 | 0,2 | 16,8 | 65 |
Грибы | ||||
| грибы | 3,5 | 2,0 | 2,5 | 30 |
Орехи и сухофрукты | ||||
| изюм | 2,9 | 0,6 | 66,0 | 264 |
Крупы и каши | ||||
| манная крупа | 10,3 | 1,0 | 73,3 | 328 |
| рис белый | 6,7 | 0,7 | 78,9 | 344 |
Мука и макаронные изделия | ||||
| макароны | 10,4 | 1,1 | 69,7 | 337 |
Кондитерские изделия | ||||
| варенье | 0,3 | 0,2 | 63,0 | 263 |
| джем | 0,3 | 0,1 | 56,0 | 238 |
| конфеты | 4,3 | 19,8 | 67,5 | 453 |
| крем кондитерский | 0,2 | 26,0 | 16,5 | 300 |
| печенье | 7,5 | 11,8 | 74,9 | 417 |
Мороженое | ||||
| мороженое | 3,7 | 6,9 | 22,1 | 189 |
Торты | ||||
| торт | 4,4 | 23,4 | 45,2 | 407 |
Шоколад | ||||
| шоколад | 5,4 | 35,3 | 56,5 | 544 |
Сырье и приправы | ||||
| горчица | 5,7 | 6,4 | 22,0 | 162 |
| майонез | 2,4 | 67,0 | 3,9 | 627 |
Молочные продукты | ||||
| молоко 3.6% | 2,8 | 3,6 | 4,7 | 62 |
| молоко 4.5% | 3,1 | 4,5 | 4,7 | 72 |
| сливки | 2,8 | 20,0 | 3,7 | 205 |
| сметана 25% (классическая) | 2,6 | 25,0 | 2,5 | 248 |
Сыры и творог | ||||
| сыр | 24,1 | 29,5 | 0,3 | 363 |
| творог 11% | 16,0 | 11,0 | 1,0 | 170 |
| творог 18% (жирный) | 14,0 | 18,0 | 2,8 | 232 |
Мясные продукты | ||||
| свинина | 16,0 | 21,6 | 0,0 | 259 |
| свиная печень | 18,8 | 3,6 | 0,0 | 108 |
| свиные почки | 13,0 | 3,1 | 0,0 | 80 |
| свиной шпик | 1,4 | 92,8 | 0,0 | 841 |
| сало | 2,4 | 89,0 | 0,0 | 797 |
| говяжья печень | 17,4 | 3,1 | 0,0 | 98 |
| говяжьи почки | 12,5 | 1,8 | 0,0 | 66 |
| говяжьи мозги | 9,5 | 9,5 | 0,0 | 124 |
Колбасные изделия | ||||
| колбаса п/копченая | 16,2 | 44,6 | 0,0 | 466 |
| колбаса с/копченая | 9,9 | 63,2 | 0,3 | 608 |
| сардельки | 10,1 | 31,6 | 1,9 | 332 |
| сосиски | 12,3 | 25,3 | 0,0 | 277 |
Птица | ||||
| курица копченая | 27,5 | 8,2 | 0,0 | 184 |
| утка | 16,5 | 61,2 | 0,0 | 346 |
| утка копченая | 19,0 | 28,4 | 0,0 | 337 |
| гусь | 16,1 | 33,3 | 0,0 | 364 |
Рыба и морепродукты | ||||
| рыба копченая | 26,8 | 9,9 | 0,0 | 196 |
| рыба соленая | 19,2 | 2,0 | 0,0 | 190 |
| икра красная | 32,0 | 15,0 | 0,0 | 263 |
| икра черная | 28,0 | 9,7 | 0,0 | 203 |
| рыбные консервы | 17,5 | 2,0 | 0,0 | 88 |
| треска (печень в масле) | 4,2 | 65,7 | 1,2 | 613 |
Масла и жиры | ||||
| жир животный | 0,0 | 99,7 | 0,0 | 897 |
| жир кулинарный | 0,0 | 99,7 | 0,0 | 897 |
Напитки безалкогольные | ||||
| кофе растворимый сухой | 15,0 | 3,5 | 0,0 | 94 |
| чай черный | 20,0 | 5,1 | 6,9 | 152 |
| * данные указаны на 100 г продукта | ||||
Меню (Режим питания)
Организовывается 5-6 разовое питание небольшими порциями. Меню питания может быть разнообразным, поскольку нет серьезных ограничений. Завтрак может состоять из: из каши — «размазни» с фруктами или сухофруктами, кусочка несоленого сыра (наиболее подходящий тофу) и чая. Можно приготовить омлет с наполнителем (кабачки или тыква, тертая морковь, отварная цветная капуста), которые добавляют в омлетную массу.
Второй завтрак включает суфле из творога или натуральный творог с кефиром или йогуртом. На обед можно готовить различные супы — рыбные, крупяные, овощные. В овощные супы вводят фрикадельки, кусочки порубленной курицы или мясной фарш, если затруднено глотание. Вторые блюда — мясные или рыбные, если в первых блюдах не было мяса. На гарнир выбирают любую хорошо разваренную или протертую кашу и овощные добавки (любые вареные или тушеные овощи, которые хорошо переносит больной). В каши и овощи добавляют нерафинированное растительное масло.
Полдник может содержать фруктово-ягодное суфле, творог или творожную запеканку, сок. На ужин — легкие блюда из рыбы и паровые пудинги или пюре из овощей (кабачки, зеленый горошек, картофель, цветная капуста, морковь).
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| На ночь |
|
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| На ночь |
|
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| На ночь |
|
Диагностика болезни Паркинсона
Клиническая диагностика заболевания проходит в три этапа.
I этап
Осуществляется распознавание синдрома паркинсонизма и сопоставление его симптомов с другими психопатическими и неврологическими патологиями, проявляющимися аналогичным образом. Главным признаком болезни является гипокинезия, совмещенная с мышечной ригидностью, тремором покоя либо постуральной неустойчивостью. При этом она не связана со зрительными, мозжечковыми и вестибулярными нарушениями.
II этап
Предусматривает исключение наличия других заболеваний, проявляющихся синдромом паркинсонизма. Врач обращает внимание на ряд критериев:
- продолжительная ремиссия;
- окулогирные кризы (судороги взора);
- использование нейролептиков перед проявлением первых симптомов заболевания;
- яркое проявление деменции;
- рефлекс Бабинского;
- проявление вегетативной недостаточности;
- мозжечковые симптомы;
- одностороннее проявление патологии на протяжении более чем 3 лет;
- надъядерный паралич взора;
- отсутствие эффекта от приема Леводопы;
- выявленную открытую гидроцефалию/опухоль головного мозга;
- наличие в анамнезе инсультов с прогрессированием симптомов болезни Паркинсона;
- повторные черепно-мозговые травмы.
III этап
Выявляются симптомы, которые позволяют точно поставить диагноз. Для этого необходимо наличие как минимум трех критериев из списка:
- наличие тремора покоя;
- большая выраженность симптомов на той стороне тела, с которой болезнь дебютировала;
- наличие реакции на прием Леводопы;
- эффективность Леводопы на протяжении не менее 5 лет;
- продолжительность болезни от 10 лет;
- прогрессирующее течение заболевания.
При обследовании пациентов с симптомами болезни Паркинсона используются:
- Электроэнцефалография (ЭЭГ). Осуществляется регистрация биологических сигналов, идущих от клеток мозга. Оценивается функциональная активность головного мозга, диагностируются имеющиеся в ней патологические нарушения.
- МРТ головного мозга. Дает возможность увидеть мозговые структуры и визуализировать имеющиеся в них патологические образования, оценить параметры пульсового кровотока в капиллярных артериях, выявить функциональные зоны мозга.
- КТ головного мозга. В ходе обследования изучают структуру мозговой ткани, строение ликворной системы. Методика позволяет распознать аномальные процессы, протекающие в головном мозге, и осуществить динамическое наблюдение за течением заболевания, эффективностью проводимого лечения.
- Реоэнцефалография. Метод направлен на исследование кровенаполнения вен шеи и головы. Дает возможность изучить параметры пульсового кровотока в артериях мозга, венозный отток из полости черепа.
Дифференциация диагноза
Очень важно в ходе диагностических мероприятий дифференцировать болезнь Паркинсона от других патологий, проявляющихся синдромом паркинсонизма. Имеются в виду:
- паркинсонизм плюс;
- вторичный паркинсонизм;
- псевдопарксинсонизм.
Плюсы и минусы
| Плюсы | Минусы |
|
|
Отзывы и результаты
Диета содержит полезные для организма продукты и относится к здоровому питанию, поэтому ее следует придерживаться постоянно. Она не имеет каких-либо строгих ограничений и периодически больные могут себе позволять употребление любимых блюд, в том числе и сладостей. Ограничение в простых углеводах и жирах не сказывается отрицательно на здоровье. В результате лечебного питания больные снижают вес и улучшают состояние здоровья.
- «… У моего отца это заболеваний с 55 лет. Помимо того, что становится беспомощным, еще и стал нервным и раздражительным. Все с его стороны выражается крикой, злостью и упреками. Мы все время стараемся уделять ему внимание и не даем расслабляться и замыкаться в себе. Часто выходим на улицу, а дома находим интересное для него занятие. Принимает таблетки, врач сказал, что чем активнее он будет, тем лучше — бездействие его погубит. Так же упомянул, что диета при Паркинсоне тоже важна»;
- «… У мамы тремор начинается при скачках давления, поэтому стараемся держать его на одном уровне. Еще у нее повышен холестерин, поэтому стала серьезно относиться к питанию: перешла на рыбу, морскую капусту, ест много овощей, во все блюда добавляет отруби. Животные жиры исключила совсем и перешла на оливковое и кукурузное масло. Я не очень уверена, что эти меры помогут снизить холестерин, но в целом состояние здоровья улучшилось. У нее появилась бодрость, активность, интерес к жизни. В те периоды, когда руки не дрожат, даже вяжет внукам носки, шапки и шарфы. Хуже становится, если понервничает, поэтому мы оберегаем ее от всех неприятностей. Мы живем все вместе, поэтому я заставляю ее делать каждый день лечебную физкультуру и упражнения на гибкость, для профилактики нарушений речи — читать вслух, для памяти — учить стихи. А внуки постоянно поддерживают ее интерес к жизни»;
- «… Мама 10 лет болеет этой болезнью. Не скажу, что критично, но с каждым годом заметны ухудшения. Самая главная проблема — периодическая депрессия. Иногда затягивается надолго и никак не удается её вывести. Ее одолевает полная опустошенность и безнадежность. Врач выписал Фефарин и он помог. Сейчас исчезли страхи, беспокойство и значительно улучшилось настроение. Каких-то особых изменений в питании не предпринимали, так как она давно перешла на растительные масла, недорогую рыбу, тушеные овощи и бобовые (ест правда редко из-за вздутия). Молочное ограничено — стакан кефира на ночь, 2-3 раза в неделю творог. Сладостями она никогда не увлекалась. В общем, обычное питание пожилого человека».
Противопоказания в питании
Диета при болезни Паркинсона, и правильное питание исключают употребление некоторых видов продуктов. Рекомендовано отказаться от пищи быстрого приготовления (заливная лапша, пюре, каши «минутка») и снэков (чипсы, сухарики и прочее). Они способствуют повышению липопротеидов низкой и очень низкой плотности, нарушают липопротеидный баланс с повышением триглицеридов и холестерина. При таком питании высок риск прогрессирования атеросклероза сосудов сердца, головы и шеи.
В меню при болезни Паркинсона не входит алкогольсодержащие и подслащенные газированные напитки, так как они приводят к снижению когнитивных способностей, усилению газообразования в кишечнике, искусственно вызывают чувство голода. Ограничивается объем потребляемой соли в сутки до 4-5 грамм. Таким образом, получается избежать удержания лишней жидкости в организме и обострений заболеваний сердечно-сосудистой системы. Недопустимо голодание и резкое ограничение в питании.