Факторы риска инсульта и инфаркта
Планирование схемы профилактических мероприятий основано на воздействии на факторы риска, которые во многом сходны для инфаркта и инсульта.
К метаболическим факторам риска относят:
- дислипидемию (нарушение обмена липидов – органических соединений, включающих жиры и жироподобные вещества);
- артериальную гипертензию;
- ожирение;
- метаболический синдром;
- сахарный диабет и другие эндокринопатии;
- коагулопатии (заболевания, развивающиеся вследствие нарушений свёртывающей и противосвёртывающей системы крови).
Общими маркерами инфаркта и инсульта являются:
- перенесенные ранее сердечно-сосудистые заболевания;
- патология периферических сосудов;
- кальциевый индекс;
- результаты стресс-тестов;
- гипертрофия (утолщение стенки) левого желудочка.
Увеличивают риск заболевания инсультом атеросклеротический стеноз сонных артерий, новообразования головного мозга. Провоцирующими факторами инфаркта являются:
- фибрилляция предсердий;
- дисплазия (нарушение развития) соединительной ткани;
- артерииты;
- сахарный диабет.
Не смотря на то, что заболеваемость инсультом у мужчин выше, у женщин он протекает тяжелее, и около половины случаев летального исхода от инсульта приходится на долю женщин.
Записаться на приём
Почему возникает слабость мышц
Причины слабости в конечностях
Рассматривая происхождение слабости скелетных мышц, стоит разделить понятие пареза, связанного с повреждением нервных путей, и симптомов, обусловленных дефектами синаптической передачи, поражением мускулатуры. Часто речь идет о блокаде или усиленном разрушении ацетилхолина, первичной или вторичной патологии мышц, рефлекторных синдромах. Среди наиболее известных причин слабости выделяют следующие:
- Миастения.
- Миастенические синдромы:
Ламберта-Итона, связанный с медленным закрытием ионных каналов, семейная инфантильная миастения. - Наследственные пароксизмальные миоплегии:
гипер-, гипо- и нормокалиемическая, синдром Андерсена-Тавила. - Инфекции:
ботулизм, клещевой энцефалит. - Эндокринная патология:
гипер- и гипотиреоз, синдром Конна, болезнь Аддисона. - Миопатии:
воспалительные (острый миозит, полимиозит, дерматомиозит), метаболические (включая болезни накопления), митохондриальные. - Мышечные дистрофии:
прогрессирующие (Дюшенна, Беккера, Эмери-Дрейфуса), непрогрессирующие (миотубулярная миопатия). - Заболевания опорно-двигательного аппарата:
артрозы, тендиниты, травмы. - Сосудистая патология:
облитерирующий эндартериит, варикоз нижних конечностей, болезнь Такаясу. - Отравления:
фосфорорганическими соединениями, окисью углерода, цианидами, ароматическими углеводородами (толуолом, бензолом), растениями (болиголовом), никотином, кокаином. - Прием медикаментов:
D-пеницилламина, антибиотиков, противоопухолевых средств, статинов, кортизона, колхицина, хлорохина.
Слабость в мышцах всего тела провоцируется различными системными заболеваниями, интоксикациями. Ее отмечают при острых и хронических инфекциях, аутоиммунной патологии, злокачественных опухолях. Низкая двигательная активность у пожилых людей, при иммобилизации, длительном постельном режиме – частые причины распространенной слабости конечностей.
Причины слабости лицевых мышц
Мимические мышцы иннервируются лицевым нервом (VII пара). Любая патология, нарушающая проведение импульса по двигательным волокнам – от кортикоядерного пути до периферического отдела – способна вызвать слабость мускулатуры. Также стоит учитывать непосредственное поражение самих мышц. В списке вероятных патологий присутствуют следующие состояния:
- Неврит лицевого нерва (паралич Белла).
- Лицелопаточно-плечевая миодистрофия Ландузи-Дежерина.
- Дегенеративные заболевания:
прогрессирующий бульбарный паралич, сирингобульбия. - Опухоли:
основания черепа (синдром Гарсена), мостомозжечкового угла, височной кости и среднего уха. - Кровоизлияния и инфаркты области варолиева моста.
- Врожденные аномалии:
мальформация Киари, синдром Клиппеля-Фейля. - Инфекции:
герпетический ганглионит коленчатого узла (синдром Рамсея-Ханта), полиоэнцефалит, болезнь Лайма, сифилис. - Менингиты:
бактериальный, туберкулезный, грибковый. - Системная патология:
саркоидоз, узелковый периартериит, болезнь Бехчета. - Последствие травм, операций на лице, установки кохлеарного импланта.
- Действие химиопрепаратов.
Лицевой нерв часто повреждается при воспалительных процессах в области уха и околоушной слюнной железы. Компрессия или разрыв его волокон наблюдаются при ЧМТ с переломом основания черепа. Риск пареза лицевого нерва возрастает у пожилых людей, при длительном стаже курения, наличии сопутствующей патологии (сахарного диабета, артериальной гипертензии).
Причины парезов
Верхний или первый нейрон двигательного пути начинается в моторной коре прецентральной извилины, идет в составе пирамидного тракта через внутреннюю капсулу и ствол, оканчиваясь в передних рогах спинного мозга. Там импульс передается на второй мотонейрон, аксоны которого составляют корешки и периферические нервы. Повреждение указанных структур на любом протяжении сопровождается парезом, что характерно для различных патологий нервной системы:
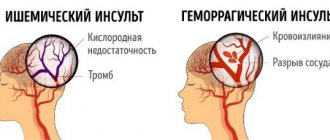
- Инсульты:
геморрагический, ишемический, субарахноидальное кровоизлияние. - Опухоли и черепно-мозговые травмы.
- Демиелинизирующие заболевания:
лейкодистрофии, рассеянный склероз, оптикомиелит Девика. - Болезни мотонейрона:
боковой амиотрофический склероз, спиноцеребеллярная и бульбоспинальная атрофия. - Детский церебральный паралич.
- Нейродегенеративные процессы:
болезнь Вильсона-Коновалова, Штрюмпеля, Рефсума. - Миелопатии:
сдавление, ишемия спинного мозга, поперечный миелит. - Поражение периферических нервов:
полиневропатии (метаболические, токсические, наследственные), туннельные синдромы, плексопатии. - Острые полирадикулоневриты:
дифтерийный, синдром Гийена-Барре, восходящий паралич Ландри. - Инфекции:
полиомиелит, менингококковый менингоэнцефалит, бешенство. - Вертеброгенная патология:
межпозвонковые грыжи, остеохондроз, сколиоз. - Интоксикации:
нервнопаралитическими ядами, солями тяжелых металлов (таллий, свинец, мышьяк).
Нарушение спинномозговой проводимости часто обусловлено позвоночно-спинномозговыми травмами, которые влекут за собой компрессию, ишемическое повреждение, отек нервной ткани. Встречаются и прямые ранения – огнестрельные, костными осколками при переломах. Обычно таким повреждениям подвержен шейный отдел, грудной и поясничный затрагиваются гораздо реже. При сотрясении мозговой ткани изменения носят транзиторный характер, в остальных случаях они более стойкие.
Частой причиной сдавления спинного мозга становятся метастатические опухоли (при раке легкого, молочной железы или простаты), реже констатируют лимфому, миеломную болезнь, эпидуральные гематомы. При появлении слабости в руках или ногах исключают туберкулезный спондилит, ревматоидный артрит с подвывихом атлантоаксиального сустава, спинальные сосудистые мальформации.
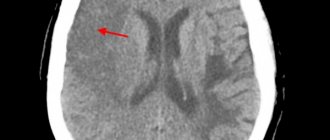
Признаки инсульта
Для диагностики нарушения мозгового кровоснабжения необходимо использовать приемы распознавания инсульта:
- При попытке улыбнуться необходимо обратить внимание на уголки рта – в случае инсульта он может быть направлен вниз, улыбка выглядит кривой и асимметричной;
- При попытке заговорить, возможно затруднение произношения даже самых простых слов и предложений;
- При попытке поднять обе руки, наблюдается асимметрия;
- Высунутый язык западает в сторону.
Если хоть один из симптомов положительный – необходимо немедленно вызвать скорую медицинскую помощь. Ни в коем случае не поить, не кормить, не поднимать, не везти подручным транспортом в ближайшую больницу, так как это может навредить.
Помощь в остром периоде
Какие врачи нужны при лечении инсульта, зависит от периода заболевания, но в любом случае, это должны быть опытные, высококвалифицированные специалисты, умеющие правильно оказывать помощь в данной ситуации.
При диагностировании у пациента ишемического инсульта целью врача является возобновление кровоснабжения с последующей реабилитацией. Для этого могут понадобиться медикаментозные средства, разжижающие кровь, или удаление тромба механическим способом с помощью катетера. Для удаления атеросклеротических бляшек выполняется эндартерэктомия, а для увеличения диаметра сосудов – пластика со стентированием.
Сколько лежать в больнице при инсульте
Нарушение кровообращения мозга, иными словами инсульт, лечение подразумевает в три этапа:
- догоспитальный;
- пребывание в отделении реанимации и интенсивной терапии;
- лечение в общей палате.
Срок пребывания больного в стационаре, согласно стандартам лечения, составляет 21 день при условии отсутствия у пациента нарушений жизненно важных функций, и 30 дней при серьезных нарушениях. Когда срок пребывания больного в условиях стационара оказывается недостаточным, то проводится медицинская экспертиза с последующей разработкой индивидуального курса реабилитации.
Госпитализации подлежат все пациенты с диагнозом инсульт. Продолжительность нахождения в реанимации, зависит от ряда факторов, среди которых:
- угнетение жизненно важных функций;
- степень поражения тканей мозга. При обширном инсульте пациенты пребывают в реанимации дольше;
- необходимость постоянного наблюдения при высоком риске повторного инсульта;
- выраженность клинической картины;
- уровень угнетения сознания и другие.
Базисная и дифференцированная терапия
Лечение больного в отделении реанимации подразумевает базисную и дифференцированную терапию.
Базисное лечение направлено на:
- борьбу с отеком мозга;
- восстановление нормальной работы органов дыхания;
- питание пациента;
- поддержание гемодинамики на допустимом уровне.
Дифференцированная терапия подразумевает:
- нормализацию артериального и внутричерепного давления, устранение отека мозга после геморрагического инсульта. В первые двое суток принимается решение касательно необходимости проведения операции. Нейрохирурги Юсуповской больницы ежедневно проводят оперативные вмешательства для устранения последствий инсульта и спасают жизни сотням пациентов. Все манипуляции проводятся на современном медицинском оборудовании с применением эффективных проверенных методик;
- ускорение метаболических процессов, улучшение кровообращения и повышение устойчивости тканей мозга к гипоксии при диагнозе ишемический инсульт. Продолжительность нахождения в реанимации, напрямую зависит от своевременного и адекватного курса лечения.
В большинстве случаев люди молодого возраста восстанавливаются гораздо быстрее, чем пациенты старшей возрастной группы.
Перевести пострадавшего из отделения реанимации в общую палату возможно после соблюдения ряда критериев:
- пациент может дышать самостоятельно, без поддержки аппаратов;
- больной способен позвать на помощь медсестру или врача;
- наблюдается стабильный уровень частоты сердечных сокращений и артериального давления;
- исключается возможность развития кровотечения.
Только после того, как состояние пациента стабилизировалось, врач может перевести больного в палату. В условиях стационара назначаются различные реабилитационные процедуры для скорейшего восстановления утраченных функций.
В отделении неврологии Юсуповской больницы пациентам не только разрабатывают индивидуальный курс восстановительной терапии, но и оказывают психологическую поддержку.
В случае необходимости психологи проводят работу с близкими и родственниками больного, чтобы обучить их основам ухода за человеком, перенесшим инсульт.
Лечение
Терапия после инсульта помогает вернуть нормальный кровоток в поврежденной области мозга, а также снизить риск развития проблем с сосудами и повторного удара. Пациенту может быть назначен комплекс лекарств и народные средства.
Лекарственная терапия
Если после инсульта парализовало правую часть тела, сначала врач назначает лекарства.
- Антикоагулянты и антиагреганты (например, «Варфарин» и «Курантил») – предотвращают образование сгустков крови, делая ее более жидкой, что улучшает кровоток даже по самым узким участкам сосудов. Эти препараты помогают улучшить состояние пациентов с атеросклерозом, тромбами или суженными сосудами.
- Агниопротекторы («Алпростан», «Пармидин») – нормализуют работу стенок сосудов, снижая риск уменьшения просвета в артериях.
- Спазмолитические препараты (такие как «Винкамин» и «Папаверин») – способствуют расслаблению сосудистых стенок, что увеличивает кровоток.
- Мочегонные средства («Верошпирон», «Гипотиазид») – способствуют выведению из организма излишней жидкости, снижая риск развития отека мозга и обострения гипертонии.
- Ноотропы («Актовегин», «Пирацетам») – повышают работоспособность мозга. Ноотропы назначаются на протяжении всего восстановления и некоторое время после полного выздоровления.
Лекарственная терапия подбирается индивидуально, на основе поставленного диагноза и общего состояния здоровья больного. При серьезных нарушениях пациенту дают все виды лекарств и контролируют его давление.
Народные средства
Народная медицина оказывает дополнительную помощь в восстановлении и назначается наряду с основными лекарствами. При серьезных проблемах со здоровьем необходима консультация у специалиста для составления конкретной лечебной и профилактической программы.
Рассмотрим наиболее эффективные народные средства.
- Прием ванны с лекарственным растением душица. Сначала нужно вскипятить воду вместе с травой в пропорции литр на одну ложку и затем вылить в ванну. Для средней ванны достаточно 5 или 6 литров отвара.
- Мед и прополис тщательно перемешивают в сосуде с пропорцией 100 к 1, после чего оставляют настаиваться в течение трех суток. Готовый продукт принимают по паре капель два раза в день.
Народные средства способствуют улучшению кровотока и снабжения тканей мозга необходимыми питательными веществами, а также повышению работоспособности иммунитета.
Восстановительный период
Период реабилитации направлен на восстановление утраченных функций и повышение качества жизни пациентов, перенесших инсульт. Врач разрабатывает программу реабилитации индивидуально для каждого пациента, учитывая масштабность сосудистой катастрофы, возраст, коморбидную патологию и др.
Особую роль при инсультах врачи отводят профилактике повторного инсульта, которая включает правильное питание, отказ от вредных привычек, устранение избыточного веса, регулярное наблюдение у врача.
Возможно ли полное восстановление после инсульта?
Немалую роль в реабилитации пациента после инсульта играют близкие больного. От их внимания, заботы, терпения и правильных действий зависит, смогут ли вернуться утраченные функции пациента.
Восстановительный процесс после инсульта – сложный период, как для самого больного, так и для его близких. Время реабилитации зависит, прежде всего, от степени повреждения тканей мозга. У пациентов может быть нарушена координация движений, подвижность конечностей, речь, память, слух, зрение.
Настойчивость и позитивный настрой пациента способны ускорить время восстановления утраченных функций.
Опытная команда докторов ускорит процесс реабилитации благодаря грамотно составленной индивидуальной программе лечения.
Уровни восстановления после инсульта
После геморрагического и ишемического инсультов различают три уровня восстановления:
- первый – наиболее высокий. Речь идет о полном восстановлении утраченных функций до их начального состояния. Данный вариант возможен при отсутствии полной гибели нервных клеток участка мозга;
- второй уровень – компенсация. Ранний этап восстановления, как правило, в первые полгода после инсульта. Утраченные функции компенсируются вовлечением новых структур и функциональной перестройкой.
- Третий уровень подразумевает реадаптацию, то есть приспособление к появившемуся дефекту. Немалую роль в этом процессе играют родственники и близкие пациента. Именно они помогают больному научиться жить с появившимся дефектом.
Специалисты Юсуповской больницы в случае необходимости проводят работу с близкими пациента, обучая их особенностям ухода, а также оказывая им психологическую поддержку.
Этиопатогенез
Если пациента парализовало, значит случился инсульт (кровоизлияние). Нарушение целостности артериальной стенки приводит к образованию гематомы. По мере скопления крови вне сосуда она начинает давить на соседние структуры мозга. В этих условиях отмирают нервные клетки, отвечающие за ключевые функции мозга, например, управление мышцами, что приводит к онемению целых частей тела.
Инсульт с парализацией правой стороны может быть вызван следующими факторами:
- Неправильная диета. Очень важно следить за количеством кальция в употребляемых продуктах, так как это ключевой элемент, поддерживающий здоровье артериальных стенок. Недостаток кальция приводит к ослаблению сосудов и повышает риск их нарушения. В этом случае даже небольшие заторы крови могут спровоцировать кровоизлияние.
- Высокое кровяное давление. Чрезмерное давление крови на стенки артерий может привести к их нарушению в наиболее слабых местах. Как правило, в группе высокого риска находятся люди в возрасте, у которых наблюдается ухудшение упругости сосудистых стенок из-за естественного старения и низкого уровня кальция.
- Наследственная предрасположенность. Недавно было выявлено, что пациенты, у которых в семье были случаи ОНМК, вполне вероятно будут иметь инфаркт или инсульт в какой-либо период их жизни. В основном это пациенты с гипертонией. Пока не установлена конкретная наследуемая причина заболевания, возможно это слабые сосуды и проблемы с нейрогуморальной регуляцией.
- Лишний вес. Толстые люди, как правило, имеют низкий уровень минералов в крови и высокое давление – основные причины инсульта с возможной парализацией тела.
- Заболевания сердечно-сосудистой системы. Нарушение кровотока и разрыв сосуда в мозге могут спровоцировать такие патологии, как пороки сердца, сердечная недостаточность, образование атеросклеротических бляшек и тромбов.
- Болезни эндокринного характера. Наиболее частой причиной инсульта среди этой группы патологий является диабет. Люди с этим заболеванием часто страдают от высокого давления. Также в группу риска входят пациенты с низким уровнем гормонов щитовидной железы и с проблемами в коре надпочечников.
- Злоупотребление алкоголем и табакокурением. Никотин снижает прочность артериальных стенок и увеличивает кон холестерина в крови. Качественные спиртные напитки в небольшом количестве могут даже принести пользу, однако частое и чрезмерное употребление алкоголя легко провоцирует кровоизлияние с последующей парализацией.
Выше указаны причины парализации как правой, так и левой части тела. Статистические данные говорят, что вредные привычки – наиболее частый фактор паралича, при котором гораздо вероятнее можно помочь пациенту выжить, если вовремя поставить диагноз.
Прогноз восстановления после инсульта
К благоприятным факторам восстановления после перенесенного инсульта относят:
- своевременное раннее начало восстановительной терапии;
- спонтанное раннее восстановление утраченных функций.
Среди неблагоприятных факторов восстановления после инсульта выделяют:
- преклонный возраст больного;
- большой участок поражения тканей мозга;
- плохое кровообращение вокруг пораженных тканей мозга;
- поражение клеток в функционально важных участках головного мозга.
Основы восстановления после инсульта
В процессе реабилитации важен позитивный настрой самого больного, его желание вернуться к самостоятельной жизни. Огромную роль играет психологическая поддержка и помощь близких и родственников пациента. Записаться на консультацию врача-невролога можно по телефону.
Восстановление памяти после инсульта
Лечение больных после инсульта проходит в неврологическом отделении. Восстановление памяти зависит от многих факторов: от величины участка повреждения головного мозга, от локализации повреждения, от своевременности оказания медицинской помощи. Чем быстрее восстанавливается кровообращение в головном мозге, тем больше шансов на восстановление памяти после инсульта.
Восстановление памяти после инсульта возможно при участии нескольких специалистов – нейрофизиолога, психолога, нейропсихолога, психоневролога. Помощь больному после инсульта оказывают в клинике реабилитации Юсуповской больницы. В больнице с пациентом занимаются по индивидуальной программе восстановления – в разработке такой программы принимают участие многие специалисты. При разработке программы учитывается состояние здоровья пациента, тяжесть поражения мозга, нарушения памяти.
В некоторых случаях на восстановление памяти и речи уходит несколько лет, в ходе восстановления врач назначает медикаментозное лечение, специальную диету, различные тренинги – цветотерапию, ритмотерапию, музыкотерапию и другие. Восстановление памяти в домашних условиях не всегда успешно из-за отсутствия программы занятий и знаний в области реабилитации больных после инсульта.
Записаться на прием к врачу-неврологу Юсуповской больницы можно по телефону. Консультация специалиста, полный уход за больным, реабилитация с использованием инновационного оборудования, массажи и занятия помогут пациенту вернуть память и полноценной.
Восстановление руки после инсульта
Позитивный настрой, поддержка родных имеют влияние на быстрое восстановление после болезни. Частичный паралич руки – это нередкое явление после инсульта, характеризуется скованностью движений, ограниченной двигательной способностью руки. Функциональный парез (частичный паралич) относится к неврологическим синдромам, обусловлен нарушением работы нервной системы, поражением проводящего пути нервной системы вследствие поражения коры головного мозга после инсульта. Паралич руки – это полное отсутствие произвольных движений конечности.
Восстановления после инсульта может требовать кисть руки или полностью вся конечность. При частичном параличе нарушается способность свободного движения рукой или кистью руки, человек не может полноценно ухаживать за собой, выполнять элементарные действия. Для восстановления двигательной способности пациент должен ежедневно выполнять упражнения для моторики пальцев, моторики конечности.
Реабилитационный процесс по восстановлению двигательной активности конечностей требует терпения от пациента, большого труда – это позволит вернуться к полноценной жизни после инсульта. Записаться на прием к врачу-неврологу можно по телефону. Врач — реабилитолог разработает индивидуальные упражнения для больного, пациент будет находиться под постоянным наблюдением врачей, получать квалифицированную помощь специалистов.
Виды паралича правой стороны
По характеру, локализации сосудистых катастроф классифицируют виды и подвиды параличей:
- Центральный паралич. Развивается при повреждении зон головного и спинного мозга, ответственных за функцию движения и состояния нервно-мышечного комплекса. Характеризуется специфическими спастическими реакциями. При центральной форме паралича поражаются все мышцы, которые пребывают в постоянном напряжении, а в спокойном демонстрируют клонусы — ритмичные подергивания, в основном в области коленей и стоп. На многих участках отсутствуют или ослабляются диагностические рефлексы.
- Периферический паралич. При этом виде инсульта развивается снижение или отсутствие неврологических рефлексов. В мышцах не определяется тонус, они атрофируются, уменьшаются по массе, пациенты теряют способность к передвижению, самообслуживанию и вообще какой-либо деятельности. Главной задачей становится восстановление путей проводимости импульсов головного и спинного мозга к нервно-мышечному аппарату. По характеру патологических симптомов и зон их расположения можно определить, какие именно сегменты центральной нервной системы вышли из строя.
Факторы, влияющие на скорость и качество реабилитации
Существует множество факторов, которые влияют скорость восстановления после инсульта, поэтому спрогнозировать продолжительность реабилитации и вероятные результаты достаточно сложно.
Сколько будет длиться реабилитация после инсульта, зависит от индивидуальных параметров для каждого человека, а также от других факторов:
- объема поражения: обширный инсульт значительно ухудшает тяжесть состояния больного, а также вызывает множество неврологических осложнений, которые неблагоприятно воздействуют на сроки восстановления и его качество;
- возраста пациента: чем старше пострадавший, тем длительнее восстановление;
- локализации повреждения: нарушение кровообращения глубинных структур трудно поддается терапии;
- вида инсульта: геморрагические инсульты встречаются реже, но протекают в более агрессивной форме, к тому же имеют высокий процент смертности, хотя прогнозы реабилитации благоприятнее, чем при ишемическом инсульте;
- вызванных нарушениях: наличие множественной общемозговой симптоматики, коматозные состояния, выраженные параличи и нарушения чувствительности дают неблагоприятные прогнозы на восстановление;
- своевременности терапии: максимально положительных результатов терапии можно добиться при начале лечебных мероприятий в первые 4 часа после возникновения первых симптомов, обращение за помощью в более позднее время ухудшает прогнозы;
- соблюдения врачебных рекомендаций: после выписки пациента из лечебного учреждения пациенту даются рекомендации, которые позволяют улучшить качество жизни, предотвратить формирование рецидива и негативных осложнений.
Тяжесть поражения оказывает наибольшее влияние на вероятность восстановления утраченных функций и сроки реабилитации. При обширных инсультах наблюдаются нарушения важнейших функций, даже при условии выполнения предписанной программы реабилитации прогнозы довольно неутешительны. Наибольшие трудности возникают с полным возвращением речевой и двигательной функции. Положительно повлиять на ситуацию могут близкие родственники, которые будут уделять много времени специальным занятиям с пациентом.
Профилактика инсульта
Профилактика инфаркта и инсульта у женщин и мужчин – это звенья одной цепи мероприятий, предотвращающих инвалидность и летальный исход лиц, страдающих сердечно-сосудистыми заболеваниями.
Кардиологи и неврологи Юсуповской больницы для обследования пациентов применяют современные диагностические методы, позволяющие выявить факторы риска заболеваний сосудов и принять меры, направленные на профилактику заболеваний. Лекарства для профилактики инсульта и инфаркта позволяют контролировать течение заболевания, уменьшают частоту возникновения острых сердечно-сосудистых кризов, вероятность развития осложнений.
Вероятность полного восстановления после инсульта
Сроки реабилитации индивидуальны, некоторым достаточно нескольких месяцев, другим потребуются годы для достижения положительного результата. Чем раньше начаты восстанавливающие процедуры, тем благоприятнее прогнозы. При этом важен настрой и нацеленность пациента на результат; чем больше желание человека вернуться к полноценной жизни, тем эффективнее занятия и упражнения.
В Юсуповской больнице в реабилитации пациентов после инсульта принимает участие слаженная команда профессионалов (неврологи, реабилитологи, терапевты, кардиологи, логопеды, психологи). Врачи составляют индивидуальную программу для каждого пациента, нацеленную на максимально возможный результат, соблюдая следующие принципы:
- раннее начало восстанавливающих процедур;
- систематичность и длительность мероприятий;
- комплексность процедур;
- мультидисциплинарность занятий;
- соответствие процедур состоянию больного;
- активное взаимодействие врачей с пациентом и его родными.
Записаться на прием к врачам Юсуповской больницы и узнать, сколько стоит реабилитация после инсульта, можно по телефону.