Демиелинизирующее заболевание представляет собой патологический процесс разрушения миелиновой оболочки, при котором поражаются нейроны головного и спинного мозга. При этом ухудшается проводимость импульсов в нервной системе. Болезнь характеризуется уничтожением миелина мозга. Это опасное состояние влияет на функционирование всего организма. Заболевание встречается с одинаковой частотой как у взрослых, так и детей. Современная медицина не обладает средствами для полного излечения от этого заболевания. Его можно лишь ослабить и замедлить течение.
Демиелинизация
Демиелинизирующее заболевание головного мозга по МКБ-10 имеет коды G35, G36 и G77. Процесс, вызванный поражением нервной ткани, негативно сказывается на функционировании всего организма в целом. Определенные нервные окончания покрыты миелиновой оболочкой, которая выполняет в организме важные функции. Например, миелин обеспечивает быструю передачу электрических импульсов и соответственно при нарушении этого процесса страдает вся система. Миелин состоит из липидов и белковых соединений в пропорции 70/30.
Демиелинизирующее заболевание — это не только рассеянный склероз, это еще и оптиконевромиелит и острый диссеминированный энцефаломиелит. Эти болезни не лечатся, но развитие их можно замедлить. В целом медики дают благоприятный прогноз при лечении этих патологий. Диагноз «рассеянный склероз» сейчас ставят чаще, но само заболевание протекает легче, чем 30-40 лет назад.
Записаться на приём
Демиелинизирующие заболевания
Несколько состояний приводят к демиелинизации, и одним из наиболее известных нейродегенеративных расстройств является рассеянный склероз. Здесь иммунная система направлена на миелиновую оболочку или клетки, которые ее формируют и поддерживают. Это заболевание встречается в два раза чаще среди женщин, чем среди мужчин. Недугом больше других страдают жители центральной России и Сибири.
Течение заболевания при рассеянном склерозе обычно рецидивирует, но оно также может прогрессировать с начала заболевания или становиться прогрессивным после периодов ремиссии. Латентная фаза между начальным проявлением симптома и первым рецидивом является переменной.
- Поперечный миелит, при котором наблюдается воспаление спинного мозга.
- Неврит зрительного нерва, который относится к воспалению зрительного нерва.
- Острый диссеминированный энцефаломиелит, при котором наблюдается воспаление спинного мозга и головного мозга
- Адреномиелоневропатия, или адренолейкодистрофия, которые являются редкими типами нарушений обмена веществ.
Механизмы развития
Нервная система состоит из центрального и периферического отделов. Механизм регуляции между ними работает следующим образом: импульсы от рецепторов периферической системы передаются в нервные центры спинного мозга, а оттуда в головной мозг. Расстройство этого сложного механизма становится причиной демиелинизации.
Нервные волокна покрыты миелиновой оболочкой. В результате рассматриваемого патологического процесса эта оболочка разрушается и на ее месте формируется фиброзная ткань. Она в свою очередь не может проводить нервные импульсы. В условии отсутствия нервных импульсов нарушается работа всех органов, поскольку мозг не может отдавать команды.
Причины
Демиелинизирующие заболевания головного мозга характеризуются поражением периферической и центральной нервной системы. Они чаще всего возникают на фоне генетической предрасположенности. Случается и так, что сочетание определенных генов провоцирует нарушения в функционировании иммунной системы. Выделяются и иные причины возникновения демиелинизирующих заболеваний:
- состояние хронической или острой интоксикации;
- солнечная радиация;
- ионизирующее облучение;
- аутоиммунные процессы в организме и генетические патологии;
- осложнение бактериальной и вирусной инфекции;
- неправильное питание.
Наиболее подверженной этой патологии считается европеоидная раса, особенно те ее представители, которые проживают в северных географических широтах. Такой тип заболевания может провоцироваться травмой головы или позвоночника, депрессией, вредными привычками. Некоторые типы вакцин также могут стать пусковым механизмом для начала развития таких патологий. Это относятся к прививкам против кори, оспы, дифтерии, гриппа, коклюша, гепатита В.
Классификация
Демиелинизирующее заболевание нервной системы классифицируется на различные типы, в основе которых лежит разрушение миелиновой оболочки. В связи с этим рассматриваемая патология подразделяется соответствующим образом на рассеянный склероз, болезнь Марбурга, болезнь Девика, прогрессирующую мультифокальную лейкоэнцефалопатию и синдром Гийена-Барре.
Рассеянный склероз
Рассеянный склероз характеризуется как тяжелое хроническое и дезиммуно- нейродегенеративное заболевание ЦНС, склонное к прогрессированию. В большинстве случаев заболевание встречается в молодом возрасте и почти всегда приводит к инвалидности. Этому демиелинизирующему заболеванию ЦНС по МКБ-10 присвоен код G35.
В настоящее время причины развития рассеянного склероза до конца не изучены. Большинство ученых склоняются к мультифакторной теории развития этого заболевания, когда сочетается генетическая предрасположенность и внешние факторы. К числу последних относятся:
- инфекционные заболевания;
- состояние хронической интоксикации;
- прием некоторых лекарственных средств;
- смена места жительства с резкой сменой климата;
- недостаток клетчатки и высококалорийная диета.
Прогрессирование рассеянного склероза характеризуется развитием следующей симптоматики:
- нарушения чувствительности (мурашки по коже, онемение, покалывание, жжение, зуд);
- расстройство зрения (нарушение цветопередачи, снижение остроты зрения, размытость картинки);
- дрожание конечностей или туловища;
- головные боли;
- нарушения речи и затруднение глотания;
- мышечные спазмы;
- изменения походки;
- когнитивные нарушения;
- непереносимость тепла;
- головокружение;
- хроническая усталость;
- нарушение либидо;
- тревожность и депрессия;
- нестабильность стула;
- бессонница;
- вегетативные расстройства.
Лечение рассеянного склероза осуществляется с помощью таких методов, как:
- плазмаферез;
- прием цитостатиков;
- назначение иммуносупрессоров;
- применение иммуномодуляторов;
- прием бета интерферонов;
- гормональная терапия.
- симптоматическая терапия с назначением антиоксидантов, ноотропных препаратов и витаминов.
В период ремиссии пациентам показано санаторно-курортное лечение, массаж, лечебная физкультура. При этом должны быть исключены все тепловые процедуры. Для облегчения симптомов заболевания назначаются препараты: снижающие мышечный тонус, устраняющие тремор, нормализующие мочеиспускание, стабилизирующие эмоциональный фон, противосудорожные средства.
Болезнь Марбурга
Геморрагическая лихорадка или болезнь Марбурга представляет собой острую инфекционную патологию, вызванную марбургским вирусом. Он проникает в организм через поврежденную кожу и слизистую оболочку глаз и полости рта.
Симптоматика заболевания зависит от стадии патологического процесса. Инкубационный период длится от 2 до 16 дней. Болезнь имеет острое начало и характеризуется повышением температуры тела до высоких показателей. Наряду с температурой может появиться озноб. Нарастают признаки интоксикации, такие как разбитость, головная боль, боль в мышцах и суставах, интоксикация и обезвоживание. Через 2-3 дня после этого присоединяются расстройство функционирования ЖКТ и геморрагический синдром.
Все симптомы усиливаются к концу первой недели. Также могут наблюдаться кровотечения, из носа, желудочно-кишечного тракта, половых путей. К началу 2 недели все признаки интоксикации достигает своего максимума. При этом возможны судороги и потеря сознания. По анализу крови происходят специфические изменения: тромбоцитопения, пойкилоцитоз, анизоцитоз, зернистость эритроцитов.
При подозрении у человека болезни Марбурга он экстренно госпитализируется в инфекционное отделение и должен находиться в изолированном боксе. Период выздоровления может затянуться до 21-28 дней.
Болезнь Девика
Оптикомиелит или болезнь Девика по хронической картине похож на рассеянный склероз. Это аутоиммунное заболевание, причины возникновения которого до сих пор не выяснены. В качестве одной из причин его развития отмечается увеличение проницаемости барьера между мозговой оболочкой и сосудом.
Некоторые аутоиммунные заболевания способны спровоцировать прогресс болезни Девика:
- ревматоидный артрит;
- системная красная волчанка;
- синдром Шегрена;
- дерматомиозит;
- тромбоцитопеническая пурпура.
Болезнь имеет специфическую симптоматику. Клинические проявления обусловлены нарушением проводящих импульсов. Кроме того, поражается зрительный нерв и ткань спинного мозга. В большинстве случаев болезнь заявляет о себе нарушением зрения:
- пелена перед глазами;
- боль в глазницах;
- размытость зрения.
При прогрессировании заболевания и отсутствии адекватного лечения больной рискует полностью потерять зрение. В некоторых случаях возможен регресс симптоматики с частичным восстановлением функций глаз. Иногда случается так, что миелит предшествует невриту.
Оптиконевромиелит имеет два варианта течения: поступательное нарастание симптоматики с одновременным поражением ЦНС. В редких случаях встречается монофазное течение болезни. Оно характеризуется устойчивым прогрессом и усугублением симптоматики. В этом случае повышен риск летального исхода. При правильно подобранном лечении патологический процесс замедляется, но при этом полное выздоровление не гарантируется.
Второй вариант, наиболее распространенный, характеризуется поочередной сменой ремиссии и обострения и обозначается понятием «рецидивирующее течение». Также сопровождается зрительными нарушениями и расстройством функции спинного мозга. В период ремиссии человек ощущает себя здоровым.
Для выявления болезни Девика проводится комплекс мероприятий. Помимо стандартных диагностических процедур проводится люмбальная пункция с анализом ликвора, офтальмоскопия и МРТ позвоночника и головного мозга.
Прогрессирующая мультифокальная лейкоэнцефалопатия
Люди с иммунным дефицитом могут столкнуться с прогрессирующей многоочаговой мультифокальной лейкоэнцефалопатией. Это инфекционное заболевание, спровоцированное проникновением в организм вируса JC, относящегося к семейству Полиомавирусов. Особенностью патологии является то, что происходит несимметричное и многоочаговое поражение головного мозга. Вирусом поражаются оболочки нервных окончаний, состоящие из миелина. Поэтому данное заболевание принадлежит к группе демиелинизирующих патологий.
Почти 85% пациентов с таким диагнозом являются больными СПИДом или ВИЧ инфицированными. В группу риска входят пациенты со злокачественными опухолями.
Основные симптомы заболевания:
- перепады настроения;
- зрительные нарушения;
- парестезия и паралич;
- нарушение памяти.
Синдром Гийена-Барре
Острое воспалительное заболевание, характеризующееся «демиелинизирующей полирадикулоневропатией». В ее основе лежат аутоиммунные процессы. Болезнь проявляется сенсорными расстройствами, мышечной слабостью и болью. Для нее характерны гипотония и расстройство сухожильных рефлексов. Также может наблюдаться дыхательная недостаточность.
Все пациенты с таким диагнозом должны госпитализироваться в отделение интенсивной терапии. Поскольку существует риск развития дыхательной недостаточности и может потребоваться подключение к ИВЛ, в отделении должна быть реанимация.
Рассеянный склероз
Герпес
5960 12 Июля
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рассеянный склероз: причины появления, симптомы, диагностика и способы лечения.
Определение
Рассеянный склероз (множественный склероз, Multiple Sclerosis) – это хроническое прогрессирующее нейродегенеративное аутоиммунное заболевание центральной нервной системы, которое поражает головной мозг, спинной мозг и зрительные нервы.
Причины появления рассеянного склероза
Большинство нервных волокон покрыто миелиновой оболочкой. Мозг направляет электрические импульсы по нервам в различные части тела. Данные импульсы управляют всеми нашими произвольными и непроизвольными движениями. Здоровые нервы изолированы при помощи миелиновой оболочки, которая является защитным слоем, обеспечивает питание аксона, поддерживает его структуру, предохраняет от повреждения, ускоряет передачу нервного импульса.
При рассеянном склерозе собственная иммунная система человека ошибочно атакует и разрушает миелиновую оболочку нервных волокон.
В области потери миелина образуется рубцовая соединительная ткань, которая может исказить либо полностью заблокировать передаваемые импульсы. Какое-то время нервная система компенсирует сбои, но по мере прогрессирования заболевания выраженность симптоматики неуклонно нарастает от легкого онемения конечностей до паралича и/или слепоты.
Термин «рассеянный склероз» означает наличие множественных рассеянных на различных участках головного и спинного мозга рубцовых очагов (или демиелинизирующих бляшек).
До сих пор не известна причина, по которой иммунные клетки начинают атаковать нервные волокна своего же организма. Существует мнение, что на развитие заболевания могут влиять многие факторы: генетическая предрасположенность, активное и пассивное курение, дефицит витамина D, воздействие ретровирусов, вируса герпеса человека, в частности Эпштейна-Барр, бактериальные инфекции (стафилококки, стрептококки), высокое содержание соли в продуктах питания, плохая экология, травмы головного мозга (сотрясения, ушибы), повреждения позвоночного столба, избыточный вес (особенно у подростков и детей), стрессы, некоторые аутоиммунные заболевания. Повышенному риску развития рассеянного склероза подвержены жители северных регионов и представители европеоидной расы.
Заболевание чаще диагностируют в возрасте 20–45 лет, но может встречаться и у детей. Мужчины болеют в 2 раза реже женщин, но именно у них патология протекает тяжелее и хуже поддается терапии.
Классификация заболевания
Выделяют некоторые типичные варианты течения
рассеянного склероза:
- Ремиттирующее течение – наиболее частый вариант в дебюте заболевания. Характеризуется периодами обострений, чередующихся с периодами ремиссий (с полным или неполным восстановлением функций в периоды между обострениями), отсутствием нарастания симптомов в периоды ремиссий. У многих пациентов ремиттирующее течение в последующем переходит во вторичное прогрессирование (с обострениями или без обострений);
- Прогрессирующее течение:
- первично-прогрессирующее – с самого начала заболевания в течение не менее одного года наблюдается нарастание тяжести симптомов заболевания без периодов улучшения;
- вторично-прогрессирующее – тяжесть симптомов заболевания нарастает на протяжении не менее 6 месяцев без стабилизации или улучшения после ремиттирующей фазы болезни, возможно прогрессирование с обострениями или без них.
Также рассеянный склероз классифицируют по активности заболевания
— обострение или обнаружение новых очагов в головном и/или спинном мозге при МРТ-исследовании. Можно выделить следующие формы:
- активный рассеянный склероз (при наличии обострений или признаков активности заболевания по данным МРТ);
- неактивный рассеянный склероз (без обострений и без признаков активности по данным МРТ);
- рассеянный склероз с прогрессированием (выявляются новые очаги поражения);
- рассеянный склероз без прогрессирования (новые очаги поражения нервной системы не выявлены).
Различают также несколько особых форм заболевания, которые нуждаются в агрессивных методах лечения
:
- злокачественная форма (болезнь Марбурга) характеризуется очень быстрым прогрессированием без периодов ремиссии, в самых тяжелых случаях может приводить к смерти пациента;
- агрессивная, или быстропрогрессирующая форма, при которой в течение года наблюдается два и более эпизода обострения, ведущих к нарастанию уровня инвалидизации;
- высокоактивная форма характеризуется двумя и более обострениями за год и значительным увеличением очагов поражения нервной системы по данным МРТ.
Симптомы рассеянного склероза
Самые первые симптомы появляются тогда, когда поражено уже около 50% нервных волокон – то есть сначала заболевание никак себя не проявляет. Это объясняется тем, что здоровые клетки мозга берут на себя функцию пораженных участков.
Признаки рассеянного склероза зависят от локализации основной части патологических очагов. По мере поражения новых зон симптоматика нарастает и становится более разнообразной.
Поражение мозжечка и его путей:
выраженное напряжение в ногах или в руках (за счет повышения мышечного тонуса), возможны параличи, нарушение координации движений, пошатывание при ходьбе, непроизвольные движения, тремор рук и ног, нарушение речевой функции, головокружения.
Поражение зрительного нерва:
снижение зрения на один глаз вплоть до полной слепоты; черная точка в центре поля зрения; ощущение мутного стекла, пелены перед глазом — это проявления ретробульбарного неврита (патологии зрительного нерва на участке за глазным яблоком в результате поражения его миелиновой оболочки). Возникает нарушение движения глазного яблока, развивается двоение изображения (диплопия).
Поражение спинного мозга:
постоянная усталость и утомляемость, потеря контроля над опорожнением кишечника и мочевого пузыря, запоры и задержка мочеиспускания, изменения сексуальной функции, радикулопатии, симптом Лермитта (при наклоне головы вперед возникает ощущение прохождения электрического тока по позвоночнику, иногда отдающее в конечности), чувство жжения или боль в ответ на прикосновение, покалывание или онемение в конечностях, развитие спастического парапареза.
Поражение ствола головного мозга:
слабость или спазм мышц лица, перемежающееся онемение одной половины лица, центральный или периферический парез лицевого нерва, снижение слуха, снижение вкусовой чувствительности.
Поражение больших полушарий головного мозга:
снижение памяти и внимания, скорости выполнения нейропсихологических тестов, нарушения поведения, излишняя тревожность, плохое настроение, депрессия или эйфория.
После приема горячей ванны и под действием жаркого климата состояние больного временно ухудшается.
Это необходимо учитывать и стараться избегать перегрева, который может спровоцировать приступ. Лишенные миелиновой оболочки нервные волокна крайне чувствительны к повышению температуры.
Диагностика рассеянного склероза
В целом клинические проявления болезни очень разнообразны, что затрудняет постановку диагноза. Два основных клинических признака, подтверждающие наличие рассеянного склероза:
- симптомы проявляются в различных отделах центральной нервной системы;
- наличие по крайней мере двух приступов болезни, возникновение которых разделено по времени периодом не менее одного месяца.
Диагноз «рассеянный склероз» ставится в последнюю очередь, то есть после исключения других причин подобного многоочагового поражения мозга.
Методы диагностики:
Оценка жалоб, симптоматики, клинических нарушений.
При неврологическом осмотре врач проверяет функцию нервной системы: рефлексы, равновесие, координацию и зрение, а также проводит поиск областей онемения. Офтальмологическое обследование с обязательной оценкой остроты зрения, полей зрения, состояния глазного дна.
Пациенту с подозрением на рассеянный склероз рекомендованы следующие лабораторные анализы для оценки общего состояния организма и определения возможности назначения последующей терапии:
- клинический анализ крови развернутый;
Демиелинизирующее заболевание ЦНС
Демиелинизирующие заболевания головного и спинного мозга – это патологические процессы, приводящие к разрушению миелиновой оболочки нейронов, нарушению передачи импульсов между нервными клетками мозга. Считается, что в основе этиологии заболеваний лежит взаимодействие наследственной предрасположенности организма и определенных факторов внешней среды. Нарушение передачи импульсов приводит к патологическому состоянию центральной нервной системы.
Какие это заболевания
Существуют следующие виды демиелинизирующих заболеваний:
- к демиелинизирующим заболеваниям центральной нервной системы относится рассеянный склероз. Демиелинизирующее заболевание рассеянный склероз – это наиболее часто встречающаяся патология. Рассеянный склероз характеризуется разнообразной симптоматикой. Первые симптомы появляются в возрасте 20-30 лет, чаще болеют женщины. Рассеянный склероз диагностируется по первым признакам, которые впервые описал врач-психиатр Шарко – непроизвольные колебательные движения глаз, дрожание, скандированная речь. Также у пациентов отмечается задержка мочеиспускания или очень частое мочеиспускание, отсутствие брюшных рефлексов, бледность височных половин дисков зрительных нервов;
- ОДЭМ, или острый рассеянный энцефаломиелит. Начинается остро, сопровождается выраженными общемозговыми расстройствами и проявлениями инфекции. Заболевание часто возникает после воздействия бактериальной или вирусной инфекции, может развиться спонтанно;
- диффузно-диссеминированный склероз. Характеризуется поражением спинного и головного мозга, проявляется в виде судорожного синдрома, апраксии, нарушений психики. Смерть наступает в период от 3 до 6-7 лет с момента диагностирования заболевания;
- болезнь Девика, или острый оптиконевромиелит. Заболевание начинается как острый процесс, протекает тяжело, прогрессирует, поражая зрительные нервы, что вызывает полную или частичную потерю зрения. В большинстве случаев наступает летальный исход;
- болезнь Бало, или концентрический склероз, энцефалит периаксиальный концентрический. Начало заболевания острое, сопровождается лихорадкой. Патологический процесс протекает с параличами, зрительными нарушениями, эпилептическими припадками. Течение заболевания быстрое – смерть наступает через несколько месяцев;
- лейкодистрофии – в этой группе находятся заболевания, которые характеризуются поражением белого вещества мозга. Лейкодистрофии относятся к наследственным заболеваниям, в результате дефекта генов нарушается формирование миелиновой оболочки нервов;
- прогрессирующая мультифокальная лейкоэнцефалопатия характеризуется снижением интеллекта, эпилептическими припадками, развитием деменции и другими расстройствами. Продолжительность жизни больного не более 1 года. Заболевание развивается в результате снижения иммунитета, активации вируса JC (полиомавируса человека 2), часто обнаруживается у больных ВИЧ-инфекцией, после трансплантации костного мозга, у болеющих злокачественными заболеваниями крови (хронический лимфолейкоз, болезнь Ходжкина);
- диффузный периаксиальный лейкоэнцефалит. Наследственное заболевание, чаще поражает мальчиков. Вызывает расстройство зрения, слуха, речи, другие нарушения. Быстро прогрессирует – продолжительность жизни чуть больше года;
- синдром осмотической демиелинизации – встречается очень редко, развивается в результате нарушения электролитического баланса и ряда других причин. Быстрый рост уровня натрия приводит к потере клетками мозга воды и различных веществ, становится причиной разрушения миелиновых оболочек нервных клеток мозга. Поражается один из задних отделов мозга – Варолиев мост, наиболее чувствительный к миелинолизу;
- миелопатии – общий термин для поражений спинного мозга, причины которых разнообразные. К этой группе относятся: спинная сухотка, болезнь Канавана, другие заболевания. Болезнь Канавана – генетическое, нейродегенеративное аутосомно-рецессивное заболевание, поражает детей, вызывает повреждение нервных клеток головного мозга. Заболевание чаще всего диагностируется у евреев ашкенази, проживающих в Восточной Европе. Спинная сухотка (локомоторная атаксия) – это поздняя форма нейросифилиса. Заболевание характеризуется поражением задних столбов спинного мозга и спинальных нервных корешков. Заболевание имеет три стадии развития с постепенным нарастанием симптомов поражения нервных клеток. Нарушается координация при ходьбе, больной легко теряет равновесие, часто нарушается работа мочевого пузыря, появляется боль в области нижней конечности или в нижней части живота, падает острота зрения. Самая тяжелая третья стадия характеризуется утратой чувствительности мышц и суставов, арефлексией сухожилий ног, развитием астереогноза, больной не может передвигаться;
- синдром Гийена-Барре – встречается в любом возрасте, относится к редкому патологическому состоянию, которое характеризуется поражением периферических нервов организма собственной иммунной системой. В тяжелых случаях происходит полный паралич. В большинстве случаев больные полностью выздоравливают при адекватном лечении;
- невральная амиотрофия Шарко-Мари-Тута. Хроническое наследственное заболевание, которое характеризуется прогрессированием, поражает периферическую нервную систему. В большинстве случаев происходит разрушение миелиновой оболочки нервных волокон, существуют формы заболевания, при которых обнаруживается патология осевых цилиндров в центре нервного волокна. В результате поражения периферических нервов происходит угасание сухожильных рефлексов, атрофия мышц нижних, а затем верхних конечностей. Заболевание относится к прогрессирующим хроническим наследственным полиневропатиям. В эту группу входят: болезнь Рефсума, синдром Русси-Леви, гипертрофическая невропатия Дежерина-Сотта и другие редкие заболевания.
Генетические заболевания
Когда происходит повреждение нервной ткани, организм отвечает реакцией – разрушением миелина. Заболевания, которые сопровождаются разрушением миелина, подразделяются на две группы – миелинокластии и миелинопатии. Миелинокластии – это разрушение оболочки под воздействием внешних факторов.
Миелинопатия – это генетически обусловленное разрушение миелина, связанное с биохимическим дефектом строения оболочки нейронов. В то же время, такое распределение на группы считается условным – первые проявления миелинокластии могут говорить о предрасположенности человека к заболеванию, а первые проявления миелинопатии могут быть связаны с повреждениями под воздействием внешних факторов.
Рассеянный склероз считают заболеванием людей с генетической предрасположенностью к разрушению оболочки нейронов, с нарушением метаболизма, недостаточностью иммунной системы и наличием медленной инфекции. К генетическим демиелинизирующим заболеваниям относятся: невральная амиотрофия Шарко-Мари-Тута, гипертрофическая невропатия Дежерина-Сотта, диффузный периаксиальный лейкоэнцефалит, болезнь Канавана и многие другие заболевания. Генетические демиелинизирующие заболевания встречаются реже, чем демиелинизирующие заболевания с аутоиммунным характером.
Магнитно-резонансная томография (МРТ) в Санкт-Петербурге
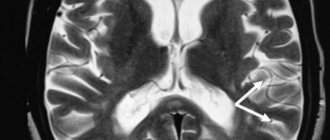
МРТ головного мозга. Т2-взвешенная аксиальная МРТ. Рассеянный склероз. Цветовая обработка изображения.
Демиелинизация – это разрушение оболочки аксона, отростка нервной клетки. Миелиновая оболочка играет роль «изоляции электропровода». При её нарушении нарушается проводимость электрического импульса. Демиелинизирующие заболевания имеют вирусное происхождение и протекают по аутоиммунному типу. То есть, вирус только запускает сбой иммунной системы. Известны 3 основных демиелинизирующих заболевания – рассеянный склероз, острый диссеминирующий энцефаломиелит и прогрессирующая мультифокальная лейкоэнцефалопатия. МРТ СПб обладает мнгими центрами, где выявляют рассеянный склероз. МРТ в СПб демиелинизаций в наших клиниках занимает большое место, мы выявляем эти процессы как в НИИ нейрохирургии им.А.Л.Поленова, так и на открытом МРТ. Рассеянный склероз (множественный склероз, РС) – аутоиммунное демиелинизирующее заболевание ЦНС. Процесс состоит из локального разрушения миелина, повреждения аксонов, глиоза и образования бляшек. Частота составляет около 2 на 1000 населения. Соотношение М:Ж как 1:2. Возраст пациентов от 2 до74 лет. Однако у детей и лиц старше 50 лет заболевание встречается редко, пик частоты – 35 лет. Типично первый приступ расеянного склероза отмечается около 20 лет. Клиника: известно несколько вариантов течения РС. Обычно волнообразное, с прогрессирующим неврологическим дефицитом от рецидива к рецидиву. Клинические признаки – чувствительные и двигательные нарушения, зрительные нарушения, тазовые расстройства (80%). Разными авторами предлагались критерии постановки диагноза. Все они основанный результатах МРТ головного мозга. Главным для постановки диагноза служит наличие нескольких (от 2 до 9) типично расположенных на МРТ очагов. Локализация очагов может быть любая, но типичная – нижняя треть мозолистого тела, перивентрикулярно (вокруг желудочков мозга), ствол, спинной мозг. Форма очагов округлая и овоидная, направленная радиально от желудочков на сагиттальных (боковых) МРТ (симптом “пальца” или Доусона), что отражает перивенулярный (вокруг вен) процесс. Существует много предложений по оценке активности процесса. К сожалению, все способы оценки активности очень недостоверны. Обычно края активных очагов нечёткие, отмечается слабое контрастирование. Чувствительность и специфичность МРТ на самых ранних стадиях составляет 70-80%. Однако через очень короткий срок течения заболевания точность МРТ уже приближается к 100%.
МРТ головного мозга. Рассеянный склероз. Аксиальная МРТ Т2-взвешенного типа. Перивентрикулярные очаги.
К редким агрессивным формам рассеянного склероза относится опухолевидный тип Марбурга и концентрический тип Бало. Бляшки достигают больших размеров с отеком и “слоистостью” в связи с частыми обострениями. Агрессивные варианты яркие на МРТ типа ДВИ и хорошо контрастируются.
МРТ головного мозга. Т2-взвешенная аксиальная МРТ. Рассеянный склероз, Концентрический тип Бало.
МРТ головного мозга, Тот же пациент. Диффузионно-взвешенная МРТ.
Острый диссеминирующий энцефаломиелит (постинфекционный энцефалит) – это аутоиммунное заболевание, возникающее после вирусной инфекции или вакцинации (3-6% случаев). Патофизиология ОДЭМ очень напоминает ранние стадии рассеянного склероза. Частота составляет около 1 на 100 тыс. населения. Возраст заболевших может быть любым, но 80% заболевших – дети до 10 лет. Латентный период (период от заражения до первых проявлений заболевания) составляет от 2 до 20 дней. Начало заболевания острое в виде лихорадки, нарушения сознания, летаргии, судорог (25%), может быть неврит зрительного нерва, гемипарез, атаксия (шаткость). Лабораторные исследования неспецифичны. Смертность даже при обычном течении составляет 10-30%. Вариантом заболевания является сверхострый геморрагический ОДЭМ, смертность при котором особенно высокая. При лёгком течении заболевания наблюдается полное выздоровление. Чувствительность МРТ при ОДЭМ составляет 80-90%, причём у части больных изменения выявляются только через месяц от начала симптомов. МР признаки показывают демиелинизацию – множественные несимметричные, часто сливные очаги. Бывают кровоизлияния в очаги. Локализация в отличие от РС любая. В первые 1,5-2 месяца число очагов увеличивается. Характерным признаком ОДЭМ является исчезновение очагов по мере выздоровления, что занимает несколько месяцев.
МРТ головного мозга. ОДЭМ. Аксиальные МРТ Т2-взвешенного типа. Динамика процесса.
Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ)- демиелинизирующее заболевание вирусной этиологии, развивающееся на фоне иммунодефицита. ПМЛ характерное осложнение СПИДа, составляя 1-4% случаев смертности при СПИДе. Этиология ПМЛ в отличие от РС хорошо известна – заболевание вызывает JC вирус из группы паповавирусов, это реактивация латентной («спящей») инфекции на фоне иммунодефицита. Вирус поражает олигодендроциты (клетки производящие миелиновую оболочку нерва), разрушает их, что приводит к демиелинизации. Клинические проявления нарастают постепенно, от небольших неврологических расстройств до нарушения сознания и смерти в течение 9-12 месяцев. При МРТ выявляются несимметричные участки демиелинизации, преимущественно, в теменных и затылочных долях. Они часто сливные и распространяются до подкорковых зон.
МРТ головного мозга. ПМЛ. Ранние проявления. Аксиальная МРТ Т2-взвешенного типа.
О демиелинизациях можно также читать в статье “Лучевая диагностика инфекционных заболеваний головного мозга” на нашем сайте. При МРТ в СПб в наших клиниках при выявлении очагового поражения мы видим главную задачу в дифференциальной диагностике, так сходные очаги встречаются при многих заболеваниях.
Оставить отзыв.
МРТ в Санкт-Петербурге USA
Симптомы
Демиелинизация всегда проявляется неврологическим дефицитом. Этот признак свидетельствует о начале процесса разрушения миелина. В него вовлекается и иммунная система. Атрофируются ткани мозга — спинного и головного, а также наблюдается расширение желудочков.
Проявления демиелинизации находятся в зависимости от вида заболевания, причинных факторов и локализации очага. Симптоматика может отсутствовать, когда поражение мозгового вещества незначительное, до 20%. Это обусловлено компенсаторной функцией: здоровые ткани мозга выполняют задачи пораженных очагов. Неврологическая симптоматика проявляется редко — только при повреждении более 50% нервной ткани.
В качестве общих признаков демиелинизирующих заболеваний головного мозга отмечаются следующие:
- параличи;
- ограниченная подвижность мышц;
- тонические спазмы конечностей;
- нарушение функционирования кишечника и мочевого пузыря;
- псевдобульбарный синдром (нарушение произношения звуков, затруднение глотания, изменение голоса);
- нарушение мелкой моторики рук;
- онемение кожи и покалывание;
- зрительная дисфункция (снижение остроты зрения, размытость картинки, колебания глазных яблок, искажения цвета).
Нейропсихологические нарушения, характерные для рассматриваемой патологии, вызваны ухудшением памяти и снижением мыслительной деятельности, а также изменениями поведения и личностных качеств. Это проявляется развитием неврозов, депрессии, слабоумием органического генеза, эмоциональными перепадами, выраженной слабостью и снижением работоспособности.
Симптомы демиелинизирующих заболеваний
Демиелинизирующее заболевание обычно приводит к мышечной слабости и ригидности, потере зрения, ощущений и координации, к боли и нарушению функции кишечника и мочевого пузыря. Более полный список симптомов и признаков, соответствующих демиелинизирующим заболеваниям:
- Моторные симптомы: нарушение походки, слабость в конечностях, спастичность, нарушение равновесия, гиперрефлексия.
- Визуальные: диплопия (двойное зрение), помутнение зрения, потеря зрения и колебание объектов в поле зрения.
- Сенсорные: парастезия (ощущение покалывания), дизестезия (ненормальное чувство осязания), онемение, боль в области туловища, невралгия тройничного нерва (сильная лицевая боль), гиперпатия (повышенная чувствительность и порог боли), аллодиния (боль от безболезненных раздражителей) и ненормальное движение из-за аномального восприятия.
- Мочеполовые: запор, импотенция, недержание мочи, частое мочеиспускание, аноргазмия и диспареуния (боль во время секса).
- Нервные: тревога, депрессия, раздражительность, нарушение внимания, концентрации и ухудшение памяти.
Диагностика
Ранняя стадия течения патологии с отсутствием характерной симптоматики случайно обнаруживается во время диагностического обследования по другому поводу.
Для подтверждения диагноза проводится нейровизуализация, а также невролог определяет степень нарушения проводящей функции мозга. Основным методом диагностики является магнитно-резонансная томография. На снимках можно отчетливо увидеть участки пораженной ткани. Если сделать ангиографию, то можно определить степень повреждения сосудов.