Имеет ограничения при беременности
Запрещен при грудном вскармливании
Запрещен детям
Имеет ограничения для пожилых людей
Имеет ограничения при проблемах с печенью
Имеет ограничения при проблемах с почками
Миорелаксанты широко применяются для снятия спазмов, увеличения подвижности пораженных мышц и купирования болевых симптомов. Мидокалм – это эффективное и часто назначаемое средство этой группы, оказывающее быстрое действие и способствующее снижению тонуса мышц. Однако в некоторых случаях необходимо применение недорогих аналогов Мидокалма, которые не менее быстро оказывают должное действие и не уступают своими характеристиками дорогим эквивалентам.
Основное действующее вещество в препарате Мидокалм – толперизон, которое выступает миорелаксантом центрального действия, помогает купировать проявления заболеваний опорно-двигательного аппарата, налаживает работу нервной системы и справляется с воспалительными заболеваниями. Преимуществом препарата является то, что он выпускается в двух формах: таблетках и ампулах.
Механизм действия Мидокалма
Его биодоступность составляет 15-20%. Лекарственное средство активно взаимодействует с нервной тканью, достигает высокой концентрации в спинном и головном мозге, а также в периферической нервной системе. Мидокалм сокращает возбудимость двигательных нейронов и угнетает активность натриевых каналов, усиливает кровообращение.
Медикамент чаще всего назначают при таких патологиях:
- мышечные спазмы;
- артрозы крупных суставов;
- послеоперационный период в травматологии.
Противопоказаниями к назначению данного средства являются:
- сонливость;
- головная боль и боль в конечностях;
- шум в ушах;
- жар;
- раздражительность.
Лекарственная форма
Мидокалм – венгерский медикамент, предназначающийся для снятия спазмов мускулатуры, восстановления метаболизма.
Реализуется в таблетированной форме, а также в виде раствора для уколов, запечатанного в ампулах.
В таблетках находится 50 либо 150 мг активного вещества – толперизона. Одна упаковка включает 30 таблеток.
В одной ампуле содержится 1 мл лекарственного раствора, включающего 100 мг активного компонента, а еще 2,5 мг лидокаина – анестезирующего вещества. Одна упаковка вмещает 5 ампул.
Показания к применению
Лекарственное средство назначается при следующих патологиях:
- изменениях в костной или мышечной ткани, сопровождающихся спазмами;
- детском церебральном параличе, представляющем собой спастическую диплегию;
- энцефалопатии, осложненной мышечной дистонией;
- инсульте;
- рассеянном склерозе;
- облитерирующем атеросклерозе;
- синдроме Рейно;
- миелопатии;
- энцефаломиелите;
- интермиттирующей ангионевротической дисбазии;
- негативных последствиях хирургической операции на мышцах.
Противопоказания к применению
Медикамент характеризуется небольшим перечнем противопоказаний, обычно хорошо принимается организмом. Нельзя применять миорелаксант только при непереносимости активных веществ, в том числе лидокаина. Также инъекции препарата запрещается делать детям, не достигшим 3 лет.
Беременным женщинам лечиться Мидокалмом не противопоказано, но крайне нежелательно, особенно в первые недели вынашивания ребенка.
Принимать или не принимать медикамент будущей маме – это решает только медицинский специалист в каждом конкретном случае.
То же касается пациенток, вскармливающих младенца грудным молоком.
Инструкция по применению Мидокалма
Оптимальная суточная доза для взрослого пациента составляет 150 мг лекарственного вещества.
В день достаточно 3 раза принять по 1 таблетке 50 мг, чтобы избавиться от спазма.
Но если спазматические приступы интенсивные, то врач может назначить пациенту более высокую дозу лекарства.
Детям назначается 1 таблетка 50 мг в день. Таблетку можно разделить на несколько приемов. Если маленькому ребенку сложно проглотить лекарство, то таблетку можно растереть в порошок. Терапевтический курс может длиться не больше 10 суток.
Инъекции препарата бывают и внутримышечными, и внутривенными.
Уколы в мышцу производятся дважды в день по 100 мг лекарственного вещества. Инъекции в вену делаются 1 раз в сутки по 100 мг активного вещества.
Планировать терапевтический курс и дозировку нельзя без согласования с медицинским специалистом. Только врач может назначить оптимальный курс лечения и эффективную суточную дозу.
Мидокалм хорош тем, что его без опасений можно принимать с любыми другими медикаментами. Также активность препарата не угнетается под воздействием алкоголя, поэтому при лечении миорелаксантом допускается употребление спиртных напитков.
Более дешевые средства в таблетках
Приведенные далее эффективные и более дешевые аналоги лекарства в таблетках оказывают быстрое действие и успешно справляются со снятием симптомов, связанных с нарушением работы опорно-двигательного аппарата. Все они являются миорелаксантами центрального действия. Прежде чем выбрать аналог медикамента, следует посоветоваться с врачом, чтобы оценить потенциальный риск для здоровья от применения средства.
Баклосан
Этот действенный аналог Мидокалма снимает мышечное напряжение, клонические судороги и болезненные спазмы. Действующее вещество таблеток – баклофен. Средство способствует облегчению проведения лечебной физкультуры, направленной на развитие подвижности суставов и профилактику остеохондроза. Баклосан прописывается при таких заболеваниях:
- рассеянный склероз;
- заболевания спинного мозга;
- опухоли;
- менингит.
Среднесуточная доза лекарства – 10 мг, которую постепенно можно увеличивать до 20 мг. Дозу и длительность лечения Баклосаном должен определить врач, так как для пожилых людей и пациентов с высокой чувствительностью повышение дозы должно быть более медленным. Конечная доза не должна нарушать двигательные функции. Возможны следующие нежелательные эффекты от приема препарата:
- сонливость;
- нарушения сна;
- атаксия;
- тошнота;
- угнетение дыхания.
Баклофен
Данный медикамент применяется перорально трижды в сутки во время приема пищи. Первичная доза составляет 5 мг, затем постепенно увеличивается ежедневно до 30-70 мг в сутки. Суточная доза приема препарата не должна нарушать физические функции и превышать 100 мг.
Педиатрическая практика включает в себя использование этого препарата, но доза не может быть выше 30 мг в день для детей до 6 лет и 60 мг – для пациентов от 10 лет. Как для взрослых, так и для детей дозу препарата нужно снижать постепенно на протяжении недели.
Действие Баклофена
Показания для назначения препарата такие:
- Высокий мышечный тонус при рассеянном склерозе.
- Болезни спинного мозга.
- Менингит.
- Внутричерепные повреждения.
Баклофен обладает высокой абсорбцией, максимальный эффект от приема наступает через два часа. Препарат нечасто вызывает временные побочные действия, но если такие возникают, они проявляются следующими симптомами:
- Зрительные нарушения.
- Угнетение дыхания.
- Задержка мочи.
- Гипотермия.
- Абдоминальные боли.
Миолгин
Миолгин является комбинированным препаратом, его активные компоненты – хлорзоксазон и парацетамол. После приема лекарства наблюдается быстрое снижение болевых ощущений и возрастание сократительной функции мышц.
Благодаря своему составу, Миолгин оказывает общий расслабляющий эффект и поддерживает тонус поперечно-полосатой мускулатуры, однако не оказывает транквилизирующего действия.
Препарат показан при спазматических состояниях мышц, которые могут возникнуть вследствие травмы или растяжения. Помимо этого, медикамент эффективно справляется с головными болями и приступообразными болями в пояснице. Применяется перорально, трижды в день по 1-2 капс. Предельно допустимая дневная доза не должна быть выше 6 таблеток.
Показания к применению лекарства следующие:
- Судороги поперечно-полосатых мышц.
- Артрит.
- Болезненные состояния спинного мозга.
- Церебральный паралич.
- Повреждения и растяжения мышц.
Артрит
К абсолютным противопоказаниям относятся беременность и период лактации, детский возраст и сенсибилизация к отдельным составляющим лекарства.
Сирдалуд
Миорелаксант, содержащий тизанидин, оказывает влияние на рецепторы спинного мозга, подавляет спинномозговые нейроны и снижает повышенный мышечный тонус. Его применение также обеспечивает уменьшение силы судорог и спазмов. Кроме этого, препарат действует как обезболивающее средство. Медикамент показан при таких заболеваниях:
- патологии шейного и поясничного отделов;
- нарушения мозгового кровообращения;
- миелопатия.
Описание препарата
Абсолютными противопоказаниями к применению считаются:
- непереносимость отдельных компонентов лекарства;
- нарушения работы печени;
- беременность и период лактации.
Лекарство предназначено для перорального использования. Принимать медикамент нужно через равные промежутки времени трижды в сутки. Доза должна быть ограничена 4 мг за один прием в день. Доза постепенно увеличивается по ходу лечения до 25 мг в сутки. Необязательно принимать лекарство во время еды, употребление пищи одновременно с этим препаратом не влияет на его абсорбцию.
Тизалуд
Лекарство, производящееся в форме таблеток, используется для купирования состояний, при которых для человека затруднительно сгибать конечности из-за высокого тонуса мышц. Такое состояние может возникнуть из-за различных неврологических заболеваний. Кроме этого, медикамент широко применяется для терапии спазмов скелетных мышц, причиной которых могут стать перенесенные операции на позвоночнике.
Терапию Тизалудом нужно начинать с применения минимальной дозы, которая, как правило, составляет 2 мг. Препарат необходимо принимать трижды в день, постепенно увеличивая суточную дозу до 36 мг.
Курс лечения Тизалудом должен завершаться постепенно. Резкое прекращение приема лекарство может вызвать тахикардию, резкое повышение АД и инсульт. Лекарство противопоказано при серьезных нарушениях работы печени и в период беременности.
Передозировка Тизалудом случается редко. Однако при превышении максимально приемлемой дозы у пациента возникает сонливость, головокружение, тошнота и рвота. Чтобы стабилизировать состояние, нужно промыть желудок и принять активированный уголь.
Тизанидин
Тизанидин регулирует тонус скелетной мышечной ткани и снимает судороги и спазмы. Также этот миорелаксант широко применим в случаях:
- остеохондроза;
- гемиплегии;
- заболеваний спинного мозга;
- черепно-мозговых травм.
Фармакодинамика Тизанидина и аналогов
Исходная доза Тизандина совпадает с дозировкой всех вышеописанных аналогов, но она должна назначаться и контролироваться врачом. Неконтролируемый прием лекарства приводит к снижению АД, появлению сонливости и головокружения, затрудненному дыханию и коме. Тизанидин противопоказан в период беременности, в детском возрасте и при заболеваниях печени и почек. В начале лечения данным медикаментом не лишним будет ограничение деятельности, связанной с необходимостью высокой сосредоточенности внимания.
Аналоги Мидокалма дешевле (список с ценами)
Мидокалм – популярный препарат. Он является одним из самых часто покупаемых миорелаксантов. Однако в аптеках реализуется большое количество аналогов, стоящих дешевле Мидокалма. Заменители по составу и принципу действия, выпускаемые разными производителями, стоят 200 – 500 рублей, имеют несколько форм выпуска.
Ниже перечисляются аналоги дешевле Мидокалма, выпускаемые в уколах и таблетках:
- Толперизон – 280 рублей;
- Сирдалуд – 340 рублей;
- Баклосан – 370 рублей;
- Баклофен – 380 рублей;
- Миолгин – 230 рублей;
- Тексамен – 240 рублей;
- Витаксон – 190 рублей;
- Тригамма – 145 рублей;
- Мелоксикам – 155 рублей;
- Калмирекс – 450 рублей.
Цены на препарат и его основные аналоги, средние в России
Цена Мидокалма, его отечественных и зарубежных аналогов может меняться в зависимости от аптеки и региона.
| Название препарата | Форма выпуска | Средняя цена (в рублях) |
| Мидокалм | Таблетки и ампулы | 382-301 |
| Миолгин | Таблетки | 310-343 |
| Сирдалуд | Таблетки | 285-294 |
| Дексаметазол | Ампулы | 203-223 |
| Нейробион | Ампулы | 277-280 |
| Баклосан | Таблетки | 280-285 |
| Баклофен | Таблетки | 266-490 |
| Тизалуд | Таблетки | 159-220 |
| Тизанидин | Таблетки | 132-190 |
| Амбене | Таблетки | 1700-2200 |
| Амелотекс | Ампулы | 119-224 |
| Артрозан | Ампулы | От 149 |
| Месипол | Ампулы | От 212 |
Сирдалуд или Мидокалм – что лучше?
Если встает вопрос, чем заменить Мидокалм, то самым популярным аналогом считается швейцарский препарат Сирдалуд.
Этот медикамент аналогичен Мидокалму не по активному веществу, а по принципу воздействия на организм.
Активный компонент Сирдалуда – тизанидин. Лекарство реализуется в таблетированной форме, одна таблетка включает 2 либо 4 мг тизанидина.
Швейцарский аналог имеет значительное преимущество перед оригинальным препаратом. Тизанидин, оказавшись в человеческом организме, усваивается из таблетки не сразу, а постепенно, так что лекарство равномерно действует в течение суток.
Основное воздействие тизанидина – угнетение передачи нервного возбуждения, приводящее к ослаблению мышечного напряжения. Сирдалуд не только миорелаксант, но и анальгетик средней активности. Действовать лекарство начинает спустя час после приема. Отработанное активное вещество выходит из организма за 3 – 4 часа.
Назначается Сирдалуд при следующих патологиях:
- остеохондрозе и прочих заболеваниях позвоночного столба, осложненных болезненными спазмами спинной мускулатуры;
- патологических изменениях костной и суставной ткани;
- рассеянном склерозе;
- инсульте;
- судорожных состояниях любого происхождения;
- детском церебральном параличе;
- некоторых болезнях спинного мозга;
- негативных последствиях хирургической операции на позвоночнике.
Запрещается принимать медикамент при:
- нарушении работы печени;
- непереносимости активного вещества;
- лечении антидепрессантами, антибиотиками группы фторхинолонов, ингибиторами CYP1A2;
- вскармливании ребенка грудным молоком.
Воздействие миорелаксанта на развивающийся в утробе эмбрион не изучалось. Поэтому принимать лекарство в период беременности нежелательно. Врачи назначают Сирдалуд беременным пациенткам только в крайнем случае, когда необходимость выздоровления важнее, чем вероятный риск для плода.
Сирдалуд дает больше побочных эффектов, чем Мидокалм. При приеме швейцарского медикамента возможны следующие неприятные явления:
- слабость, бессилие;
- нарушение работы печени;
- тошнота;
- пересыхание слизистых покровов полости рта;
- нарушение работы пищеварительного тракта;
- снижение кровяного давления;
- замедление пульса.
Прием Сирдалуда может спровоцировать серьезные патологические изменения функционирования печени. Поэтому в ходе терапии рекомендуется периодически проходить лабораторные исследования для проверки состояния печеночных тканей. Также препарат негативно сказывается на концентрации внимания.
Передозировка сопровождается следующими симптомами:
- значительным снижением артериального давления;
- тошнотой;
- слабостью, недомоганием;
- головокружением;
- нарушением дыхательной функции.
При выраженной передозировке пациент может впасть в кому.
- Важным для человеческого организма веществом является кальций;
- Дешевый аналог Ксарелто – список лекарств;
- – аналоги Ламизила.
БОЛИ В СПИНЕ: болезненный мышечный спазм и его лечение миорелаксантами
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны тел смежных позвонков. Поражение межпозвонкового диска развивается вследствие его повторных травм (подъем тяжести, избыточная статическая и динамическая нагрузка, падения и др.) и возрастных дегенеративных изменений. Студенистое ядро, центральная часть диска, высыхает и частично утрачивает амортизирующую функцию. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем образуются трещины, к которым смещается студенистое ядро, образуя выпячивание (пролапс), а при разрыве фиброзного кольца — грыжу. В настоящее время созданы препараты, оказывающие структурно-модифицирующее действие на хрящевую ткань (старое название — хондропротекторы). Типичным представителем группы является препарат хондро, назначаемый курсом по 4 месяца (эффект сохраняется 2 месяца после отмены). В пораженном позвоночном сегменте возникает относительная нестабильность позвоночника, развиваются остеофиты тел позвонков (спондилез), повреждаются связки и межпозвонковые суставы (спондилоартроз). Грыжи межпозвонковых дисков наиболее часто наблюдаются в нижних поясничных дисках, реже — в нижних шейных и верхних поясничных, крайне редко — в грудных. Грыжи диска в тело позвонка (грыжи Шморля) клинически не значимы, грыжи диска в заднем и заднебоковом направлении могут вызвать сдавление спинно-мозгового корешка (радикулопатию), спинного мозга (миелопатию на шейном уровне) или их сосудов.
Кроме компрессионных синдромов возможны рефлекторные (мышечно-тонические), которые обусловлены импульсацией из рецепторов в ответ на изменения в дисках, связках и суставах позвоночника — болезненный мышечный спазм. Рефлекторное напряжение мышц вначале имеет защитный характер, поскольку приводит к иммобилизации пораженного сегмента, однако в дальнейшем этот фактор становиться причиной возникновения боли. В отличие от компрессионных синдромов остеохондроза позвоночника, которые встречаются относительно редко, болевые мышечные спазмы возникают в течение жизни практически у каждого второго человека.
Классический пример болезненного мышечного спазма представляет люмбаго (поясничный прострел), который характеризуется резкой, простреливающей болью в пояснице, развивающейся, как правило, при физической нагрузке (подъем тяжести и др.) или неловком движении. Больной нередко застывает в неудобном положении, попытка движения приводит к усилению боли. При обследовании выявляют напряжение мышц спины, обычно сколиоз, уплощение поясничного лордоза или кифоз.
Люмбалгия — боль в спине — и люмбоишиалгия — боль в спине и по задней поверхности ноги — развиваются чаще после физической нагрузки, неловкого движения или переохлаждения, реже — без каких-либо причин. Боли носят ноющий характер, усиливаются при движениях в позвоночнике, определенных позах, ходьбе. Для люмбоишиалгии характерна боль в ягодице, в задненаружных отделах ноги, не достигающая пальцев. При обследовании выявляют болезненность, напряжение мышц спины и задней группы мышц ноги, ограничение подвижности позвоночника, часто сколиоз, симптомы натяжения (Ласега, Вассермана и др.).
На шейном уровне могут возникать рефлекторные мышечно-тонические синдромы: цервикалгия и цервикобрахиалгия, которые чаще развиваются после физической нагрузки или неловкого движения шеи. Цервикалгия — боль в шейной области, которая нередко распространяется на затылок (цервикокраниалгия). Цервикобрахиалгия — боль в шейной области, распространяющаяся на руку. Характерно усиление болей при движениях в шее или, наоборот, при длительном статическом положении (в кино, после сна на плотной высокой подушке и др.). При обследовании выявляют напряжение шейных мышц, часто наблюдается ограничение движений в шейном отделе, болезненность при пальпации остистых отростков и межпозвонковых суставов на стороне боли.
При компрессии нервного корешка (радикулопатии) кроме болезненного мышечного спазма и ограничений подвижности в позвоночнике и конечностях выявляются чувствительные, рефлекторные и (или) двигательные нарушения в зоне пораженного корешка. На поясничном уровне чаще поражаются пятый поясничный (L5) и первый крестцовый (S1) корешки, реже — четвертый поясничный корешок и очень редко — верхние поясничные корешки. Радикулопатии нижних шейных корешков встречаются значительно реже.
Болезненный мышечный спазм возникает и при другой довольно распространенной причине болей в спине и конечностях — миофасциальных болях, вызванных формированием так называемых триггерных зон в мышцах и (или) связанных с ними фасциях. Миофасциальные боли проявляются напряжением мышц и наличием в них триггерных точек, выявление которых осуществляется путем мануального исследования мышц. Активная триггерная точка — постоянный источник боли, усиливающийся при ее пальпации в мышце; латентная триггерная точка вызывает боль только при ее пальпации. Для каждой мышцы существует самостоятельный миофасциальный синдром с характерной локализацией боли при раздражении триггерной зоны, распространяющийся за пределы проекции мышцы на кожную поверхность. Очаговые неврологические нарушения отсутствуют, за исключением тех случаев, когда напряженные мышцы сдавливают нервный ствол.
Важно помнить, что боли в спине могут быть единственным симптомом при опухоли спинного мозга, сирингомиелии и других заболеваниях спинного мозга. Боли возникают при деструкции позвонков и поражении нервных корешков вследствие инфекционных процессов (туберкулезный спондилит, спинальный эпидуральный абсцесс), новообразованиях (первичные и метастатические опухоли позвоночника, миеломная болезнь), дисметаболических нарушениях (остеопороз, гиперпаратиреоз, болезнь Педжета). Боль в спине может быть следствием перелома позвоночника, его врожденных или приобретенных деформаций (сколиоза и др.), стеноза позвоночного канала, спондилолистеза, анкилозирующего спондилоартрита.
Она возможна при различных соматических заболеваниях (сердца, желудка, поджелудочной железы, почек, органов малого таза и др.) по механизму отраженных болей.
Обследование пациента с болью в спине требует тщательности. Нельзя любые боли в спине списывать на «остеохондроз» — состояние, которое при рентгенологическом исследовании выявляется у большинства людей среднего и пожилого возраста. Для неврологических проявлений остеохондроза позвоночника и миофасциальных болей характерны болезненный мышечный спазм и ограничение подвижности позвоночника.
Диагноз рефлекторных и компрессионных осложнений остеохондроза основывается на клинических данных и требует исключения других возможных причин болей в спине. Рентгенографию позвоночника используют, в основном, для исключения врожденных аномалий и деформаций, воспалительных заболеваний (спондилитов), первичных и метастатических опухолей. Рентгеновская КТ или МРТ позволяет выявить грыжу диска, определить ее размеры и локализацию, а также обнаружить стеноз позвоночного канала, опухоль спинного мозга.
Диагноз миофасциальных болей основывается на клинических данных (выявление болезненного мышечного напряжения одной или нескольких мышц) и требует исключения других возможных причин боли; дифференциальный диагноз с рефлекторными синдромами (мышечно-тоническими синдромами) вследствие остеохондроза позвоночника часто вызывает сложности; возможно сочетание этих заболеваний.
Лечение рефлекторных синдромов и радикулопатий вследствие остеохондроза основывается в остром периоде на обеспечении покоя — больному рекомендуется избегать резких наклонов и болезненных поз. Предписаны постельный режим в течение нескольких дней до стихания резких болей, жесткая постель (щит под матрац), прием миорелаксантов центрального действия, при необходимости — также дополнительно анальгетиков, нестероидных противовоспалительных средств. Для облегчения передвижения в этот период следует надеть шейный или поясничный корсет (фиксирующий пояс). Можно использовать физиотерапевтические анальгезирующие процедуры, втирание обезболивающих мазей, компрессы с 30–50-процентным раствором димексида и новокаином, новокаиновые и гидрокортизоновые блокады. При ослаблении болей рекомендуют постепенное увеличение двигательной активности и упражнения на укрепление мышц.
При хроническом течении рефлекторных синдромов и радикулопатий могут быть эффективны мануальная терапия, рефлексотерапия, физиотерапевтическое лечение, санаторно-курортное лечение. Хирургическое лечение (удаление грыжи диска) необходимо в тех редких случаях, когда возникает сдавление спинного мозга или корешков конского хвоста. Хирургическое лечение также показано при дискогенной радикулопатии, сопровождающейся выраженным парезом, и при длительном (более трех-четырех месяцев) отсутствии эффекта от консервативного лечения и наличии большой грыжи диска. Для профилактики обострений остеохондроза рекомендуют избегать провоцирующих факторов (подъем больших грузов, ношение тяжелой сумки в одной руке, переохлаждение и др.), регулярно заниматься лечебной гимнастикой.
При миофасциальных болях необходимо, чтобы мышца находилась в покое в течение нескольких дней. В качестве лечения можно назначать упражнения на растяжение мышц (постизометрическая релаксация), физиотерапию, рефлексотерапию или местное введение анестетиков в триггерные зоны, компрессы с димексидом и анестетиками.
Как уже было отмечено, и при острых болях, и при хронических болевых синдромах большое значение имеет лечение болезненного мышечного спазма. Тоническое напряжение мышц может не только само по себе быть причиной боли, но и способно вызвать деформацию и ограничивать подвижность позвоночника, а также обуславливать компрессию проходящих вблизи нервных стволов и сосудов. Для его лечения помимо нестероидных противовоспалительных средств, анальгетиков, (например, нимулид в форме трансдермального геля для местной терапии или в форме лингвальных таблеток при остром болевом синдроме), физиотерапии и лечебной гимнастики в качестве препаратов первого ряда применяют миорелаксанты — препараты, способные разорвать «порочный круг» болевого синдрома [2].
Для лечения болезненного мышечного спазма миорелаксанты используются внутрь или парентерально. Снижая рефлекторное мышечное напряжение, миорелаксанты уменьшают боль, улучшают двигательные функции и облегчают проведение лечебной физкультуры. Лечение миорелаксантами начинают с обычной терапевтической дозы и продолжают до тех пор, пока сохраняется болевой синдром; как правило, курс лечения составляет несколько недель. В ходе целого ряда исследований удалось доказать, что при болезненном мышечном спазме добавление к стандартной терапии (нестероидные противовоспалительные средства, анальгетики, физиотерапия, лечебная гимнастика) миорелаксантов приводит к более быстрому регрессу боли, мышечного напряжения и улучшению подвижности позвоночника.
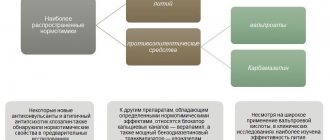
В качестве миорелаксантов применяются мидокалм, баклофен и сирдалуд. Миорелаксанты обычно не комбинируют друг с другом. Для снятия болезненных мышечных спазмов можно также использовать диазепам (седуксен, реланиум) в индивидульно подобранной дозе.
Баклофен оказывает миорелаксирующее действие преимущественно на спинальном уровне. Препарат близок по структуре к γ -аминомасляной кислоте (ГАМК); он связывается с пресинаптическими ГАМК-рецепторами, приводя к уменьшению выделения эксцицаторных аминокислот (глутамата, аспратата) и подавлению моно- и полисинаптической активности на спинальном уровне, что и вызывает снижение мышечного тонуса; баклофен также оказывает умеренное центральное анальгезирующее действие. Он хорошо всасывается из желудочно-кишечного тракта, максимальная концентрация в крови достигается через 2-3 ч после приема. Начальная доза составляет 15 мг в сутки (в три приема), затем дозу увеличивают на 5 мг каждый день до получения желаемого эффекта, препарат принимают во время еды. Обычные дозы для лечения болезненного мышечного спазма 20—30 мг. Максимальная доза баклофена для взрослых составляет 60—75 мг в сутки. Побочные эффекты чаще проявляются сонливостью, головокружением. Иногда возникают тошнота, запор, диарея, артериальная гипотония; требуется осторожность при лечении больных пожилого возраста.
Сирдалуд (тизанидин) — агонист α-2 адренергических рецепторов. Препарат снижает мышечный тонус вследствие подавления полисинаптических рефлексов на уровне спинного мозга, что может быть вызвано угнетением высвобождения возбуждающих аминокислот и активацией глицина, снижающего возбудимость интернейронов спинного мозга; сирдалуд обладает также умеренным центральным анальгезирующим действием. При приеме внутрь максимальная концентрация сирдалуда в крови достигается через час, прием пищи не влияет на его фармакокинетику. Начальная доза препарата составляет 6 мг в сутки в три приема, средняя терапевтическая доза — 12—24 мг в сутки, максимальная доза — 36 мг в сутки. В качестве побочных эффектов отмечаются сонливость, головокружение, незначительное снижение артериального давления; требуется осторожность при приеме препарата больными пожилого возраста.
Мидокалм (толперизон) в течение длительного времени широко используется при лечении рефлекторных и компрессионных осложнений дегенеративно-дистрофических изменений позвоночника (остеохондроз, спондилез, спондилоартроз) и миофасциальных болей [3]. Мидокалм оказывает преимущественно центральное миорелаксирующее действие. Снижение мышечного тонуса при приеме препарата связывается с угнетающим влиянием на каудальную часть ретикулярной фармации и подавлением спинно-мозговой рефлекторной активности. Препарат обладает умеренным центральным анальгезирующим действием и легким сосудорасширяющим влиянием. Прием мидокалма начинают с 150 мг в сутки три раза в день, постепенно увеличивая дозу до получения эффекта, у взрослых обычно до 300—450 мг в сутки. Для быстрого эффекта препарат вводится внутримышечно по 1 мл (100 мг) два раза в сутки или внутривенно по 1 мл один раз в сутки.
Эффективность и безопасность применения мидокалма при болезненном мышечном спазме доказана в ходе двойного слепого плацебо-контролируемого исследования [4]. В восьми исследовательских центрах 110 больных в возрасте от 20 до 75 лет методом рандомизации получали мидокалм в дозе 300 мг в сутки или плацебо в сочетании с физиотерапией и реабилитацией в течение 21 дня. В качестве объективного критерия эффективности лечения рассматривают болевой порог давления, измеряемый с помощью специального прибора (Pressure Tolerance Meter) в 16 симметричных точек туловища и конечностей. Кроме того, пациенты субъективно оценивали свое состояние по интенсивности боли, ощущению напряжения мышц и подвижности позвоночника; врач также оценивал напряжение мышц и подвижность позвоночника. Перед началом лечения и после его окончания проводилось развернутое клиническое и лабораторное обследование, включая ЭКГ, измерение артериального давления, биохимический анализ крови по 16 показателям.
Согласно результатам исследований, применение мидокалма достоверно снижает болезненный мышечный спазм, измеряемый объективно инструментальным методом. Различие между группами лечения и плацебо, которое отмечалось уже на четвертый день, постепенно увеличивалось и становилось статистически достоверным на 10-й и 21-й дни лечения, которые были выбраны в качестве конечных точек для доказательного сравнения. Анализ субъективной оценке результатов лечения, данной врачами и пациентами после его окончания (через 21 день), показал, что в группе больных, получавших мидокалм, достоверно чаще результаты лечения оценивались как очень хорошие, тогда как в группе плацебо эффект существенно чаще отсутствовал. Согласно субъективной оценке результатов лечения, данной больными после его окончания (через 21 день), каких-либо значимых различий, касающихся переносимости мидокалма и плацебо, выявлено не было. У подавляющего большинства больных отмечалась хорошая переносимость мидокалма. Результаты ЭКГ, биохимические и гематологические показатели в группе пациентов, принимавших как мидокалм, так и плацебо, также не различались.
Важно отметить, что более половины (62%) пациентов, включенных в исследование, получали другие виды терапии до начала исследования, и у большинства из них (68%) при этом не отмечалось улучшения. Это свидетельствует об эффективности мидокалма в лечении болезненного мышечного спазма, резистентного к другим видам терапии.
Введение мидокалма парентерально позволяет быстро снять боль и уменьшить мышечное напряжение. При вертеброгенном мышечно-тоническом синдроме внутримышечное введение 100 мг мидокалма ослабляет боль уже через 1,5 ч, а лечение мидокалмом в течение недели по 200 мг/сут в/м, а затем на протяжении двух недель по 450 мг/сут перорально имеет достоверное преимущество над стандартной терапией; при этом терапия мидокалмом не только позволяет уменьшить боль, но и снимает тревожность, повышает умственную работоспособность [1].
При болезненном мышечном спазме достоинствами мидокалма помимо эффективного миорелаксирующего и обезболивающиего эффекта являются отсутствие побочных эффектов и хорошее взаимодействие с нестероидными противовоспалительными средствами, что во многих случаях позволяет уменьшить дозу последних и вследствие этого ослабить или даже полностью устранить их побочные эффекты, не снижая эффективности лечения.
Важным преимуществом мидокалма перед другими миорелаксантами является отсутствие седативного эффекта и мышечной слабости при его приеме. Это преимущество доказано в ходе двойного слепого плацебо-контролируемого исследования [5]. В исследовании вошли 72 здоровых добровольца в возрасте от 19 до 27 лет (средний возраст — 21,7 лет). Исследование проводилось в течение восьми дней, все это время добровольцы методом рандомизации получали 150 или 450 мг мидокалма в сутки в три приема либо плацебо — также в три приема. Нейропсихологические исследования осуществляются утром в первый и последний (восьмой) дни исследования до и после приема мидокалма через 1,5, 4 и 6 ч либо плацебо. Результаты исследования не показали каких-либо существенных различий в скорости сенсомоторных реакций и быстроте выполнения различных психологических тестов через 1,5, 4 и 6 ч после приема мидокалма в дозе 50 или 150 мг либо плацебо. Аналогичные исследования, проведенные на восьмой день с начала приема мидокалма, также не показали существенных различий в сравнении с группой плацебо. Это свидетельствует о хорошей переносимости мидокалма и возможности назначения его в тех случаях, когда по роду деятельности пациенту требуется сохранить быстроту реакций и способность концентрировать внимание, в том числе при вождении автомобиля.
Таким образом, болезненный мышечный спазм представляет собой одну из наиболее распространенных причин болей в спине (вследствие рефлекторных синдромов остеохондроза или миофасциальных болей). В таких случаях рекомендуется применение миорелаксантов в комбинации с различными лекарственными средствами, физиотерапией и лечебной гимнастикой. В последние годы доказана эффективность и безопасность миорелаксанта мидокалма, который не вызывает седативного эффекта и выпускается в форме для парентерального введения с целью быстрого купирования болевого синдрома.
Литература.
- Авакян Г. Н., Чуканова Е. И., Никонов А. А. Применение мидокалма при купировании вертеброгенных болевых синдромов // Журн. неврол. и психиат. 2000. № 5. С. 26-31.
- Парфенов В. А., Яхно Н. Н. Неврология в общемедицинской практике. — М., 2001.
- Парфенов В. А. Мидокалм в неврологической практике // Лечение нервных болезней. 2002. № 2. С. 10-12.
- Pratzel H. G., Alken R. G., Ramm S. Efficacy and tolerance of repeated doses of tolperisone hydrochloride in the treatment of painful reflex muscle spasm: results of a prospective placebo-controlled double-blind trial // Pain. 1996. Vol. 67.- P. 417-425.
- Dulin J., Kovacs L., Ramm S. et al. Evaluation of sedative effects of single and repeated doses of 50 mg and 150 mg tolperisone hydrochloride. Results of a prospective, randomized, double-blind, placebo-controlled trial // Pharmacopsychiat. 1998. Vol. 31. P. 137-142.
В. А. Парфенов, доктор медицинских наук, профессор ММА им. И. М. Сеченова Т. Т. Батышева, кандидат медицинских наук Поликлиника восстановительного лечения №7 Москвы
Толперизон или Мидокалм – что выбрать?
Толперизон – миорелаксант, нормализующий состояние нервных волокон, снимающий мышечные спазмы. Медикамент основан на аналогично называющемся активном веществе. Реализуется только в таблетированной форме, в виде раствора для уколов не выпускается.
Толперизон – аналог Мидокалма по принципу воздействия на организм. Препарат применяется при следующих патологиях:
- спазмах мускулатуры любого происхождения;
- детском церебральном параличе, представленном спастической диплегией;
- спинномозговом параличе;
- эпилепсии;
- гипертонусе мускулатуры;
- интермиттирующей ангионевротической дисбазии;
- паркинсонизме;
- акроцианозе;
- облитерирующем атеросклерозе;
- энцефалопатии.
Не стоит принимать Толперизон детям до 18 лет, кормящим грудью женщинам, а также пациентам с миастенией и непереносимостью компонентов лекарственного средства.
При приеме Толперизона могут возникнуть неприятные побочные явления:
- интенсивные головные боли;
- слабость;
- снижение кровяного давления;
- кожная аллергическая реакция.
Мелоксикам или Мидокалм – что купить?
Мелоксикам – негормональное анестезирующее и противовоспалительное средство, основанное на одноименном активном веществе.
Считается аналогом Мидокалма по принципу воздействия на организм.
Реализуется в таблетированной форме, а также в виде суппозиториев и раствора для уколов. Если выбирать аналоги в ампулах дешевле Мидокалма, то Мелоксикам – хороший вариант.
Мелоксикам назначается при следующих патологиях:
- артрите;
- остеохондрозе;
- воспалении суставной ткани;
- болезни Бехтерева.
Запрещается применять лекарство при:
- непереносимости активного компонента;
- нарушении работы почек;
- язвенной болезни;
- бронхиальной астме;
- полипах в носовой полости;
- беременности и лактации.
Следует отметить, что часто врачи назначают пациентам Мелоксикам и Мидокалм комплексно для лечения определенных заболеваний. Хотя препараты – аналоги друг друга, но их совместное применение не является провокатором усиления побочных явлений.
Недорогие заменители в ампулах
Помимо таблетированной формы миорелаксантов, есть дешевые аналоги в ампулах, что позволяет вводить лекарство с помощью укола. Преимущество данных аналогов заключается в быстро достигаемом терапевтическом эффекте.
Амбене
Амбене является комбинированным препаратом, действие которого направлено на снятие воспалений, жара и оказание анальгетического эффекта. Лекарство быстро всасывается в кровоток после введения. Амбене показан к применению, если у пациента наблюдается:
- Артрит.
- Болевые синдромы, вызванные дегенеративными заболеваниями позвоночника.
- Невралгия.
Показания к применению
Медикамент применяется не чаще трех раз в неделю, инъекцию делают ежедневно или через сутки. Препарат нужно вводить внутримышечно и медленно. При этом пациент должен находиться в горизонтальном положении. Температура вводимого лекарства должна соответствовать температуре тела больного. В случае необходимости повторного лечения необходимо соблюдать интервал между терапевтическими курсами в несколько недель.
Не исключено возникновение некоторых побочных эффектов со сторон нервной и пищеварительной систем, среди которых могут быть:
- Боли в желудке.
- Отсутствие аппетита.
- Тошнота и рвота.
- Головокружение.
- Нарушение сна.
- Психоз.
Амелотекс
Ампулы – не единственная форма этого лекарственного средства: оно также выпускается в виде геля, таблеток и ректальных суппозиториев. Раствор Амелотекса, содержащийся в ампулах, представляет собой светло-желтую жидкость, в состав которой входят мелоксикам. Медикамент оказывает анальгетическое действие, способствует понижению жара и действенно уменьшает область воспаления. Амелотекс вводится внутримышечно один раз в сутки. Максимально допустимая дневная доза – 15 мг.
Лекарство показано к применению в следующих случаях:
- артрит;
- болезнь Бехтерева;
- воспаления суставов, которые сопровождаются болью;
- остеоартроз.
Показания для введения Амелотекса
Курс инъекций Амелотекса категорически противопоказан при следующих проблемах:
- любые кровотечения;
- язва желудка;
- бронхиальная астма;
- беременность.
Артрозан
Медикамент представляет собой нестероидный препарат, оказывающий противовоспалительное действие. Инъекции Артрозана оказывают краткосрочное воздействие при лечении симптомов артрита, спондилита, остеоартрита, снимают боли внизу спины и в плечах, а также помогают при заболеваниях мышечной системы. Суточная доза составляет 15 мг, а терапевтический эффект после ее введений наступает через час. Нельзя применять препарат в случаях, если у пациента наблюдаются:
- Язва желудка.
- Кровотечения.
- Язвенный колит.
Преимущества Артрозана
С особой осторожностью следует назначать Артрозан людям с заболеваниями ЖКТ, застойной сердечной недостаточностью, ишемической болезнью сердца, сахарным диабетом и алкоголизмом. Детям, беременным и кормящим грудью женщинам препарат противопоказан.
Дексаметазон
Использование Дексаметазона в ампулах чаще всего обусловлено невозможностью применения таблетированной формы. Препарат назначается при наличии у пациента:
- тяжелого бронхоспазма;
- анафилактического шока;
- отека головного мозга;
- тяжелого дерматоза;
- артрита;
- заболеваний крови.
Фармакологические особенности Дексаметазона
Введение Дексаметазона в сустав запрещено в случае наличия его выраженной костной деформации, нестабильности и при переломах костей. Доза должна быть снижена в том случае, если пациент страдает инфекционными, желудочно-кишечными и сердечно-сосудистыми заболеваниями. Допустимо применение во время беременности при согласовании лечения с врачом.
Средняя доза Дексаметазона – до 6 мг, однократной инъекцией раз в три дня. При передозировке наблюдается повышение артериального давления, появление отеков, нарушение сознания. Нежелательными эффектами лекарства являются сбои обмена веществ и возникновение сердечной недостаточности.
Месипол
Месипол представляет собой раствор для глубокого внутримышечного введения. Это нестероидный препарат, который активно борется с воспалениями, защищает и обновляет соединительную ткань.
Вводить инъекции Месипола можно только первые два дня после начала лечения.
По истечении этого срока пациента необходимо перевести на лечение таблетированной формой медикамента. Суточная доза – не более 7-15 мг в день. Препарат показан при терапии артрита, активно используется для лечения болезни Бехтерева.
Нейробион
Медикамент обладает комплексом полезных веществ (витаминов и микроэлементов), который не только восполняет дефицит витаминов при заболеваниях, но и стимулирует запуск естественных механизмов восстановления нервных тканей. Показаниями к приему Нейробиона являются заболевания неврологического характера:
- неврит;
- невралгия;
- невропатические боли;
- заболевания позвоночника.
Дозировки препарата
Нейробион не подходит для всех возрастных групп пациентов: детям прием препарата запрещен. Лечиться Нейробионом во время беременности и в период кормления грудью нельзя.