Узнать больше о заболеваниях на букву «Б»: Базилярная импрессия, Базилярная мигрень, Бери-бери, Беттолепсия, Боковой амиотрофический склероз, Болезнь Альцгеймера, Болезнь Вильсона, Болезнь Галлервордена-Шпатца, Болезнь Гамсторпа, Болезнь Гиппеля-Линдау, Болезнь Канавана, Болезнь Крейтцфельдта-Якоба, Болезнь Лафоры, Болезнь Мачадо-Джозефа, Болезнь мойя-мойя, Болезнь Мортона, Болезнь Паркинсона, Болезнь Пика, Болезнь Рефсума, Болезнь Фара.
Описание и причины заболевания
Патология характеризуется симметричным отложением кальциевых элементов в структурах головного мозга – в подкорковой области, мозговой оболочке и мозжечковой зоне. Заболевание включает только случаи первичной кальцификации, минеральные скапливания на фоне иных патологий (вторичные случаи) в клиническую картину болезни не входят. Впервые наиболее полное описание аномального процесса было создано в 30-х годах прошлого века немецким доктором К.Т. Фаром.
Заболевание относится к категории редко встречающихся, так как фиксируется только один случай на миллион жителей планеты. Мужская половина человечества подвержена указанным нарушениям в два раза чаще, чем женская. Проявиться феномен может в любом возрасте, однако самой частой возрастной категорией является период от 30 до 60 лет. Так как болезнь протекает практически бессимптомно, а явные признаки очень схожи с иными неврологическими заболеваниями, при жизни пациента выявляется только около 2% патологических случаев.
Внешние и внутренние факторы развития болезни пока установить не удалось. Большинство ученых – медиков склонно считать, что имеет место врожденная, генетическая этиология, так как часто прослеживается наследственный фактор в одной и той же семье. Существуют исследования, доказывающие теорию о мутациях в генетическом коде с поражением 14, 2 и 8 хромосомы, изучение данного вопроса ведется до сих пор. В противовес данной теории выступают случаи, когда заболевание проявлялось у людей, не имевших в старшем поколении больных данным феноменом родственников. Первое проявление симптоматики происходит уже на стадии критического заполнения мозговых волокон кальциевыми вкраплениями, что не позволяет исследовать течение болезни при жизни человека.
При патологоанатомических исследованиях выявляется симметричное присутствие кальцинатов в тканях лобных долей, мозжечковой зоне. Больше всего скоплений присутствует в подкорковой области, реже отложения замечаются на сосудистых каналах (по большей части на артериальных стенках). По внешнему виду отложения напоминают микроскопические нитевидные каналы с вкраплениями металлических элементов различного характера.
В медицинской литературе встречается две формы патологии, подразделяющиеся по возрастному признаку и присущим симптомам. Первая форма представлена так называемой ювенальной формой, так как первичные проявления возникают в детском или младшем подростковом возрасте. Замечается незначительный спад интеллектуальных и когнитивных способностей, замедлением функциональности мышечного аппарата. Частым «сопровождающим» указанной формы аномалии выступает параллельная олигофрения. С течением времени симптоматика перерастает в признаки болезни Паркинсона.
Вторая форма характеризуется как синильная – проявляет себя в среднем или пожилом возрасте. Основными симптомами выступают признаки паркинсонизма с явными нарушениями упадка интеллектуальных способностей. Со временем происходит прогрессирование глубокой деменции.
Архів
Скорочений виклад
Головний мозок захищений від впливів різних токсичних чинників гематоенцефалічним бар’єром. Винятком залишаються базальні ганглії, чутливі до дії мінеральних факторів, котрі спричиняють багато розладів. Прикладами є накопичення міді при хворобі Вільсона, заліза — при хворобі Галленвордена-Шпатца, органічної ртуті — при хворобі Мінамата і марганцю — при токсичному паркінсонізмі. Кальцифікація базальних гангліїв й інших підкіркових ядер лежить в основі значної клінічної проблеми, пов’язаної з багатьма неврологічними порушеннями. Ця стаття є коротким оглядом актуальних знань із цього “нейрорадіологічного” захворювання.
1. ІСТОРІЯ
У 1850 році Delacour вперше описав судинні кальцифікати в базальних гангліях у 56-річного чоловіка, який клінічно мав м’язову ригідність нижніх кінцівок і тремор. Він помер від гострого розладу, що включав важку діарею, гіпотензію і кому. Патоморфологічне дослідження засвідчило наявність двобічної кальцифікації головного мозку і склерозу. Bamberger у 1855 році згадує про гістопатологічну одиницю типу кальцифікації дрібних мозкових судин у жінки з затримкою психічного розвитку й судомами. У 1930 році Fahr описує 81-річного пацієнта із тривалою деменцією, котрого госпіталізували у шпиталь із лихоманкою, кашлем, пролежнями, “знерухомленням без паралічу” і який через 3 дні помер. На секції виявили ущільнену гранулярну кору, шлуночки, заповнені серозною рідиною, та кальцифікацію півкружного центру і стріатума. Ім’я цього вченого асоціювалося з усіма формами двобічної кальцифікації базальних гангліїв й інших частин головного мозку, незважаючи на той факт, що не він перший описав такий розлад. Так, Fritzsche уперше занотував рентгенологічні прояви останнього у 1935 році. Існує багато термінів (близько 35) для означення названої хвороби, що створює значні труднощі (табл. 1).
Таблиця 1. Деякі терміни, згадані у медичній літературі, для опису двобічної кальцифікації стріатума, блідої кулі і зубчастого ядра
| Рік | Дескриптивний термін |
| 1939 | Симетрична церебральна кальцифікація |
| 1951 | Кальцифікація смугастого тіла і зубчастих ядер |
| 1954 | “Ідіопатична” кальцифікація мозкових капілярів |
| 1957 | Симетрична (або сімейна) кальцифікація базальних гангліїв |
| 1960 | Сімейна ідіопатична кальцифікація головного мозку |
| 1961 | Ідіопатична неатеросклеротична кальцифікація мозкових судин |
| 1964 | Сімейна двобічна судинна кальцифікація ЦНС |
| 1968 | Кальцифікація стріопалідозубчастої системи |
| 1969 | Ідіопатичний сімейний цереброваскулярний ферокальциноз |
| 1976 | Симетрична кальцифікація стовбурових гангліїв |
| 1982 | Синдром Фара |
| 1983 | Прогресуючий ідіопатичний стріопалідозубчасний кальциноз |
| 1985 | Симетричний внутрішньочерепний прогресуючий псевдокальциноз |
| 1997 | Ідіопатична кальцифікація базальних гангліїв |
“Хвороба Фара” — неправильна назва, незважаючи на її широке застосування. Оскільки кальцифікати при ній мають тенденцію до формування в зубчастих ядрах і базальних гангліях, найадекватнішим залишається термін “двобічний стріопалідозубчастий кальциноз” (ДСПЗК).
2. ПАТОМОРФОЛОГІЯ
Патоморфологічні дослідження свідчать, що кальцій є головним елементом, відповідальним за радіологічні прояви захворювання. Також виявляють сліди мукополісахаридів, алюмінію, миш’яку, кобальту, міді, молібдену, заліза, свинцю, марганцю, магнію, фосфору, срібла й цинку. Кальцій та інші мінеральні відкладення наявні у стінках капілярів, артеріолах, дрібних венах і периваскулярних просторах. Є повідомлення про нейрональну дегенерацію і гліоз навколо цих відкладень. Електронна мікроскопія свідчить про наявність мінеральних елементів у перицитах.
Хоча деталі патологічного процесу при ДСПЗК залишаються невідомими, припускають, що гіперінтенсивні МРТ-зображення в Т2-режимі відображають повільно-прогресуючий метаболічний чи запальний процес головного мозку, котрий згодом зазнає кальцифікації і відповідальний за клінічні прояви. Також вважають, що накопичення заліза та кальцію є реакцією на позасудинне відкладення комплексу кислих мукополісахаридів — лужного білка. МРТ-дослідження дають підставу думати, що порушення з боку судинної мембрани відповідальні за відтікання плазми з подальшим ураженням нейропілю і мінеральною акумуляцією.
І якщо точних причин того, чому базальні ганглії дуже чутливі до накопичення кальцію, так і не з’ясовано, ці утвори є мішенями для акумуляції багатьох інших немінеральних речовин, наприклад, білірубіну при ядерній жовтяниці новонароджених чи МРТР і монооксиду вуглецю при токсичному паркінсонізмі.
3. КЛІНІЧНІ ПРОЯВИ
ДСПЗК є рідкісним розладом. Його клінічна верифікація затуманена багатьма факторами. Симптоми, згадані в літературі, базуються на одиничних клінічних повідомленнях. Їх аналіз у поєднанні з даними регістрів засвідчив, що з 99 осіб із явними накопиченнями кальцію 67 були симптомними із середнім віком 47 ± 15 років, а 32 — безсимптомними у середньому віці 32 ± 20 років. Співвідношення між чоловіками й жінками становить 2 : 1. Найпоширенішими проявами ДСПЗК були рухові розлади (55%), із них половину становить паркінсонізм, решта — гіперкінези (хорея, тремор, дистонія, атетоз, орофаціальна дискінезія). Когнітивні порушення є другим частим синдромом, за ним ідуть мозочкові симптоми й розлади мови. Нерідко виявляють перекривання різних клінічних одиниць, наприклад гіпокінезій, когнітивних дисфункцій і церебелярних ознак. Іншими неврологічними мікросимптомами залишаються патологічні пірамідні знаки, психіатричні феномени, порушення ходи, чутливі розлади й біль.
4. НЕЙРОФІЗІОЛОГІЧНІ ДОСЛІДЖЕННЯ
ЕЕГ, дослідження невральної провідності і зорові викликані потенціали при ДСПЗК зазвичай нормальні. Стовбурові слухові викликані потенціали демонструють незначні зміни, наприклад, міжпікові латентності між хвилями I і V чи посилену латентність хвилі V. Сомато-сенсорні потенціали переважно без змін.
5. НЕЙРОРАДІОЛОГІЧНІ ДОСЛІДЖЕННЯ
Перед ерою КТ інструментальні спостереження цієї хвороби ґрунтувалися на даних рентгенографії черепа чи автопсії. Після розвитку томографічних методик кількість таких спостережень різко зросла. Вважається, що при ДСПЗК КТ є чутливішим діагностичним підходом, ніж МРТ. При аналізі великої кількості сканів (19 080 у 3 дослідженнях) виявили, що частота кальцифікації базальних гангліїв коливається в діапазоні 6–7,49 на 1000 осіб. Більшість таких змін дуже незначні й обмежуються блідою кулею, в інших ділянках мозку вони є рідкістю. Загалом найчастіше уражаються базальні ганглії, зубчасте ядро, таламус і півкружний центр. Жодних специфічних патернів, типових для конкретної підгрупи, в популяції пацієнтів не виявлено. В одному дослідженні провели вимірювання кількості кальцію з допомогою КТ в 31 хворого, при цьому не зауважено міжпівкульної різниці. Середній загальний об’єм кальцифікації становив у базальних гангліях 1,39 ± 0,28 см3; таламусі — 0,26 ± 0,05 см3; зубчастому ядрі — 1,02 ± 0,35 см3; півкружному центрі — 0,64 ± 0,22 см3 (у цілому — 3,16 ± 0,64 см3). Також не виявлено жодних відмінностей у рівні кальцифікації між групами симптомних і безсимптомних та молодих і старших хворих.
Однофотонна емісійна комп’ютерна томографія із радіомаркером засвідчила двобічне зниження перфузії у зоні базальних гангліїв та корі великих півкуль при ДСПЗК. Позитронно-емісійна томографія із флюородопою не показала достовірної різниці між цими пацієнтами і контрольними особами.
6. ДІАГНОСТИКА
Клінічні прояви хвороби можуть досить варіювати, її діагноз встановлюється з допомогою нейровізуалізації і виключення розладів метаболізму кальцію чи дефектів розвитку. Незважаючи на широку доступність КТ чи МРТ і часті випадкові знахідки відкладень кальцію в підкіркових ядрах у безсимптомних пацієнтів, ДСПЗК залишається рідкісним розладом. Коли паркінсонізм асоціюється з деменцією і мозочковими симптомами, то КТ головного мозку залишається важливою, оскільки назване захворювання часто супроводжується вищезгаданими синдромами. Головним викликом у диференціальній діагностиці залишається гіпопаратиреоз. Визначення кальцію і паратгормону сироватки допомагає розрізнити ці два стани, якщо при томографії видно двобічну кальцифікацію стріопалідозубчастих структур. Інші можливі причини, при яких наявна двобічна кальцифікація підкіркових утворів, представлено у таблиці 2.
Таблиця 2. Імовірні причини двобічної кальцифікації стріатума, блідої кулі і зубчастого ядра
| СТРІОПАЛІДОЗУБЧАСТИЙ КАЛЬЦИНОЗ | |
| Первинний | Автосомно-домінантний Сімейний Спорадичний |
| Вторинний | |
| Ендокринний | Гіпопаратиреоз Псевдогіпопаратиреоз Псевдо-псевдогіпопаратиреоз Гіперпаратиреоз |
| Вроджений | Синдром Кокейна Синдром мікроцефалії, демієлінізації і стріопалідозубчастої кальцифікації |
| Ревматологічний | Системний червоний вовчак |
| Токсичний | Плюмбізм |
| ДВОБІЧНИЙ СТРІОПАЛІДАРНИЙ КАЛЬЦИНОЗ (“КАЛЬЦИНОЗ БАЗАЛЬНИХ ГАНГЛІЇВ”) | |
| Фізіологічний | Вік понад 50 років |
| Вроджений | Ангіоматозна мальформація з аневризмою галенової вени Синдром Дауна Синдром Кірнза-Сейрі |
| Дегенеративний | Дифузна церебральна мікроангіопатія Гіперкінетичний мутизм Хвороба Коутса |
| Генетичний | Недостатність біотинідази Недостатність карбоангідрази II (остеопетроз, нирковий тубулярний ацидоз і кальцифікація базальних гангліїв) Синдром COFS із сімейною транслокацією 1; 16 Ліпомембранозна полікістозна остеодисплазія Тапеторетинальна дегенерація |
| Інфекційний | СНІД Активна інфекція вірусом Епштейна-Барра Менінгоенцефаліт Паротитний енцефаліт |
| Метаболічний | Недостатність дигідроптеридинредуктази Синдром MELAS Постгіпоксичні й постішемічні стани |
| Неопластичний | Гостра лімфоцитарна лейкемія |
| Фізичний | Променева терапія |
| Токсичний | Отруєння монооксидом вуглецю |
| ДВОБІЧНА КАЛЬЦИФІКАЦІЯ МОЗОЧКА | |
| Первинна | Ідіопатична |
| Вторинна | |
| Інфекційна | Сифіліс |
| Судинна | Гематома |
Ці стани супроводжуються також багатьма іншими неврологічними симптомами. Мінімальний вік, коли негативні результати КТ виключають ДСПЗК, не з’ясовано. В одному дослідженні таких хворих засвідчено зниження рівня кальцію в лікворі при нормальних його показниках у сироватці та параметрах фосфору й альбуміну в сироватці та лікворі.
7. ЛІКУВАННЯ
Селективне видалення скупчень кальцію без впливу на кальцій інших тканин є нездійсненною метою з будь-якого погляду лікування. Терапія специфічними нейротропними блокаторами кальцієвих каналів (німодипін) виявилася неуспішною. Зниження 25-ОН вітаміну D3 при нормальних рівнях 1,25(ОН)2 вітаміну D3 дає підставу думати про вроджений дефект його метаболізму у трьох осіб з автосомним успадкуванням, наявністю стріопалідозубчастих кальцифікатів і рухових розладів. З метою оптимізації терапевтичних перспектив цей факт вимагає подальшого з’ясування. В одного хворого призначення динатрієвого етидронату дало симптоматичне поліпшення без зменшення ступеня кальцифікації, що потребує вивчення на більшій кількості осіб у контрольованих дослідженнях.
8. ВИСНОВОК
Беручи до уваги наявність принаймні 35 різних термінів (деякі з них подано у таблиці 1), краще уникати визначення “хвороба Фара”. Оскільки є багато розладів, що супроводжуються двобічною кальцифікацією підкіркових структур, оптимально застосовувати термін, що відштовхується від анатомічної локалізації, наприклад, “стріопалідозубчастий”, “стріопалідарний” чи “мозочковий кальциноз”. У таких вогнищах наявні й інші хімічні елементи, окрім кальцію, однак саме він візуалізується при томографії, що і визначає суть терміна “кальциноз”. Ці скупчення не пов’язані з єдиним хромосомним локусом. Geshwind et al. виявили автосомно-домінантну, пов’язану із 14 хромосомою форму захворювання з неврологічними проявами в одній великій родині. Brodaty et al. заперечили наявність такого локуса за відсутності неврологічних, когнітивних і психіатричних симптомів. Крім того, пов’язаність гіпотиреозу з локусом 11-ї хромосоми, псевдогіпопаратиреозу — 20-ї, а синдрому Дауна — 21-ї виключає можливість того, що єдиний ген відповідальний за накопичення кальцію й інших мінералів у головному мозку.
Підготував Юрій Матвієнко
ЛІТЕРАТУРА
- Cartier L, Passig C, Gormaz A, López J. Neuropsychological and neurophysiological features of Fahr’s disease. Rev Med Chil. 2002 Dec;130(12):1383-90.
- Faria AV, Pereira IC, Nanni L. Computerized tomography findings in Fahr’s syndrome. Arq Neuropsiquiatr. 2004 Sep;62(3B):789-92.
- Iványi A, Takács M. Intracerebral, non-arteriosclerotic vascular calcification: Fahr’s disease. Orv Hetil. 1989 Jan 8; 130(2): 83-5.
- Lauterbach EC, Cummings JL, Duffy J, Coffey CE, Kaufer D, Lovell M, Malloy P, Reeve A, Royall DR, Rummans TA, Salloway SP. Neuropsychiatric correlates and treatment of lenticulostriatal diseases: a review of the literature and overview of research opportunities in Huntington’s, Wilson’s, and Fahr’s diseases. A report of the ANPA Committee on Research. American Neuropsychiatric Association. J Neuropsychiatry Clin Neurosci. 1998 Summer;10(3):249-66.
- Manyam BV. What is and what is not ‘Fahr’s disease’. Parkinsonism Relat Disord. 2005 Mar; 11(2):73-80.
- Manyam BV, Walters AS, Narla KR. Bilateral striopallidodentate calcinosis: clinical characteristics of patients seen in a registry. Mov Disord. 2001 Mar; 16(2): 258-64.
- Penín Alvarez M, Araújo Ayala R, Rodríguez Ferro R, Sesma Sánchez P. More Fahr’s syndrome? Rev Clin Esp. 2005 Dec; 205(12): 633-4.
- Rosenblatt A, Leroi I. Neuropsychiatry of Huntington’s disease and other basal ganglia disorders. Psychosomatics. 2000 Jan-Feb; 41(1): 24-30.
- Rossi M, Morena M, Zanardi M. Calcification of the basal ganglia and Fahr’s disease. Report of two clinical cases and review of the literature. Recenti Prog Med. 1993 Mar; 84(3):192-8.
- Shenoy AM, Volpe D, Ensrud ER. Fahr’s disease. Pract Neurol. 2009 Apr; 9(2): 100-1.
Присущая болезни симптоматика
Самыми первыми признаками заболевания выступают:
хроническая усталость, быстрая утомляемость даже при сниженных физических нагрузках;- нарушение координации при движениях, изменение походки (шаркающие движения ногами), неуклюжесть;
- речевая дисфункция;
- появление неконтролируемых спастических движений, ночная мышечная активность;
- в детском возрасте наблюдается спазмирование пальцев рук, столбирование мышц тела, придающее неестественные позы;
- во взрослом возрасте часто происходит онемение лицевых участков, замедление сенсорного восприятия и ответной реакции на внешние раздражители, сковываются движения всех частей тела;
- наблюдается не проходящая дрожь в конечностях.
Часто проявляются симптомы паркинсонизма:
- широкие, размашистые движения, несоизмеримые с предполагаемыми действиями;
- слабость в руках и ногах, неконтролируемые рефлексы в сухожильном аппарате;
- потеря контроля за функциями выделения, моченедержание;
- в детском возрасте возможно проявление эпилептического синдрома.
Нарушение когнитивных функций:
- упадок способности к запоминанию;
- замедленность мыслительного процесса;
- отсутствие способности задерживать внимание на одном процессе;
- невозможность анализировать происходящее, упадок интеллекта.
Прогрессирующее развитие описанной симптоматики приводит к развитию олигофрении в детском возрасте и к деменции в зрелый период, однако имеют место случаи, когда заболевание не приводит к снижению интеллекта у детей и подростков.
Лечение
- Блефароспазм может быть рефлекторной реакцией на основное заболевание (чаще всего, с заболеваниями поверхности глаза и это необходимо исключить в самом начале лечения)
- Ношение темных очков может уменьшить воздействие яркого света и предотвратить неловкость из-за взглядов зевак.
- Произвольные маневры, такие как, потягивание за веко, напряжение шеи, разговор, зевание, пение.
- Пациенты с тяжелым блефароспазмом не должны ездить за рулем
Медикаментозное лечение
Хотя препараты из различных классов показали некоторую эффективность в лечении блефароспазма, лекарственная терапия блефароспазма, как правило, базируется на следующих фармакологических непроверенных гипотезах:
- холинергическом избытке,
- гипофункции ГАМК,
- избыток допамина.
Фармакотерапия, как правило, менее эффективна, чем инъекции ботулотоксина и носит в основном вспомогательный характер.
Применение спазмолитиков и бензодиазепинов имеет незначительный эффект. Отмечается некоторый положительный эффект от применения тетрабеназина.
Инъекции ботулотоксина
Предпочтительным методом лечения блефароспазма являются инъекции ботулинического токсина типа А в круговую мышцу глаза. Систематические исследования Cochrane показали, чтобы лечение ботулинотоксином было очень эффективным, помогая до 90% пациентам, по сравнению с плацебо. Ботулинический токсина мешает высвобождению ацетилхолина из нервных окончаний, и поэтому на определенный период времени снимает спазм в мышце, куда ввели токсин.
Начальная доза обычно составляет 10-20 единиц в место инъекции, и в дальнейшем доза корректируется в зависимости от индивидуальной реакции пациента. Большинству пациентов необходимо повторное лечение каждые три месяца, и постепенно могут быть необходимы более высокие дозы в течение длительного периода времени.
Побочные эффекты ботулотоксина включают лагофтальм, эктропион или заворот. Также были отмечены такие побочные эффекты, как слезотечение, сухость глаз, а иногда кератит. Случайное попадание токсина в орбиту может привести к птозу ± диплопии. Все эти побочные эффекты (так же, как лечебные) исчезают в течение 3-4 месяцев.
Хирургическое лечение
При тяжелой форме блефароспазме и наличии резистентности к фармакологическим методам лечения, может быть использована селективная миомэктомия (проводится рассечение некоторых, мышц закрывающих глаз).
Диагностические меры
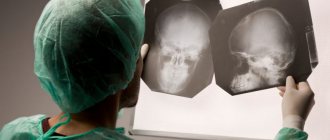
Первичной диагностической мерой выступает осмотр и консультация у невролога. При первых подозрениях на нарушение и для исключения схожих болезней назначается высокоинформативный способ диагностирования – компьютерное сканирование. Во время скрининга выявляется наличие очагов скопления кальцинатов во внутримозговых структурах. Альтернативным методом обследования головного мозга является магнитно-резонансная томография, но при визуализации тканей кальциевые вкрапления видны хуже. Зато лучше проявляются на снимках сопутствующие атрофические процессы.
В качестве дополнительных параллельных исследований назначаются:
Лабораторный анализ кровяного раствора на биохимию. Если естественные кровяные электролиты в виде металлических соединений остаются в относительной норме, это говорит об отсутствии нарушений в метаболизме организма, сказывающихся на чрезмерном накоплении кальцинатов в тканях.- Исследование гормонального баланса крови. Если гормональных нарушений в результате клинического обследования выявлено не было, значит, нет причин полагать, что возможен кальциноз.
- Ультразвуковое исследование железистой структуры щитовидки. Дегенеративных изменений данной структуры у больных аномалией Фара не наблюдается, но при гормональном дисбалансе могут быть выявлены иные патологии, являющиеся провоцирующими или смежными факторами развития феномена.
- ТКДГ сосудистой сети мозга головы. Методика позволяет определить динамику циркуляции крови в органе. Если происходит развитие ишемии, есть вероятность, что первопричиной этому служит кальцификация.
- ПЦР. Данная методика позволяет найти патогенные элементы, являющиеся причиной инфицирования оболочки головного мозга (бактерии, вирусы, грибки). Хронический воспалительный процесс способен привести к последующему кальциевому отложению в пораженных областях.
Этиология
Основные этиологические моменты поражения атеросклерозом артерий нижних конечностей существенно не отличаются от механизмов формирования атеросклероза любых других локализаций. Основное значение придается нарушениям липидного обмена. На фоне повышенного содержания холестерина в крови происходит инфильтрация холестерином сосудистой стенки. При это наиболее важное значение имеет преобладание липопротеидов низкой плотности (ЛПНП). Показатель, отражающий баланс между уровнем атерогенных и антиатерогенных липидов получил название индекса (коэффициента) атерогенности и является важным показателем предрасположенности к развитию атеросклероза.
Другим немаловажным этиологическим фактором является повреждение сосудистой стенки – курение, гипертония, иммунологические нарушения и др.
Значительно осложняет течение ОАСНК наличие сопутствующего сахарного диабета, мерцательной аритмии.
Как бороться с патологией?
Так как основной первоисточник болезни Фара не определен до сих пор, лечебные манипуляции сводятся к снижению симптоматических проявлений. Назначается медикаментозная терапия, направленная на улучшение метаболизма, обменных процессов. Препараты назначаются в индивидуальном порядке лечащим специалистом. Если основными признаками выступают паркинсональные изменения, назначаются лекарственные препараты, принимаемые при болезни Паркинсона. Для снижения частоты эпилептических припадков применяются современные антиконвульсивные средства. Дополнительный поддерживающий эффект достигается при обращении к систематическим курсам ЛФК, водотерапии и тренинги мыслительной активности.
Патоморфология
Основные изменения развиваются в интиме артерий. Выделяют 5 морфологических стадий атеросклероза:
- Долипидная – характеризуется повышением проницаемости эндотелия, деструкцией базальной мембраны, деструкцией эластических и коллагеновых волокон.
- Стадия липоидоза – происходит очаговая инфильтрация интимы артерий липидами.
- Стадия липосклероза – в интиме артерии формируется фиброзная бляшка.
- Стадия атероматоза – происходит деструкция бляшки с образованием язвы.
- Стадия атерокальциноза – происходит кальцификация бляшки.
По типу поражения сосудистого русла различают сегментарный и диффузный атеросклероз. В первом случае процесс развивается на ограниченном участке сосуда от единичных бляшек до полной окклюзии просвета. Данный тип более благоприятен в плане потенциальной возможности выполнения шунтирующих реконструктивных операций на сосудах. Диффузный тип предполагает распространенное атеросклеротическое поражение преимущественно дистального русла, не оставляющего хирургу «окна» для наложения шунта или протеза. Удел таких пациентов – консервативная терапия с целью максимально оттянуть время возникновения гангрены.
Прогноз течения и профилактические рекомендации
Заболевание является хронической формой дегенеративных процессов, протекающих в головном мозге, полностью излечиться от которого пока не представляется возможным. Если вовремя заняться симптоматическим лечением, сохранить удовлетворительное состояние больного можно на долгие годы. Бессимптомное течение патологии практически не сказывается на здоровье и самочувствии больного. Аномалия в таких случаях обнаруживается случайным образом при диагностировании иного заболевания методом компьютерной томографии мозга головы.
Профилактических мер, позволяющих предупредить болезнь Фара, не существует, так как не выяснена этиология аномалии.
Диагностика астигматизма
В офтальмологии
используются несколько способов диагностики
астигматизма
. Самый показательный — рефрактометрия: анализ преломляющей способности глаза, который позволяет выявить нарушения рефракции. Еще один популярный метод — визометрия, знакомая всем проверка зрения с помощью таблиц. Она выполняется сначала без коррекции, а затем с коррекцией, когда перед глазом размещаются цилиндрические линзы с разной преломляющей силой. Также выявить проблемы помогает скиаскопия, или метод теневой пробы: пациенту дают «примерить» сферические и цилиндрические линзы, а доктор наблюдает за движениями теней на зрачковой области.
Также могут быть назначены:
- УЗИ глазных яблок;
- компьютерная кератотопография;
- офтальмометрия;
- авторефрактометрия и другие методы.