Мозг человека покрыт тремя оболочками: твердой, арахноидальной и мягкой. Между паутинной и мягкой оболочками есть полость – субарахноидальное пространство. Там содержится ликвор в объеме 130 мл. Это пространство может расширяться под воздействием негативных факторов, например, перенесенной черепно-мозговой травмы. В этом свободной пространстве может образоваться киста – доброкачественное новообразование, содержащее жидкость внутри. Иначе говоря, это – «легкая» опухоль с водой внутри. В 4 раза чаще фиксируется у мужчин.
Из-за образования кисты в субарахноидальном пространстве структура паутинной оболочки изменяется, что формирует клиническую картину. Арахноидальные изменения ликворокистозного характера – это совокупный термин, обозначающий ряд органических повреждений паутинной оболочки и пространства под ней.
В медицине такой постановка такого диагноза сталкивается с несколькими проблемами:
- Симптомы, появляющиеся в результате патологии неспецифичны, то есть они характерны для многих других заболеваний.
- Сам по себе диагноз спорный: нет доказательств в пользу существования самого диагноза.
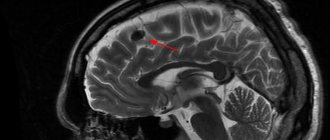
Принято считать, что воспаление паутинной оболочки развивается вследствие образования под ней арахноидальной кисты. Однако и здесь есть проблемы: магнитно-резонансная томография не показывает воспаление оболочки, а только само новообразование. А вызывает ли киста ликворная воспаление оболочки – вопрос так же спорный.
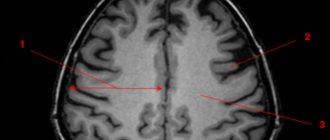
Кроме того, диагноз арахноидальных изменений ликворокистозного характера ставится после исследования мозга на МРТ, когда на снимках, кроме расширения субарахноидального пространства, ничего не обнаружено.
Что такое ликворная киста головного мозга
Как сказано выше, ликворная киста – это опухоль, имеющая доброкачественный характер. Внутри она полая и заполнена такой же жидкостью, какая находится в позвоночнике и защищает спинной мозг (ликвор). Попадает она сюда через тенториальную вырезку (отверстие в твердой оболочке). Отсюда и название.
Слово «арахноидальная» означает, что киста расположена между оболочкой с таким же названием и дупликатурой. Дупликатура – это место, где оболочка разделяется на 2 листка. Между ними и скапливается жидкость.
В большинстве случаев в норме киста в имеет небольшие размеры. Все зависит от количества жидкости внутри нее. Если оно увеличивается, меняются и размеры опухоли. Она раздувается и оказывает давление на мозг, провоцируя развитие неприятных симптомов.
Определенного места локализации образования не существует. Однако чаще всего она появляется в таких местах:
- задняя черепная ямка (ЗЧЯ);
- мостмозжечковый угол;
- участок над турецким седом;
- височная область (полюсасправа или слева);
- сильвиева борозда.
Арахноидальные изменения, носящие ликворокистозный характер, обычно развиваются у взрослых, причем, у мужчин чаще, чем у женщин. Врачи связывают это с тем, что у представителей мужского пола чаще случаются черепно-мозговые травмы.
Классификация заболевания
Система классификации патологии довольно обширна. Выделяют несколько больших видов кисты и несколько ее подвидов.
Субарахноидальная киста. Является врожденной. Обнаруживается случайно. Проявляет себя несильной пульсацией, ощущаемой внутри черепа, неуверенностью в походке и судорогами. Может развиваться в любом отделе мозга, слева, справа, в области лба.
Ретроцеребеллярные. Это киста, которая находится не в оболочках, а непосредственно в одной из частей головного мозга. Появляется после инсульта и при нарушениях циркуляции крови. Характеризуется серьезными последствиями. Провоцирует разрушение и отмирание тканей.
Арахноидальные ликворные кисты. Это следствие развития атеросклеротических изменений. Чаще всего появляется у людей преклонного возраста.
Первичная опухоль. Формирование начинается еще в материнской утробе. Другая причина ее появления – сложные роды или тяжелая форма асфиксии.
Вторичная киста. Бывает и у детей, и у взрослых. Провоцирующие факторы – операции на мозге, травмы, вирусные инфекции, облучение, изменения, связанные с возрастом.
Прогрессирующая. Арахноидальная киста головного мозга увеличивается в размерах, оказывая влияние на качество жизни. Требует незамедлительного локального лечения, в том числе и симптоматического.
Замершая. Киста средних размеров, не увеличивается, не имеет никаких проявлений. Даже после ее обнаружения нет необходимости в проведении специфического лечения. Достаточно время от времени посещать врача.
Параметром для разделения на виды является и строение новообразования. Оно бывает простым и сложным. В первом случае ликворная киста полностью оправдывает свое название, поскольку заполнена ликвором. Во втором случае внутри нее находится различные ткани.
Также кисты делятся на виды в зависимости от локализации:
- в задней черепной ямке;
- в спинномозговом канале;
- в левой или правой височной доле;
- в лобной области.
Вид новообразования напрямую влияет на план лечения.
Кисты у ребенка
Ликворная киста появляется и у детей. Чаще это мальчики. В большинстве случаев опухоль имеет врожденный характер и образуются в результате нарушений во внутриутробном развитии. Иногда она бывает и приобретенной в результате различных травм и инфекционных заболеваний.
Примечательно, что у ребенка может быть и первичная, и вторичная киста. Первая характерна для младенцев, вторая же развивается в более старшем возрасте.
МР картина арахноидальных изменений ликворокистозного характера — что это?
…ликворокистозные арахноидальные изменения — это чаще всего просто выдумка рентгенологов…
Чаще всего диагноз «арахноидальные изменения ликворокистозного характера» пишется тогда, когда на МРТ достоверно не видно никаких кист, а имеется просто неравномерное расширение субарахноидального пространства, то есть увеличение количества спинномозговой жидкости (ликвора) между мозгом и костью черепа. К арахноидальным кистам это расширение не имеет никакого отношения, поэтому ликворокистозные арахноидальные изменения — это чаще всего просто выдумка рентгенологов, не имеющая достоверной морфологической основы. В научной литературе этот термин отсутствует. На англоязычных сайтах, например на главном мировом сайте радиологов Radiopaedia, вы его также не встретите.
Причины арахноидальных изменений
Причин развития кистозного арахноидита множество. Они различаются в зависимости от формы заболевания.
Врожденная опухоль является следствием воздействия нескольких факторов:
- неблагоприятная экологическая обстановка;
- курение и употребление спиртных напитков в период вынашивания ребенка;
- внутриутробные инфекции, в частности, токсоплазмоз, краснуха, цитомагловирус, герпес;
- работа на вредном производстве;
- отравление организма наркотическими веществами;
- облучение, перегрев организма в бане/сауне, слишком горячие ванны, длительное пребывание на солнце.
Состояние здоровья ухудшается, если к перечисленным факторам добавляется синдром Морфана, характеризующийся патологиями соединительной ткани.
Причинами появления приобретенной кисты являются:
- различные черепно-мозговые травмы;
- операции на головном мозге;
- нейроинфекции и воспалительные заболевания, например, менингоэнцефалит;
- кровоизлияние, в результате которого в оболочке или тканях мозга остаются так называемые перемычки и полости.
Перечисленные факторы либо вызывают образование новой кисты, либо провоцируют рост и развитие старой.
Арахноидит — причины, признаки, симптомы
Сначала разберемся с таким понятием, как арахноидит. Считается, что различные перенесенные в детстве заболевания головного мозга (черепно-мозговые травмы, микрокровоизлияния, скрытые менингиты) могут вызывать хроническое воспаление мягкой и паутинной мозговых оболочек – так называемый арахноидит.
- Арахноидит вы в зоне риска
- 01
Черепно-мозговые травмы - 02
Микрокрово- излияния - 03
Скрытые минингиты
…если вам поставили диагноз арахноидит, всегда нужно иметь в виду, что большого смысла он в себе не несет
Диагноз «арахноидит головного мозга» ставится врачами-невологами клинически, на основании жалоб на головные боли, утомляемость, приступы тошноты и рвоты, нарушения памяти и т.п. Но сложность в том, что все эти симптомы являются неспецифическими и могут иметь разные причины, и поэтому в современной медицине диагноз хронический арахноидит является очень спорным. Хотя бы потому, что мы не можем достоверно доказать, есть или нет хроническое воспаление мозговых оболочек. У нас просто нет никаких методов, которые могли бы достоверно выявить это воспаление. Поэтому, если вам поставили диагноз арахноидит, всегда нужно иметь в виду, что большого смысла он в себе не несет.
Почему точный диагноз трудно поставить?
- Симптомы не являются специфическими
- Трудно выявить хроническое воспаление
- Характер арахноидальной кисты трудно установить
На МРТ головного мозга арахноидит чаще всего не имеет достоверных признаков, но иногда может приводить к формированию кист, расположенных в субарахноидальном пространстве, то есть между мозгом и костью черепа. Это так называемые арахноидальные кисты. Арахноидальные кисты имеют четкие признаки на МРТ. Но, к сожалению, чаще всего мы не можем сказать, возникли эти кисты вследствие арахноидита, или они имеют врожденный характер. Поэтому в современной неврологии понятия «арахноидит» и «арахноидальная киста» различаются, и путать их не стоит.
Клинические проявления
Как сказано выше, субарахноидальные и другие разновидности кист головного мозга практически не имеют проявлений. Обнаружить их можно только при МР-томографии или других диагностических мероприятий. Симптомы появляются, когда образования начинают увеличиваться в размерах.
Из общих признаков можно выделить:
- краниалгия (головная боль в костях черепа);
- головокружение;
- шум в ушах;
- ощущение тяжести и пульсация в голове;
- изменение походки.
В некоторых случаях развивается гипертензионно — гидроцефальный синдром. Он является следствием повышения давления внутри черепа. Характеризуется болью в глазах, тошнотой, рвотой, судорогами.
По мере увеличения кисты усиливается и степень выраженности симптомов. Все чаще появляются головная боль, тошнота и рвота. Больной сталкивается с чувством распирания в глазных яблоках. В дальнейшем нарушается зрение и слух, появляется двоение в глазах, проблемы с речью, нарушение координации движений, неустойчивость и частичная или полная потеря чувствительности.
Если киста сдавливает проводящие пути, возможно развитие пареза или даже паралича. Сильно снижается мышечный тонус, появляются судороги, обмороки и галлюцинации. У маленьких детей замедляется психическое развитие.
Симптоматическая картина во многом зависит и от локализации кисты:
- Если опухоль находится в височной зоне, больной сталкивается с нарушениями чувствительности и двигательной активности в противоположной ей части тела. Если она сдавливает окружающие ткани, развиваются симптомы, как при инсульте. Разница лишь в степени их выраженности.
- Киста, расположенная в задней черепной ямке, проявляет себя проблемами с дыханием, нарушениями в работе сердца, частичным или полным параличем, отсутствием координации движений. Если количество ликвора и дальше продолжает расти, больной может впасть в кому. При этом сильно повышается риск летального исхода.
- Если киста давит на мозжечок, так же нарушается координация. Человек не может прямо стоять, шатается при ходьбе, совершает непроизвольные движения. Часто появляется головокружение, тошнота, шум в голове. Сложно держать равновесие.
При появлении хотя бы одного из перечисленных симптомов следует сразу обращаться к врачу, поскольку промедление чревато ухудшением состояния и развитием осложнений.
Симптомы
Если киста не достигает патологических размеров и не затрудняет отток ликвора – симптомов не будет. Клиническая картина появляется в том случае, когда новообразование задерживает цереброспинальную жидкость в субарахноидальном пространстве, что приводит к повышению внутричерепного давления. Раздражая арахноидальную оболочку, киста также вызывает клиническую картину менингеального синдрома.
Общемозговые признаки арахноидальных изменений:
- Головная боль распирающего и ноющего характера. Усиливается утром. В ответ на это возникает рвота, приносящая облегчение больному.
- Головокружение и тошнота.
- Вегетативные нарушения: сильная потливость, дрожание рук, чередование диареи и запора, боли в сердце, утрудненное мочеиспускание, чувство недостатка воздуха, ощущение комка в горле, ноющие боли в животе.
- Нарушение общей чувствительности: в разных участках тела возникает онемение, озноб или чувство ползания мурашек.
- Диплопия – двоение в глазах. Иногда возникают эпизоды ухудшения зрения.
- Шаткость ходьбы, нарушение координации движений и их точность.
К симптомам раздражения и воспаления паутинной оболочки относится:
- Ригидность затылочных мышц. У больных сокращаются мышцы затылка, из-за чего у больного, лежащего на спине, голова запрокидывается назад. Привести голову в нормальное положение не получится: из-за сильного спазма туловище будет следовать за головой.
- Тризм. Что это такое – спазм жевательных мышц.
- Симптом Биккеля – руки постоянно согнуты в локтевых суставах.
- Симптом одеяла: пациент невольного удерживает одеяло, если попытаться его стянуть.
- Светобоязнь, раздражение на слабый запах или вкус.
- Гиперестезия – повышенная чувствительность к тактильному контакту. Прикосновение к коже больного вызывает у него неприятные ощущения, вплоть до боли.
При арахноидите могут возникать двигательные и чувствительные расстройства по типу моно- и гемипарезов. Это означает, что мышечная сила ослабляется в одной конечности или на одной стороне тела (левая рука и нога вместе). К нарушению чувствительности относятся галлюцинации. Их содержание и модальность определяется приближением воспалительного очага к определенному участку коры (затылочная – зрительные галлюцинации, височная – слуховые галлюцинации).
Если киста достигает больших размеров и начинает сдавливать кору, у больного возникают фокальные эпилептические припадки. При тяжелом течении малые припадки переходят в генерализованный эпилептический приступ, отягощающийся эпилептическим статусом.
Арахноидальная изменения ликворокистозного характерна могут имитировать межпозвоночную грыжу. В таком случае возникают боли по ходу позвоночника, которая отдает в ягодицы, бедра или руки. В этих же местах ослабляется чувствительность и возникают парестезии.
Методы диагностики
Ввиду того, что обычно арахноидальные изменения протекают бессимптомно, диагностика проводится только при появлении одного или нескольких тревожных признаков.
Обычно врач назначает несколько процедур:
- МРТ или КТ. Позволяют доказать наличие кисты, определить ее размеры и местоположение.
- Ангиография с применением контрастного вещества. Доказывает или опровергает наличие раковых клеток.
- Анализ крови на инфекционные заболевания.
- Анализ на уровень холестерина.
- Доплерография. Это изучение проходимости кровеносных сосудов. Показывает, есть ли нарушения в процессе циркуляции крови.
- Электрокардиограмма и УЗИ сердца. Нарушения в работе сердца могут спровоцировать ухудшение кровообращения в мозге.
Лечение арахноидальной кисты
Если опухоль не беспокоит больного и не увеличивается в размерах, в проведении лечебных мероприятий необходимости нет. В противном случае ее нужно лечить. Обычно назначается 2 вида терапии:
- медикаментозная;
- оперативная.
Лечение лекарственными препаратами позволяет устранить причину образования кисты и ее проявления.
Применяют несколько видов средств:
Если опухоль является следствием инсульта, понадобятся медикаменты, позволяющие улучшить процесс циркуляции крови в мозге.
При инфекционных заболеваниях нужно принимать антибактериальные и противовирусные препараты. С их помощью можно избавиться от инфекции и предупредить рост новообразования.
Прогрессирующую арахноидальную кисту лечат лекарствами, которые помогают снять неврологические симптомы.
В некоторых случаях показано применение таких средств:
- иммуномодуляторы и иммуностимуляторы;
- ноотропы, вазотропы, антиоксиданты;
- препараты для устранения спаек.
Дозировку и длительность медикаментозной терапии определяет лечащий врач. Самолечением заниматься опасно. Можно не только не вылечиться, но и ухудшить состояние.
Если прием лекарственных средств оказался малоэффективным или неэффективным вовсе, показано хирургическое вмешательство.
Показаниями к проведению операции являются несколько состояний:
- устойчивое повышение внутричерепного давления (не уменьшается даже после приема лекарств);
- развитие отклонений в плане психики;
- частые обмороки;
- регулярные судороги;
- ликворная киста увеличилась в размерах;
- кровоизлияние в полость опухоли.
Срочная операция требуется, если киста лопнула. Излившийся ликвор давит на ткани мозга, что провоцирует повышение давления.
Оперативное вмешательство проводится как с помощью трепанации, так и малоинвазивными методами. Последние используются чаще других, поскольку отличаются меньшим уровнем травматичности, практически полным отсутствием осложнений и быстрым восстановлением. Трепанация же должна иметь веские показания. Врачу необходимо тщательно взвесить все за и против ее проведения и оценить возможные риски.
Из малоинвазивных операций наиболее популярными являются фенестрация, шунтирование и микрохирургия. Каждый метод имеет свои особенности:
При фенестрации хирург, используя специальную фрезу, делает в черепе небольшое отверстие. Через него он удаляет скопившуюся внутри кисты жидкость. После, создав несколько дополнительных отверстий, объединяет ее либо с желудочками, либо с подпаутинным пространством.
В процессе шунтирования ликвор из полости опухоли перемещается в грудную или брюшную полость. Там его быстро всасывает серозная оболочка. Примечательно, что такой метод оперативного вмешательства подходит для лечения и взрослых, и детей. Чаще всего такую операцию проводят в случаях, когда из-за увеличивающего количества жидкости киста постоянно растет.
Микрохирургическая операция предполагает удаление не только новообразования, но и окружающих ее тканей.
По сравнению с перечисленными методами хирургической терапии, трепанация отличается большей эффективностью. Но при этом она и более травматична.
Если есть необходимость и разрешает врач, можно воспользоваться методами народной медицины. Настои, эликсиры и отравы помогут улучшить общее состояние организма и ускорят процесс восстановления.
Существует масса рецептов:
1. Соединить 1 ст.л. быстродействующих дрожжей с 3 л теплой воды. Туда же всыпать 40 г девясила. Тщательно перемешать и поставить в темное место на сутки. Принимать по 100 мл 4 раза в день. Курс лечения 21 день. Средство уменьшает воспалительные процессы и понижает внутричерепное давление.
2. Для устранения головных болей смешать 100 г семян или стеблей болиголова и 500 мл оливкового масла. Настаивать в месте, защищенном от солнечного света, на протяжении 3 недель. Потом процедить и использовать в качестве каплей в нос. Применять трижды в день по 2 капли.
Профилактические мероприятия
Профилактика первичной кисты, формирующейся еще в материнской утробе, включает в себя несколько мероприятий:
- Будущей маме нужно полностью отказаться от вредных привычек.
- Прекратить прием отравляющих организм наркотических веществ.
- Отказаться от приема некоторых групп лекарственных препаратов, поскольку у многих из них беременность является противопоказанием.
- Скорректировать рацион питания, добавив в него свежие овощи и фрукты, а также продукты, повышающие гемоглобин.
Беременной женщине необходимо защитить ребенка от кислородного голодания. Неоценимую помощь в этом оказывают регулярные прогулки на свежем воздухе. Также важно строго соблюдать все назначения врача и вовремя проходить назначенное обследование.
Профилактика вторичной кисты выглядит немного по-другому:
- Регулярно обследовать организм.
- При необходимости изменить образ жизни, отказавшись от вредных привычек и добавив занятия спортом.
- Следить за уровнем артериального давления.
- После черепно-мозговых травм нужно защитить организм от чрезмерных нагрузок.
Также важно контролировать количество холестерина в крови, не допуская превышения допустимых значений.
Чем опасна болезнь
Ликворная киста при отсутствии должного лечения может стать опаснейшим заболеванием с серьезными осложнениями и трагическими последствиями. Она влечет за собой инвалидность, а в единичных случаях даже летальный исход.
При своевременно оказанной помощи прогноз более, чем благоприятный. Риск ухудшения состояния уменьшается. В противном случае возможно развитие ряда состояний:
- Неврологические нарушения. Сюда относятся нарушения двигательной активности, потеря чувствительности, сбои в работе нервной системы.
- Эпилепсия, частые судороги, непроизвольные движения руками и ногами, потеря сознания.
Предотвратить их развитие поможет строгое соблюдение всех назначений врача.
Арахноидальные кисты до поры до времени не представляют серьезной опасности. Они не проявляются в каких-либо симптомах и обнаруживаются лишь при плановом обследовании. Но иногда из-за увеличения количества жидкости они начинают расти. В таких ситуациях состояние человека заметно ухудшается и требует вмешательства врача.
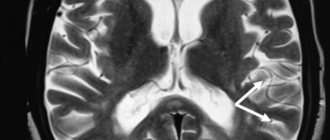
Это относительно частые доброкачественные и бессимптомные образования головного мозга. Обычно они располагаются в субарахноидальном пространстве и содержат ликвор. Ричард Брайт первым описал арахноидальную кисту в 1831 году.
Эпидемиология
Арахноидальные кисты составляют около 1% всех внутричерепных образований. Хотя подавляющее большинство из них носят спорадический характер, они чаще всего наблюдаются при мукополисахаридозах. В ретроспективном когортном исследовании 48 417 пациентов, которым была проведено МРТ исследование, арахноидальные кисты были выявлены у 661 пациента (1,4%).
Клиническая картина
Большинство арахноидальных кист имеют небольшие размеры и протекают бессимптомно. Приблизительно 5% пациентов имеют симптомы, и они обычно являются результатом постепенного увеличения размеров кисты, приводящего к масс эффекту. И это приводит либо к прямой неврологической дисфункции, либо к искажению нормальных проводящих путей спинномозговой жидкости, что может привести к обструктивной гидроцефалии. Считается, что арахноидальные кисты возникают из-за врожденного расщепления паутинного слоя с накоплением спинномозговой жидкости в этом пространстве. Стенка кисты состоит из уплощенных паутинных клеток, образующих тонкую полупрозрачную мембрану. Нет твердого компонента и эпителиальной выстилки.
Радиологические особенности
Арахноидальные кисты могут возникать в любом месте центральной нервной системы, чаще всего (50-60%) в средней черепной ямке, где они инвагинируют и расширяют сильвиановую щель. В этом месте их можно разделить на три типа в зависимости от их размера (Классификация Галасси):
Классификация
- тип I
– маленькая;
– ограничивается передней частью средней черепной ямки, ниже клиновидного гребня;
– свободное сообщение с субарахноидальным пространством;
- тип II
– протяженность вдоль сильвийской щели;
– смещение височной доли;
– медленное сообщение с субарахноидальным пространством;
- тип III
– большая
– заполняет всю среднюю черепную ямку;
– смещение не только височной доли, но также лобной и теменной долей;
– часто приводит к смещению средней линии;
– слабая связь с субарахноидальным пространством;
На КТ: Арахноидальные кисты очень хорошо ограничены, с незаметной стенкой и смещают соседние структуры. В больших размерах со временем они могут оказывать на кость эффект ремоделирования. КТ-цистернография (введение контраста в субарахноидальное пространство) демонстрирует сообщение кисты с субарахноидальным пространством. Поскольку это общение происходит медленно, киста часто заполняется позже, и можно увидеть, как контраст сливается с ней, выделяя ее зависимую часть.
На МРТ: поскольку арохноидальные кисты наполнены спинномозговой жидкостью они имеют аналогичные сигнальные характеристики включая последовательности FLAIR и DWI. Это позволяет отличить их, например, от эпидермоидных кист. Поскольку их стенка очень тонкая, ее можно увидеть лишь изредка, а смещение окружающих структур предполагает их присутствие. Фазово-контрастное изображение также может использоваться не только для определения того, сообщается ли киста с субарахноидальным пространством, но также для определения местоположения этого сообщения. Магнитно-резонансная цистернография: последовательности высокого разрешения, такие как CISS и FIESTA, помогают очертить стенку кисты и прилегающие анатомические структуры.