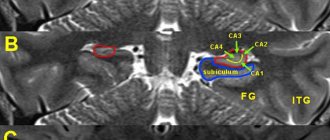
Актуальность оценки ограничения жизнедеятельности (ОЖД) у лиц с эпилепсией в рамках социальной медицины и медико-социальной экспертизы (МСЭ) не вызывает сомнения. Это объясняется прежде всего социальной значимостью заболевания, его большой распространенностью, молодым возрастом больных, потенциально тяжелыми последствиями, осложнениями и недостаточной эффективностью лечения (в 20—25% случаев) [1].
Как известно, ВОЗ насчитывает более 50 млн больных эпилепсией в мире, из них 2/3 болеют в детском возрасте. Ежегодно у 40—70 человек из 100 000 диагностируется эпилепсия. Распространенность эпилепсии в общей популяции России составляет 3,4 на 1000 [2]. Около 50% больных эпилепсией в России со временем становятся инвалидами, причем у половины — ОЖД достигает выраженной степени (в 75% случаев это лица в возрасте до 30 лет) [3]. У детей эпилепсия составляет 10,5% среди заболеваний нервной системы, причем у 40%, страдающих органическими поражениями головного мозга, эпилептические припадки являются основной причиной обращения в бюро МСЭ. В Санкт-Петербурге среди всех признанных инвалидами (лица старше 18 лет) по заболеваниям нервной системы 7,4% составляют больные эпилепсией (2015 г.).
В Федеральном законе «О социальной защите инвалидов в Российской Федерации» указано: «Медико-социальная экспертиза — определение в установленном порядке потребностей освидетельствуемого лица в мерах социальной защиты, включая реабилитацию, на основе оценки ограничений жизнедеятельности, вызванных нарушением здоровья со стойким расстройством функций»1.
МСЭ осуществляется исходя из оценки состояния здоровья и степени ОЖД на основе анализа клинических, социальных и психологических данных освидетельствуемого лица.
Оценка ОЖД при эпилепсии требует комплексного подхода. Такой клинико-экспертный анализ включает не только оценку частоты и особенностей пароксизмов, но и оценку интеллектуального потенциала больного эпилепсией, состояния его психических процессов и личности, анализ социальных данных свидетельствуемого.
Основными дезадаптирующими синдромами в клинике эпилепсии являются: пароксизмальный, психоорганический и психопатоподобный.
Если на начальной стадии заболевания социальная дезадаптация обусловлена пароксизмальными феноменами, то при прогрессировании заболевания все большую экспертно-реабилитационную значимость приобретают психические нарушения непсихотического регистра, такие как интеллектуальная недостаточность, постепенное нарастание изменений психических нарушений по органическому типу и формирующиеся расстройства личности (психопатоподобная симптоматика, которая крайне стойкая и практически не поддается редукции) [4, 5].
Критерием для установления инвалидности больных эпилепсией являются нарушение здоровья II степени и более выраженные и стойкие нарушения функций (в диапазоне от 40 до 100%), приводящие к ограничению II или III степени выраженности одной из основных категорий жизнедеятельности человека или I степени выраженности двух категорий и более жизнедеятельности человека в их различных сочетаниях, определяющих необходимость его социальной защиты2.
Количественная оценка выраженности нарушений психических функций при эпилепсии и эпилептических синдромах основывается на анализе генеза, вида и частоты эпилептических приступов, времени их возникновения; выраженности и длительности постприступного периода; возраста начала заболевания; типа течения заболевания; наличия расстройств личности вследствие болезни; наличия, структуры и степени выраженности психоорганической, психотической, неврозоподобной, психопатоподобной, аффективной и другой психопатологической симптоматики.
Эпилептические приступы при МСЭ принято разделять по степени тяжести: легкие приступы (абсансы, простые парциальные приступы, миоклонические); тяжелые приступы (первично и вторично генерализованные тонико-клонические, астатические, амбулаторные автоматизмы); особо тяжелые состояния (сумеречные расстройства сознания, затяжные дисфории, серийные приступы, эпилептический статус).
При проведении МСЭ учитываются тяжелые пароксизмальные состояния с определенной частотой и верифицированные медицинскими документами [6].
Основанием для определения III группы инвалидности (40—60%) являются тяжелые приступы 1—2 раза в месяц; выраженные дисфории 1 раз в месяц и реже; сумеречные расстройства сознания или особые состояния сознания 1 раз в 1,5 мес и реже; стойкая умеренная патопсихологическая и психопатологическая симптоматика, изменения (расстройства) личности, затрудняющие адаптацию в основных сферах жизнедеятельности; II группы инвалидности (70—80%) — тяжелые приступы (3 раза в месяц), 5 легких приступов и более в день при наличии выраженной психопатологической и патопсихологической симптоматики, изменений (расстройств) личности, приводящих к дезадаптации; сумеречные расстройства сознания или особые состояния сознания 1 раз в месяц, выраженные дисфории 2—3 раза в месяц и/или стойкая выраженная патопсихологическая и психопатологическая симптоматика, выраженные изменения (расстройства) личности, приводящие к дезадаптации в основных сферах жизнедеятельности; I группы инвалидности (90—100%) — тяжелые приступы 4 раза в месяц и более, 2 сумеречных расстройства сознания и более или особые состояния сознания, 4 эпизода выраженной дисфории и более в сочетании со значительно выраженной патопсихологической и психопатологической симптоматикой; значительно выраженные изменения (расстройства) личности, значительно выраженный психоорганический синдром (ПОС) или слабоумие, вызывающие необходимость в постороннем уходе и надзоре3.
На основании чего, может быть присвоена инвалидная группа?
Эпилепсия – это болезнь, которая не сразу себя выдает. Внешне человек ничем не отличается от других.
Но в момент наступления приступов, больной лишается самоконтроля, поэтому может стать весьма серьезной опасностью для окружающих.
Именно данная причина может послужить основанием для присвоения больному инвалидности той или иной группы.
Решение относительно присвоения группы инвалидности при эпилепсии у взрослых принимается комиссией МСЭ.
Важно знать, что не всем больным взрослым дают инвалидность при эпилепсии. Присвоение подобного статуса зависит от многих факторов.
Инвалидность при эпилепсии у взрослых выдается сразу же, если данная патология является врожденной, а не приобретённой.
Если заболевание развилось у человека в процессе его жизнедеятельности, то тогда, причиной получения подобного статуса является утрата работоспособности по причине наступления частых припадков.
Инвалидность присваивается больным, которые работают на высоте, или их рабочая деятельность связана с огнем, водой или сложными механизмами.
Во время припадка человек может нанести вред не только себе, но и окружающим.
Комплексный парциальный припадок при эпилепсии
Основанием для присвоения инвалидности при эпилепсии для взрослых также может стать его рабочая деятельность, которая напрямую связана с химическим веществами, холодным или огнестрельным оружием.
Оформить инвалидность по эпилепсии у взрослых возможно в случае, если недуг подразумевает постоянное лечение под присмотром медицинских работников.
То есть если человек пролечивается в стационаре неврологии большую часть своего времени или вынужден регулярно посещать эпилептолога, то данные ситуации служат основанием для признания человека инвалидом.
Получение подобного статуса также возможно, если у больного наблюдаются тяжелые побочные эффекты от приема лекарственных средств.
При каких побочных эффектах полагается инвалидность:
- Расстройства психики.
- Отсутствие возможности самоконтроля поведения у больного.
- Развитие парезов или параличей.
- Получение физических травм вследствие приступов.
I группа
Диспансеризация представляет собой комплексный медицинский осмотр населения, предназначенный для выявления заболеваний и факторов риска, а также общей оценки состояния здоровья граждан РФ, включающий в себя: осмотр пациентов, проведение лабораторных исследований, пропаганду здорового образа жизни и привлечение внимания граждан к состоянию здоровья своего организма.
Лица до 18 лет проходят диспансеризацию ежегодно, а основная часть взрослого населения – один раз в три года, начиная в установленные возрастные периоды (21, 24, 27 и т.д. до 39) и ежегодно после 40 лет.
В данной статье мы рассмотрим какие группы здоровья выделяют по итогам диспансеризации взрослых и детей, и чем они различаются.
Группы здоровья для взрослого населения
Диспансеризация является основным мероприятием для исследования и мониторинга уровня здоровья взрослого населения. На основании сведений, полученных в результате прохождения диспансеризации, врач или фельдшер присваивает каждому гражданину группу здоровья в соответствии с требованиями и критериями, определенными в Приказе Минздрава РФ от 13 марта 2021 года N 124н «Об утверждении порядка проведения профилактического медицинского осмотра и диспансеризации определенных групп взрослого населения»
Нормативный акт выделяет четыре группы здоровья взрослого населения – 1, 2, 3а и 3б.
К I-ой категории относятся лица, не имеющие каких-либо хронических заболеваний, а также факторов риска развития таких заболеваний или имеются указанные факторы риска при низком или среднем абсолютном сердечно-сосудистом риске и которые не нуждаются в диспансерном наблюдении по поводу других заболеваний (состояний).
Результаты лабораторных обследований данной группы лиц находятся в пределах нормальных показателей. Как нетрудно догадаться, данная категория включает в себя граждан с наиболее благоприятным уровнем самочувствия.
По итогам диспансеризации для лиц этой категории проводят профилактические консультации и другие лечебно-оздоровительные мероприятия, имеющие своей основной целью пропаганду здорового образа жизни и соблюдение санитарно-гигиенических норм.
II группа
В данную категорию входят лица, не обладающие какими-либо хроническими заболеваниями, но находящиеся в зоне повышенного риска их приобретения. Кроме этого, сюда относят людей, имеющих предрасположенность к развитию сердечно-сосудистых заболеваний. Данная группа – самая обширная по своей численности, что связано с большим количеством факторов, негативно влияющих на организм человека (вредные привычки, неправильное питание, сидячий образ жизни, загрязнение климата и т.д.).
Эта категория граждан диагностируется путем проведения общепринятого стандартного обследования здоровья, а также дополнительных исследований отдельных рисков в случае наличия таковых.
К II группе здоровья относятся граждане, у которых не установлены хронические неинфекционные заболевания, но имеются факторы риска развития таких заболеваний
- при высоком или очень высоком абсолютном сердечно-сосудистом риске,
- а также граждане, у которых выявлено ожирение и (или) гиперхолестеринемия с уровнем общего холестерина 8 ммоль/л и более, и (или) лица,
- курящие более 20 сигарет в день,
- и (или) лица с выявленным риском пагубного потребления алкоголя и (или) риском потреблением наркотических средств и психотропных веществ без назначения врача, и которые не нуждаются в диспансерном наблюдении по поводу других заболеваний (состояний).
Граждане со II группой здоровья с высоким или очень высоким абсолютным сердечно-сосудистым риском подлежат диспансерному наблюдению врачом (фельдшером) отделения (кабинета) медицинской профилактики или центра здоровья, а также фельдшером фельдшерского здравпункта или фельдшерско-акушерского пункта, за исключением пациентов с уровнем общего холестерина 8 ммоль/л и более, которые подлежат диспансерному наблюдению врачом-терапевтом.
Гражданам со II группой здоровья при наличии медицинских показаний врачом-терапевтом назначаются лекарственные препараты для медицинского применения в целях фармакологической коррекции выявленных факторов риска.
III группа (а и б)
К группе III а относятся лица, страдающие хроническими неинфекционными заболеваниями (ХНИЗ), которые требуют диспансерного наблюдения и высококвалифицированной медицинской помощи. Основная масса граждан в этой категории – люди старше 40 лет, недуги которых напрямую связаны с возрастом и старением организма. Диспансеризация таких лиц проводится с целью вторичной профилактики, а именно предупреждения осложнений и обострений уже имеющейся болезни.
К категории III б относятся лица, у которых не выявлены ХНИЗы, но требующие установления диспансерного наблюдения или оказания специализированной, в том числе высокотехнологичной, медицинской помощи по поводу иных заболеваний, а также граждане с подозрением на наличие этих заболеваний, нуждающиеся в дополнительном обследовании.
Граждане с III а и III б группами здоровья подлежат диспансерному наблюдению врачом-терапевтом, врачами-специалистами с проведением профилактических, лечебных и реабилитационных мероприятий.
Группы здоровья для детей
Группы здоровья, выделяемые по итогам диспансеризации детского населения, значительно отличаются от аналогичных у взрослых. В первую очередь стоит сказать о том, что для классификации детей существует целых 5 категорий (в отличие от 3 у взрослых).
Такое количество связано с повышенной уязвимостью детского организма перед различными заболеваниями, из-за чего их диспансеризация требует большего внимания и тщательности, что в результате приводит к получению значительного количества информации для классификации на категории.
1 группа
К данной категории относят физически и психически здоровых малышей, обладающих высокой сопротивляемостью организма болезням. Они тоже могут иногда болеть, но в момент осмотра какие-либо патологии у них отсутствуют. Фактически, в 1-ую группу входят дети, которые совсем не болеют, но на практике таких детей встречается очень мало.
2 группа
Данная категория включает в себя детей, не страдающих хроническими заболеваниями, но обладающих при этом пониженным иммунитетом. Такие малыши могут несколько раз в год перенести острые инфекции, но не более того. Обычно их разделяют на несколько подгрупп по типу риска. Например, в категорию «А» входят дети с проблемной наследственностью, а в «Б» включены малыши, подверженные риску развития хронических заболеваний.
3 группа
К 3-ей категории относят детей, имеющих какое-либо хроническое заболевание. Однако пациентов данной категории отличает тот факт, что такая болезнь протекает в состоянии компенсации. Это значит, что, несмотря на наличие патологии, ребенок не сталкивается с тяжелыми последствиями либо обострениями болезни и может вести нормальный образ жизни.
4 группа
Данная категория здоровья обозначает детей с хроническими недугами в стадии субкомпенсации. В этом состоянии уже наблюдаются значительные ухудшения самочувствия, нарушение работы некоторых органов и сниженная сопротивляемость организма. Таким детям зачастую нужно постоянное лечение и реабилитация, при этом их заболевания чаще всего выражены в какой-то физической неполноценности, а нервно-психическое развитие находится в состоянии нормы.
5 группа
К данной категории относятся дети с серьезными хроническими болезнями в состоянии декомпенсации. Это дети-инвалиды с тяжелыми проблемами в развитии либо сниженными функциональными возможностями. Стоит отметить, что заболевания этой группы не всегда являются врожденными. Абсолютно здоровый ребенок после перенесенной болезни, операции или травмы может получить 5 группу. Такие дети практически всегда требуют постоянного надзора и помощи.
Заключение
Таким образом, группы здоровья представляют собой шкалу, по которой определяется состояние организма, как взрослого, так и ребенка.
Учитывая осмотры узких специалистов, группу здоровья определяет педиатр или терапевт, который в свою очередь осуществляет комплексную оценку состояния организма человека.
Читать также:
- Приказ МЗ РК от 30.12.2015 № 2158 «О проведении диспансеризации определенных групп взрослого населения Республики Крым в 2016 году»
- Этапы диспансеризации
- Нормативные акты
- Группы здоровья взрослых и детей
- Диспансеризация. Вопрос-ответ
- Итоги диспансеризации и профосмотров в КБ №1 за 9 месяцев 2016 года
- Работа на опережение. Как диспансеризация улучшает здоровье
- Итоги диспансеризации и профосмотров в КБ №1 за 2021 год
- Зачем проходить диспансеризацию, если чувствуешь себя здоровым
- Бесплатная диспансеризация населения в 2021 году: что в нее входит и кто имеет право на прохождение?
- Полная информация о диспансеризации
- Минздрав: диспансеризация позволила на 72% увеличить выявляемость онкозаболеваний
- Дан старт Всероссийской диспансеризации
- Приказ Минздрава России от 13.03.2019 N 124н «Об утверждении порядка проведения профилактического медицинского осмотра и диспансеризации определенных групп взрослого населения»
- Какие диагностические исследования проводятся в рамках диспансеризации на первом этапе по возрастам?
- Какие диагностические исследования проводятся в рамках диспансеризации на втором этапе?
- Цели диспансеризации
Группы инвалидности при эпилепсии у взрослого человека
Различают 3 группы инвалидности при эпилепсии. Каждой группе свойственны свои признаки и критерии оценки.
Но, как правило, получить инвалидность при эпилепсии у взрослых имеют право люди, которые страдают:
- Частыми приступами.
- Парезами и параличами.
- Психическими отклонениями.
- Умственной отсталостью.
- Неврологическими симптомами.
Группа присвоенной инвалидности напрямую зависит от тяжести течения недуга.
Решающими факторами в присвоении той или иной группы являются:
- Частота приступов.
- Эффективность проводимого лечения.
- Возрастная категория больного.
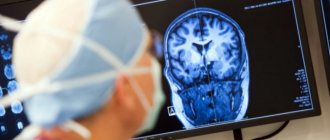
- Результаты электроэнцефалограммы.
Третья группа
Критерии оценки
Данная группа присваивается почти 40% больным. Для получения статуса инвалида 3 группы у больного должны наблюдаться частные парциальные припадки.
При них локализация осуществляется только в одной части головного мозга.
Данные припадки могут проходить как с потерей сознания, так и без. Главная характеристика простых парциальных припадков – это резкое изменение настроения и чувств. Больной может за короткий промежуток времени испытать радость, гнев и печаль.
Комплексный парциальный припадок характеризуется потерей сознания, которая сопровождается появлением конвульсий, частым морганием или судорожным искривлением губ.
Диагностика врачом степени тяжести эпилепсии для предоставления инвалидности
Для получения 3 группы простые припадки должны происходить по несколько раз в сутки, а комплексные приступы до 3 раз в месяц. Также основанием для присвоения 3 группы является миалгия.
Это заболевание, которое характеризуется болью в мышцах вследствие гипертонуса мышечных клеток.
Больные эпилепсией люди, получившие 3 группу, не страдают психическими или когнитивными нарушениями.
Вторая группа
Критерии оценки
2 группу получает около 55 % больных эпилепсией. Она присваивается, если человек страдает простыми парциальными припадками более 6 раз в день.
Комплексные парциальные припадки при получении 2 группы должны возникать более 4 раз в месяц.
2 группу инвалидности получает около 55 % больных эпилепсией
Обычно у пациентов наблюдаются психологические расстройства и нарушения когнитивных способностей (нарушение памяти, внимания, концентрации, восприятия и др.).
Для инвалидов 2 группы также характерны парезы (снижение силы любого из органов или частей тела).
Первая группа
Критерии оценки
1 группа инвалидности присваивается только 5% от общего количества больных эпилепсией.
Для получения этой группы взрослый человек должен страдать тяжелыми психическими и неврологическими расстройствами, а также слабоумием.
Инвалиды 1 группы – это больные, которые полностью потеряли способность самостоятельно себя обслуживать.
У таких людей имеются парезы, наблюдаются нарушения зрения, слуха и способности говорить.
Процесс оформления инвалидности при эпилепсии
Обязательное условие для присвоения статуса инвалида – это прохождение медико-социальной экспертизы.
Направление на прохождение выписывает врач, у которого под наблюдением находится больной.
Исходя из результатов экспертизы, специальная комиссия выносит решение относительно целесообразности получения одной из групп инвалидности.
Направления на МСЭ выдаются особам, представляющим опасность для окружающих людей в процессе осуществления трудовой деятельности по причине наступления припадков.
Также проходить медицинскую экспертизу имеют право люди, у которых не наблюдается положительная динамика лечения заболевания.
Распределение пациентов больных эпилепсией по группам инвалидности
На МСЭ направляются также больные, состояние здоровья которых ухудшается даже несмотря на прием лекарственных средств.
Обязательное прохождение МСЭ полагается больным, у которых наблюдаются патологические изменения в психическом здоровье и интеллекте.
После прохождения медицинской экспертизы и получения результатов, больному необходимо обратиться в офис МСЭ и подать документацию.
После сдачи бумаг, комиссия направляет больного на дополнительную экспертизу, по результатам которой будет принимать решение относительно получения статуса инвалида.
Если решение принимается положительное, то комиссия на протяжении месяца после получения инвалидности разрабатывает индивидуальный план по реабилитации больного.
Как получить инвалидность?
В том случае, когда речь заходит о том, чтобы оформить инвалидность, следует записаться на приём к неврологу. Именно он выдаст направление на посещение всех требующихся врачей и сдачу соответствующих анализов.
Так, обязательными условиями следует считать:
- сдачу целостного анализа, как крови, так и мочевины;
- рентген черепа в нескольких проекциях (желательно минимум в двух);
- обследование глазного дна и функций зрения;
- эхо-ЭГ;
- электроэнцефалографию (ЭЭГ);
- если припадки и ухудшения состояния начались меньше полугода назад, то необходимо провести компьютерную томографию (КТ) или же магнитно-резонансную томографию (МРТ);
- решение психотерапевта.
После обхода всех врачей и сдачи перечисленных анализов невролог обязан:
- выдать направление на медицинскую и социальную экспертизы (МСЭ) в соответствии с формой под номером 088/а-06;
- направить эпилептика на специальную комиссию, где наличие заболевания подвергнется проверке, равно как и правильность заполнения всей документации.
После этого пакет документов будет заверен подписью и печатью главврача лечебного учреждения. На этом первый этап заканчивается. На следующем же этапе человек должен явиться в офис МСЭ, где будут обозначены точные сроки осуществления экспертизы.
В том случае, если человек будет признан инвалидом, ему на руки выдают свидетельство о получении той или иной группы инвалидности. Помимо этого, врачебный комитет в течение 30-ти суток с момента принятия решения должен разработать план реабилитации индивидуального характера (ПРИ). Лишь после одобрения созданной программы, она в трехдневный срок должна быть переслана в управление социальной протекции по месту жительства эпилептика или же она выдается ему на руки в региональном офисе МСЭ.
После того как будут получены все требующиеся документы, необходимо обратиться в органы социальной протекции и пенсионный фонд для того, чтобы были оформлены соответствующие льготы, пособия и пенсионные выплаты.
Что такое бессрочная инвалидность?
Существует также понятие бессрочная инвалидность, которая присваивается тем пациентам, которые ранее были внесены в первую или вторую группу. При этом эпилептик сталкивается со стойкой утратой способности работать, а все лечебные и профилактические мероприятия в течение пяти лет оказывались неэффективными.
Таким образом, получение группы инвалидности при эпилепсии даёт человеку не просто социальную защиту. Это возможность трудиться без каких-либо проблем, получать законные выплаты и компенсации, а также адекватную врачебную помощь.
Автор статьи:
Соков Андрей Владимирович | Невролог
Образование: В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни». Наши авторы