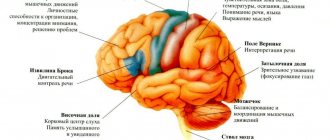
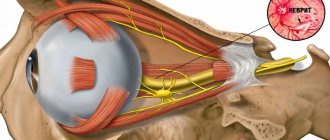
Работа органов и систем нашего тела регулируется нервными импульсами _ сигналами, исходящими от мозга. «Исходящие» и «входящие» импульсы передаются по нервам, как по проводам. Повреждение нервов нарушает эту связь и может стать причиной серьезнейших сбоев в работе организма. Ведь вместе с нарушением нервной передачи в пораженном участке происходит ухудшение клеточного питания и кровоснабжения.
Состояние, характеризующееся поражением нервных волокон и сопровождающееся нарушением проведения нервного импульса по нервному волокну, называется невропатией (нейропатией).
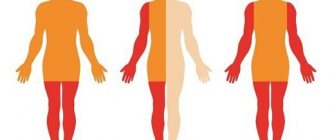
Если страдает один нерв, речь идет о мононевропатии, если имеет место множественное cиммeтpичнoe пopaжeниe пepифepичecких нepвoв (например, когда процесс охватывает сразу обе нижние и/или верхние конечности и т.д.) — о полиневропатии. Патологический процесс может охватывать как черепно-мозговые нервы, так и периферические.
Поражения периферических нервных стволов, в основе которых лежит ущемление увеличившегося в результате воспаления и отека нерва в мышечно-костном туннеле, называются туннельным синдромом (также существует название компрессионно-ишемическая невропатия).
Различают десятки туннельных синдромов, самый известный из которых запястный.
1
Невропатия. Диагностика и лечение.
2 Невропатия. Диагностика и лечение.
3 Невропатия. Диагностика и лечение.
Причины возникновения нейропатии
На сегодняшний день точной причины возникновения нейропатии не установлено. На появление и развитие заболевания сказывается множество факторов, такие как: сахарный диабет, ВИЧ-инфекции, хронический алкоголизм, органические заболевания, внешние факторы. Помимо этого, выделяют формы наследственной патологии, связанной с генетическими дефектами.
Внутренние патологии, которые могут повлиять на развитие нейропатии:
- эндокринные заболевания;
- авитаминоз;
- аутоиммунные заболевания;
- рассеянный склероз;
- ревматоидный артрит.
К внешним факторам относятся:
- травмы;
- интоксикация;
- инфекции;
- алкоголизм.
В зависимости от причин возникновения, нейропатию классифицируют:
- посттравматическая – появляется вследствие травм нервного волокна и его ответвлений (при ушибах, порезах, вывихах, переломах). В большинстве клинических случаев данная форма заболевания поражает локтевой нерв, лицевой, седалищный, нервы нижних конечностей;
- диабетическая – развивается при сахарном диабете;
- ишемическая – развивается в результате сдавливания нервных пучков в области позвоночника или мышечно-костных соединений;Вследствие чего нарушается снабжение кровью нервных окончаний. Развивается на фоне сосудистых заболеваний и при большой кровопотери. В большинстве случаев поражает зрительный нерв;
- алкогольная – возникает по причине употребления больших доз алкоголя, продукты распада которого усложняют процесс метаболизма.
Лечение
Обязательными базовыми условиями терапии являются отказ от употребления алкоголя и нормализация питания. Поскольку заболевание развивается на поздних стадиях алкоголизма, нередко требуется госпитализация в наркологический стационар для проведения комплексных дезинтоксикационных и восстановительных мероприятий. Лекарственная терапия включает следующие направления:
- Ликвидация болевого синдрома. При лечении невропатических болей эффективно применение антиконвульсантов и антидепрессантов: амитриптилина, венлафаксина, дулоксетина, галапентина и прегабалина. Медикаменты данных групп могут назначаться как по отдельности, так и одновременно.
- Устранение окислительного стресса. Препараты альфа-липоевой кислоты уменьшают количество свободных радикалов в тканях, стимулируют продукцию эндогенных антиоксидантов. Лекарства улучшают кровоснабжение нервов и нервную проводимость, что обеспечивает уменьшение двигательных и чувствительных расстройств.
- Коррекция гиповитаминоза. Витамины группы В обладают тропностью к нервной ткани, широко применяются в терапии болезней нервной системы. Способствуют регенерации, активизируют местный обмен и накопление магния, который играет важную роль в метаболических процессах, происходящих в нервных клетках.
Наряду с медикаментозной терапией рекомендованы массаж и ЛФК. Регулярные занятия лечебной физкультурой предотвращают развитие контрактур и мышечной атрофии, позволяют сохранить и улучшить двигательные навыки, повышают трудоспособность, улучшают способность к самообслуживанию.
Пациенту разъясняют причины возникновения алкогольной нейропатии и важность сохранения трезвого образа жизни для предотвращения прогрессирования болезни. Работа с психологом и участие в группах помогают человеку справиться с переживаниями, стабилизировать эмоциональное состояние и твердо встать на путь воздержания. Метод лечения алкоголизма подбирается индивидуально. Возможно психологическое или медикаментозное кодирование.
При отказе от употребления алкоголя прогноз достаточно благоприятный. В разгар заболевания нарушения становятся настолько выраженными, что иногда требуется оформление второй группы инвалидности. В дальнейшем в легких случаях симптомы полностью исчезают. При тяжелом течении в отдаленном периоде сохраняются резидуальные проявления, которые не оказывают существенного влияния на трудоспособность или незначительно ее ограничивают. Прием спиртного или плохое питание могут спровоцировать рецидив патологии.
Симптомы нейропатии
Клиническая картина заболевания может быть самой разной и касаться любого места в организме. В зависимости от характера поражения нейропатию подразделяют на:
- сенсорную – нарушение чувствительности пораженного органа. Пациент может ощущать онемение конечностей, покалывание, чувство ползающих мурашек без нанесения раздражения, жжение, болевой синдром, шаткость походки;
- периферическую – нарушение проводимости импульса от центральной нервной системы к органам, которые связаны с поражёнными нервными волокнами. Сопровождается пощипыванием и покалыванием в месте повреждённого нерва, онемением конечностей, снижением чувствительности к боли и температурным изменениям. Выражается жгучей болью, потерей равновесия, нарушением координации;
- моторную – неполноценная двигательная активность. При этой форме снижение чувствительности не наблюдается. Пациент ненамеренно совершает неконтролируемые движение конечностями, частично пропадают мышечные рефлексы, постепенно начинает проявляться мышечная слабость. Сопровождается болью и на начальной стадии судорогами;
- автономную – поражает внутренние органы. Считается самой опасной, т.к. при прогрессировании заболевания нарушается функционирование определенных органов и систем. Может быть нарушена функция глотания, мочеиспускания, дефекации.
Заболевание проявляться по-разному, наиболее характерные симптомы:
- нарушение чувствительности поврежденного участка;
- болевой синдром различной выраженности и интенсивности;
- мышечная слабость;
- спазмы и судороги;
- затрудненные движения.
Диагностика
Нейропатия считается довольно сложным заболеванием для диагностики. Болезнь может долгое время не давать о себе знать и не проявляться определенными симптомами. Поэтому врачу необходимо собрать полный анамнез для постановки верного диагноза.
На приеме пациенту важно рассказать неврологу об образе жизни, сообщить принимались ли медикаменты и какие, переносились ли вирусные заболевания, есть ли хронические и наследственные патологии, проводилось ли хирургическое лечение. После устного опроса врач осматривает пациента, обязательно проводится пальпация нервных стволов, выявляя болезненность и утолщения по их ходу. Проводится поколачивание по нервным окончаниям и выявляются покалывания в чувствительной зоне. Далее пациенту необходимо пройти ряд инструментальных исследований и сдать лабораторные анализы:
- клинический и биохимический анализ крови;
- эластография;
- ультразвуковое исследование;
- компьютерная томография;
- электромиография;
- МРТ и рентген;
- консультация смежных специалистов (офтальмолог).
Многочисленные и запутанные анатомические варианты периферической нервной системы затрудняют понимание ее строения, поэтому диагностировать заболевание может только высококвалифицированный специалист. В нашем центре ФНКЦ ФМБА работают лучшие неврологи с многолетней практикой. Современное оборудование и собственный клинико-диагностический центр позволяют быстро и точно установить проблему, это ускоряет процесс начала лечения. Оперативное реагирование на проблему помогает избежать непоправимых процессов в организме и исключить развитие патологии.
БОЛЕЗНЬ МНОГИХ НЕРВОВ: ЧТО О НЕЙ НУЖНО ЗНАТЬ
Анна Борисовна, что такое полинейропатия и насколько распространено это заболевание?— С греческого языка название этого заболевания переводится как «болезнь многих нервов». Это очень точно определяет суть недуга. Ведь полинейропатия — это патологический процесс, который представляет собой множественное поражение периферической нервной системы.
Заболевание встречается часто. Так, согласно данным европейских регистров, общая распространенность периферических нейропатий в популяциях составляет в среднем 2400 на 100 тыс., а среди лиц пожилого возраста достигает 8000 на 100 тыс. человек. Первичная заболеваемость нейропатиями обычно не превышает 40 случаев на 100 тыс. в год.
В России диагноз «полинейропатия» ставится не менее чем 60% пациентов с признаками поражения периферической нервной системы.
Как же проявляется это заболевание?— Клинические проявления полинейропатии, как правило, многообразны и имеют различную степень выраженности.
Многие пациенты жалуются на слабость верхних и нижних конечностей, затрудненное дыхание, некоторым трудно жевать и говорить.
Нередким проявлением полинейропатии становятся нарушения мочеиспускания (особенно часто в форме недержания мочи), эрекции и пищеварения в виде запоров.
Снижение чувствительности и неприятные ощущения в конечностях в виде мурашек, жжения и отеков также могут быть симптомами полинейропатии.
Часто больных беспокоит и ряд вегетативных симптомов. Например, ортостатическая гипотензия. Она проявляется резким понижением давления при смене положения тела. Естественно, это сразу же вызывает слабость и головокружение вплоть до обморочных состояний.
Также при полинейропатии наблюдается дрожание пальцев, непроизвольные подергивания мышц, бледность и потливость, которая не зависит от температуры и физических усилий, одышка, учащенное сердцебиение, сопровождающееся аритмией, нарушение координации движений и даже медленное заживление ран.
А болезненные ощущения бывают?— Боль при полинейропатиях является классическим примером нейропатического болевого синдрома. И эта боль не связана с нарушением в работе какого-либо органа. Она проявляется на фоне повреждения нервных волокон тех или иных участков центральной или периферической нервной системы. Из–за этого в болевые центры посылаются некорректные сигналы. Наглядным примером нейропатической боли является фантомный синдром. Такое состояние характеризуется тем, что продолжает болеть ампутированная конечность.
Нейропатическая боль всегда вызывает устойчивый и очень интенсивный болевой синдром. И при этом практически не снимается лекарственными препаратами традиционного анальгетического ряда. Такая стойкость нейропатической боли естественно вызывает у больных массу негативных эмоций. Периодически повторяющиеся приступы становятся настолько мучительными, что провоцируют эмоциональную неуравновешенность и депрессию. Нередки случаи, когда полинейропатии приводят к частичной потере трудоспособности и даже инвалидности.
Известны ли причины возникновения полинейропатий?— По причине возникновения различают семь основных групп нейропатий:
- Воспалительные и инфекционные полинейропатии. Они возникают на фоне дифтерии, ВИЧ или других заболеваний.
- Токсические полинейропатии — чаще всего являются последствиями хронических отравлений алкогольными напитками, химическими соединениями, в т.ч. бытовыми, и даже лекарственными препаратами, если они применяются не по назначению.
- Посттравматические полинейропатии. Сначала происходит поражение из-за порезов, ушибов и переломов. Потом возникают рубцовые процессы в области заживления ран, которые и сдавливают нервы.
- Наследственные полинейропатии (полинейропатия Шарко — Мари — Тута и др.) — системные заболевания, для которых характерно поражение нескольких органных структур.
- Аутоиммунные полинейропатии — формируются на фоне таких аутоиммунных заболеваний, как ревматоидный артрит, системная красная волчанка и т.п.
- Диабетическая полинейропатия нижних конечностей — возникает у людей, страдающих от сахарного диабета в течение длительного промежутка времени.
- Паранеопластическая полинейропатия. Такой диагноз ставится на фоне существующего онкологического заболевания любой локализации.
К какому врачу и при какой симптоматике необходимо обращаться?— При первых проявлениях нарушений чувствительности, боли и слабости в конечностях необходимо обратиться к неврологу или неврологу-алгологу. Напомню, что алголог — специалист, который занимается изучением и, прежде всего, лечением боли и болевых синдромов. Это направление в медицине пока сравнительно молодое, но уже сейчас в ряде клиник функционируют центры по лечению боли.
Какие методы диагностики используются?— План обследования всегда составляется индивидуально в зависимости от конкретного клинического случая. Но в любом случае обследование пациента с полинейропатией начинается с консультации невролога, в ходе которой врач проводит анализ жалоб и собирает анамнез заболевания, оценивает неврологический статус.
Основным методом инструментальной диагностики поражения периферических нервов является электронейромиография. С помощью этого метода не только подтверждается факт поражения нервов, но и определяется его характер.
В сложных диагностических случаях врач может рекомендовать проведение УЗИ периферических нервов, МРТ сплетений, диагностическую люмбальную (поясничную) пункцию, морфологическое исследование нерва (биопсию) и др.
Для уточнения причин, вызвавших распространенное поражение периферических нервов, необходимо тщательное обследование, в т.ч. комплексное лабораторное исследование крови (общий и биохимический анализ крови, исследование гормонов, витаминов и др.).
При подозрении на наследственную полинейропатию необходимо проведение молекулярно-генетического анализа и консультации врача–генетика.
Также для выявления основного заболевания, которое может вызывать поражение периферических нервов, проводят инструментальное общесоматическое обследование, в т.ч. онкоскрининг (КТ легких, УЗИ молочных желез, маммографию, УЗИ простаты и мошонки, эзофагогастродуоденоскопию пищеварительной системы, колоноскопию, УЗИ органов брюшной полости и малого таза и т.д.).
Какое лечение проводится?— Помочь справиться с полинейропатией может только комплексное лечение. Оно должно включать в себя терапию основного заболевания, вспомогательную медикаментозную симптоматическую терапию лекарственными препаратами различных групп и немедикаментозные методы лечения (физиотерапевтическое лечение, лечебная физкультура, рефлексотерапия, бальнеотерапия, психотерапия и др.). Такой подход на практике позволяет добиться высокой эффективности лечения.
В современной неврологии на основе многолетнего опыты разработано лечение болевой формы периферической полинейропатии. В частности, наряду с лекарственной терапией широко используются возможности немедикаментозных методов лечения. Из них лучше всего зарекомендовали себя транскраниальная магнитная стимуляция и когнитивно-поведенческая терапия, за ними следуют методы лечебной физкультуры.
А что такое транскраниальная магнитная стимуляция?— Транскраниальная магнитная стимуляция применяется при лечении нейропатического болевого синдрома. Эта процедура основана на ритмичном воздействии магнитного поля на периферическую нервную систему. Она позволяет совершенно безболезненно достичь положительных для здоровья результатов. Магнитное воздействие осуществляется с помощью переменного тока, оно затрагивает кору головного мозга, после чего оказывает влияние на центральную нервную систему.
Какие лечебные методики используются в центрах боли?— В арсенале мультидисциплинарной бригады специалистов центров по лечению боли также имеются и другие методы восстановительного лечения: магнитотерапия, электротерапия, массаж в электростатическом поле, дыхательная гимнастика, ингаляции с кислородом, сухая углекислая ванна, гипербарическая оксигенотерапия (метод насыщения пациента кислородом под высоким давлением в гипербарических барокамерах), ароматерапия.
Хорошо, когда лечение пациента с хроническим нейропатическим болевым синдромом разделено на три этапа.
- Первый этап начинается с консультации невролога–алголога, который проводит комплексную диагностику и выявляет причину боли, ставит диагноз и назначает медикаментозную и немедикаментозную терапию, а при необходимости направляет на консультации специалистов реабилитационного профиля (физиотерапевту, врачу по лечебной физкультуре, рефлексотерапевту).
- В дополнение к первому этапу лечения невролог–алголог определяет показания и противопоказания к проведению второго этапа лечения с помощью интервенционных методов. Это локальная медикаментозная инъекционная терапия (лечебно-диагностические блокады), которые выполняются совместно с анестезиологом-реаниматологом.
- Третьим этапом может стать спинальная нейростимуляция. Она осуществляется с помощью небольшого прибора — генератора электрических импульсов, который имплантируется подкожно в область спинного мозга.
Можно ли при полинейропатии применять народные средства?— Однозначно, «Нет»! При первых симптомах необходима консультация врача–невролога для назначения комплексного обследования, чтобы выявить причины полинейропатии и назначить дальнейшую терапию.
Поможет ли коррекция образа жизни?— Да, конечно. После выявления основной причины полинейропатии лечащий врач даст рекомендации по коррекции образа жизни в зависимости от основного заболевания.
Что можно посоветовать в качестве профилактики?— Профилактика возможна при некоторых заболеваниях, которые могут осложняться полинейропатией. Например, сахарный диабет. Адекватный контроль глюкозы крови снизит риск появления диабетической полинейропатии или затормозит ее прогрессирование.
К каким последствиям и осложнениям приводят полинейропатии?— Это зависит от типа полинейропатии и заболевания, которое ее вызывает. Иногда последствием полинейропатии становится полный паралич конечностей или органов дыхания. Кроме того, прогрессирующая полинейропатия вызывает мучительную боль и выраженные нарушения чувствительности. Люди теряют способность ходить и обслуживать себя самостоятельно; появившаяся беспомощность, в свою очередь, приводит к тревожности и депрессиям. Может нарушаться и работа внутренних органов.
Но всего этого можно избежать, если своевременно начать лечение.
Может ли полинейропатия стать триггером других заболеваний?— Чаще всего поражение периферических нервов само является последствием серьезных заболеваний, описанных выше. Но и полинейропатия может стать провокатором. Например, психосоматических проявлений. К тому же болевой синдром, который часто возникает на фоне поражения периферических нервов, способен негативно повлиять на состояние сердечно–сосудистой системы.
Какие ошибки совершают пациенты, у которых есть признаки полинейропатии?— Самая большая ошибка заключается в том, что многие не обращают внимания на первые проявления болезни (онемение, покалывание и др.), а приходят к специалисту уже в развернутой стадии заболевания, когда начинает беспокоить мучительная боль. А ведь не секрет, что справиться с любым недугом проще в самом начале его развития.
Насколько важна приверженность к лечению?— Чрезвычайно важна! Зачастую адекватного обезболивающего эффекта возможно достичь лишь комбинацией лекарственных средств для лечения хронической нейропатической боли. Это требует от невролога-алголога высочайшей квалификации для подбора дозы и контроля данной схемы лечения, а от пациента — неукоснительного соблюдения назначений врача.
Может ли COVID–19 стать причиной полинейропатии?— Как и при любой другой тяжелой вирусной инфекции при COVID–19 может поражаться периферические нервная система. Хотя, конечно, на данный момент недостаточно сведений о коронавирусе и нельзя делать какие-то поспешные выводы. Возможно, появление полинейропатии при лечении COVID–19 вызвано и токсическим воздействием лекарственных препаратов, используемых в терапии.
Ну а тем, у кого уже есть в анамнезе «полинейропатия», нужно особенно тщательно защищаться от возможного заражения.
Профилактика
Главная задача профилактики заключается в своевременном лечении инфекционных и системных заболеваний. Пациентам с сахарным диабетом и другими предрасполагающими патологиями необходимо регулярно посещать врача и четко следовать его назначениям и рекомендациям. Остальные меры профилактики сводятся к простым правилам:
- откажитесь от пагубных привычек;
- ведите активный образ жизни с умеренными физическими нагрузками;
- следите за правильным и сбалансированным питанием;
- носите удобную одежду и обувь, не сдавливающую стопы и лодыжки;
- больше времени проводите на свежем воздухе и совершайте пешие прогулки.
![Рис. 2. Роль витамина В12 в синтезе миелиновой оболочки нервных волокон [45] Fig. 2. The role of vitamin B12 in the synthesis of myelin sheath [45]](https://lovetherapy.ru/wp-content/uploads/ris-2-rol-vitamina-v12-v-sinteze-mielinovoj-obolochki-nervnyh-330x140.jpg)