Поражение отводящего нерва глаза — одна из офтальмологических патологий, которые имеют много общего с неврологическими нарушениями. При этом заболевании движения глазного яблока искажены. Часто бывает так, что оно не двигается, особенно при необходимости смотреть вправо. Расскажем подробнее об этом заболевании и его лечении.
В этой статье
- Патогенез заболевания
- Причины возникновения нейропатии отводящего нерва
- Симптомы патологии
- Диагностика нейропатии отводящего нерва
- Лечение нейропатии отводящего нерва
Патогенез заболевания
Отводящий нерв глаза входит в категорию волокон центральной нервной системы. Его основная функция — обеспечение подвижности зрительных органов. Нерв отвечает за движения глазных яблок, век, расширение и сужение зрачка. При нейропатии отводящего нерва происходит сбой в работе глазодвигательных мышц, нарушается связь с центральной нервной системой организма. Благодаря работе отводящего нерва человек может смотреть по сторонам, не поворачивая головы. Нарушение функционирования приводит к офтальмологическим патологиям, самой распространенной среди которых является страбизм — косоглазие.
Поражения отводящего нерва становятся причиной того, что глазное яблоко не может равномерно двигаться в разные стороны. Проблемы возникают при движении зрачка в противоположную сторону от переносицы. Подвижность прямой боковой мышцы глаза нарушена. Это приводит к развитию сходящейся формы гетеротропии, так как внутренняя мышца «перетягивает» глазное яблоко на себя. Люди, которые столкнулись с этой проблемой, мучаются от головокружения, диплопии — двоения изображения, утрачивают ориентацию в пространстве.
Косоглазие — это не единственная проблема, с которой может столкнуться человек, страдающий нейропатией отводящего нерва. Особенно опасна эта патология в детском возрасте. Часто она становится причиной развития амблиопии. Это состояние часто называют «ленивым глазом». Недуг возникает из-за того, что органы зрения не участвуют в зрительном процессе одновременно. На фоне нейропатии часто развивается парез — периферический паралич. Это заболевание входит в группу неврологических. Для него характерно повреждение лицевого нерва, нарушение мимики, сбои при выработке слезной жидкости.
Синдромы поражения черепно-мозговых нервов в офтальмологии
Отделение микрохирургии №1 Зав. отделением: Воронович Т.Ф. Врач-интерн : Иванькова А.Г.
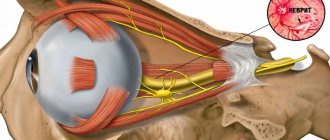
Глазодвигательный нерв — n. oculomotorius (III пара) – является смешанным нервом, содержит двигательные и парасимпатические волокна.
Двигательные волокна иннервируют наружные мышцы глаза: верхнюю прямую мышцу (движение глазного яблока вверх и кнутри); нижнюю прямую мышцу (движение глазного яблока вниз и кнутри); медиальную прямую мышцу (движение глазного яблока кнутри); нижнюю косую мышцу (движение глазного яблока кверху и кнаружи); мышцу, поднимающую верхнее веко.
Парасимпатическим волокнам иннервируют внутреннюю мышцу глаза — мышцу, суживающую зрачок (m. sphincter pupillae), отвечают за конвергенцию (сведение к центру) глазных осей и аккомодацию.
Симптомы поражения.
Птоз (опущение века) обусловлен параличом мышцы, поднимающей верхнее веко
Расходящееся косоглазие — установка глазного яблока кнаружи и слегка вниз в связи с действием не встречающих сопротивления латеральной прямой (иннервируется VI парой черепных нервов) и верхней косой (иннервируется IV парой черепных нервов) мышц.
Диплопия (двоение в глазах). Двоение возникает вследствие отклонения зрительной оси одного глаза относительно другого, при монокулярном зрении оно обусловлено, как правило, изменением свойств преломляющих сред глаза (катаракта, помутнение хрусталика).
Мидриаз (расширение зрачка) с отсутствием реакции зрачка на свет и аккомодацию; зрачок расширяется, так как сохраняется симпатическая иннервация. Исчезновение зрачкового рефлекса на свет происходит как на стороне поражения, так и на противоположной, поскольку прерывается сопряженность этой реакции. Если при этом свет падает на контралатеральный, непораженный глаз, то рефлекс зрачка на свет возникает с обеих сторон.
Паралич (парез) аккомодации обусловливает ухудшение зрения на близкие расстояния.
Паралич (парез) конвергенции глаз проявляется невозможностью повернуть глазные яблоки кнутри.
Блоковый нерв — n. trochlearis (IV пара) – иннервирует верхнюю косую мышцу, которая поворачивает глазное яблоко кнаружи и вниз.
Симптомы поражения. Паралич мышцы вызывает отклонение пораженного глазного яблока кверху и несколько кнутри. Это отклонение особенно заметно, когда пораженный глаз смотрит вниз и в здоровую сторону, и отчетливо проявляется, когда больной смотрит себе под ноги (при ходьбе по лестнице).
Отводящий нерв — n. abducens (VI пара) – иннервирует латеральную мышцу глаза, поворачивающую глазное яблоко кнаружи.
Симптомы поражения. Нарушается движение глазного яблока кнаружи. Это происходит потому, что медиальная прямая мышца остается без антагониста и глазное яблоко отклоняется в сторону носа (сходящееся косоглазие — strabismus convergens). Кроме того, возникает двоение в глазах, особенно при взгляде в сторону пораженной мышцы.
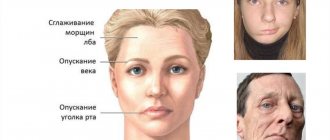
Паралич Белла (идиопатическая форма невропатии лицевого нерва – иннервирует мимические мышцы) — проявляется параличом мимических мышц, обусловленным поражением лицевого нерва. При попытке закрыть глаз веки на стороне поражения не смыкаются, глазное яблоко остается неприкрытым, отклоняется вверх и кнаружи, глазную щель при этом заполняет лишь склера (симптом Белла).
Симптомы поражения. Односторонний парез мимических мышц, слабость.
Больной не может поднять бровь на пораженной стороне, нахмурить ее, наморщить нос, плотно зажмурить глаз, надуть щеку, вытянуть губы трубочкой, свистнуть.
Тонус мышц на пораженной стороне снижен, щека «парусит»; изменение ширины глазных щелей; при оскаливании зубов ротовая щель перетягивается в здоровую сторону.
Из-за паралича круговых мышц глаз веки не смыкаются (лагофтальм — заячий глаз).
Пища застревает между щекой и десной, слеза может стекать по щеке, утрачивается вкус на передних 2/3 языка на стороне поражения, отмечается обострение слуха на той же стороне (гиперакузия). Иногда из-за отека охватывающий коленчатый узел, выключаются волокна, контролирующие слезную железу, что приводит к прекращению слезоотделения (синдром «сухого глаза»), чреватый возникновением кератита из-за лагофтальма.
Синдром верхней глазничной щели (также известный как Синдром Рошон-Дювиньо) — симптомокомплекс, возникающий вследствие поражения (воспалением или сдавлением) III (глазодвигательного), IV (блоковый), VI (отводящий) пар черепно-мозговых нервов, глазного нерва (1 ветви тройничного нерва), проходящих через одноимённую щель.
Верхняя глазничная щель (fissura orbitalis superior) образована телом клиновидной кости и ее крыльями, соединяет глазницу со средней черепной ямкой.
В глазницу проходят:
- три основные ветви глазного нерва ( ophthalmicus) — слезный, носоресничный и лобный нервы (nn. lаеrimalis, nasociliaris et frontalis) – определяют чувствительность глазного яблока;
- блоковый нерв (n.trochlearis). – определяет движение глазного яблока;
- отводящий нерв ( abducens) – определяет движение глазного яблока;
- глазодвигательный нерв ( oculomolorius) – определяет движение глазного яблока и верхнего века.
Глазницу покидает
- верхняя глазная вена ( ophthalmica superior). – определяет отток венозной крови из глазного яблока
При повреждениях этой области развивается характерный симптомокомплекс:
- полная офтальмоплегия, т. е. обездвиженность глазного яблока;
- птоз (опущение верхнего века);
- мидриаз (расширение зрачка);
- снижение тактильной чувствительности роговицы и кожи век;
- расширение вен сетчатки;
- нейропаралитический кератит;
- небольшой экзофтальм.
Однако «синдром верхней глазничной щели» может быть выражен не полностью, когда повреждены не все, а лишь отдельные нервные стволы, проходящие через эту щель.
Пальпебромандибулярная синкинезия Маркуса-Гунна.
При этом заболевании наблюдают поднятие век при каждом движении челюсти во время пережёвывания пищи. Лечение проводят при выраженном птозе и при наличии значительного движения века. Обнаруживают при рождении.
Этиология: синкинезия, вызванная врождённым нарушением нервных связей между волокнами глазодвигательного нерва, иннервирующими мышцу, поднимающую верхнее веко, и волокнами тройничного нерва, иннервирующими жевательные мышцы.
Как правило, первые признаки синдрома обнаруживают при кормлении младенца. Веко на стороне поражения при движениях челюсти во время кормления будет двигаться вверх и вниз.
Внешний вид пальпебромандибулярной синкинезии Маркуса-Гунна. Односторонний птоз со снижением функции мышцы, поднимающей верхнее веко. Последнее поднимается на стороне поражения при движениях челюсти. К поднятию века также приводит боковое смещение нижней челюсти в сторону, противоположную больному глазу.
Причины возникновения нейропатии отводящего нерва
Заболевание редко развивается самостоятельно. Обычно оно является следствием других болезней. Чаще всего нейропатия отводящего нерва возникает на фоне патологий сердечно-сосудистой системы, после черепно-мозговых травм и нейрохирургических операций. Гораздо реже недуг является врожденным. Случаи наследственной формы патологии не исключены, но в медицинской практике встречаются не так часто. К основным причинам развития нейропатии отводящего нерва врачи относят
- эндокринные нарушения (сахарный диабет, гипотиреоз, гипертиреоз);
- неврологические патологии (остеохондроз шейных отделов позвоночника, рассеянный склероз, инсульт);
- осложнения инфекционных заболеваний (энцефалит, дифтерию, менингит);
- интоксикации организма (отравления этиловым спиртом, химикатами, алкоголем);
- хронические патологии артерий (атеросклероз, артериит, флебит);
- сердечно-сосудистые заболевания (варикоз, аритмия, стенокардия).
Врачи не всегда сразу могут определить, что именно стало причиной развития нейропатии отводящего нерва глаза. Диагностика этого заболевания часто проводится несколькими специалистами одновременно, среди которых: неврологи, кардиологи, эндокринологи, травматологи.
Болезнь легче выявить у детей, чем у взрослых. Одной из причин нейропатии отводящего нерва является гидроцефалия. Этот недуг позволяет врачам сразу провести процедуры, которые позволят диагностировать патологию.
Симптомы патологии
Нарушения, которые происходят в организме человека при этой патологии, затрагивают различные области. Степень поражения зрительного нерва также может быть разной у каждого пациента. Многое зависит от иммунной системы, общего состояния организма. Иногда бывает так, что нейропатия поражает глазодвигательный нерв полностью. В некоторых случаях происходит частичное нарушение его функций. Поэтому врачу очень важно детально проанализировать симптомы, которые могут быть разнообразны. К основным признакам недуга относятся:
- опущение века;
- болевые ощущения в глазах;
- неподвижность глазного яблока;
- снижение остроты зрения;
- расширенные зрачки;
- диплопия.
Распространенным следствием нейропатии отводящего нерва является гетеротропия. Обычно у пациента развивается сходящееся косоглазие. Чаще это происходит при запущенных формах патологии. Некоторые люди жалуются на повышенное давление, которое часто возникает из-за нарушений работы мозга. Головные боли — еще один распространенный признак этого недуга. Часто бывает так, что пациенты не обращают внимания на недомогание и связывают его с продолжительной зрительной работой.
Что такое парез отводящего нерва?
Парез отводящего нерва левого глаза и правого глаза встречается с одинаковой частотой. В большинстве случаев заболевание поражает одну сторону, реже обе. Парез отводящего нерва можно заподозрить по характерным особенностям: у пациента наблюдаются трудности при повороте глазом в сторону пораженного нерва. Парез отводящего нерва нарушает работу прямой латеральной мышцы, и пациент не может полноценно отводить глаз в сторону. У больного возникает диплопия при взгляде прямо, которая усиливается при повороте глаза в сторону поражения. К другим симптомам пареза отводящего нерва относятся:
- вынужденное положение головы (нарушение зрения приводит к попытке адаптироваться к возникшим изменениям, что провоцирует возникновение непроизвольных положений);
- неровная походка (также связана с нарушением зрения);
- потеря ориентации;
- головокружение.
Диагностика нейропатии отводящего нерва
Уровень развития медицинских технологий не вызывает проблем с диагностикой патологии. Нейропатия отводящего нерва не возникает стремительно. Ее развитие происходит постепенно. Диагностикой заболевания обычно занимается не только окулист, но и невролог. В первую очередь врач проводит опрос больного, собирает подробный анамнез, интересуется наличием других заболеваний.
Первое, что должен сделать врач, — установить причину возникновения нейропатии. Обычно для этого окулист проводит офтальмоскопию. Такая процедура позволяет детально проанализировать состояние глазного дна. Офтальмоскопию проводят для диагностики разрывов сетчатки, выявления истонченных участков нерва глаза, анализа состояния сосудов глазного дна. Для проведения процедуры окулисты используют офтальмоскоп или фундус-линзы.
При подозрении на нейропатию отводящего глазного нерва врачи часто назначают пациентам ангиографию сосудов глаза. С помощью использования флуоресцентного красителя и специальной камеры врач получает серию снимков, которые называются ангиограммами. На них изображены сосуды сетчатки глаза. Ангиография позволяет выявить патологии зрительного нерва, предрасположенность к закупорке сосудов, воспалительные процессы, проходящие в тканях глазного яблока.
Если состояние пациента тяжелое, врачи могут рекомендовать проведение магнитно-резонансной томографии или компьютерной томографии. Это исследование позволяет получить точные данные о состоянии тканей и сосудов глазного яблока. МРТ и СКТ-диагностика могут быть проведены взрослым и детям. Список противопоказаний к этим процедурам довольно мал, потому врачи часто назначают эти исследования своим пациентам.
Лечение нейропатии отводящего нерва
Терапия патологии во многом зависит от причин ее возникновения. Основа лечения этого недуга — укрепление мышц глазного яблока. Это позволяет активизировать кровоток. Для этой цели окулисты назначают глазные капли, среди них:
- «Тауфон»;
- «Ирифрин»;
- «Эмоксипин»;
- «Вита-Йодурол»;
- «Визиомакс».
При возникновении болевых ощущений врачи назначают следующие лекарственные средства:
- «Тегретол»;
- «Финлепсин»;
- «Амелотекс»;
- «Дексалгин»;
- «Баклосан»;
- «Рекокса»;
- «Тимонил».
Эти препараты оказывают и обезболивающий, и противовоспалительный эффект, снимают спазм мышечной мускулутары, понижают возбудимость нервных волокон. Любые лекарственные средства должны быть назначены врачом. Он подберет поддерживающую суточную дозу, регулярность приема.
Хороший эффект оказывают физиопроцедуры, например, электрофорез. Для его проведения врачи используют лекарственный препарат «Нейромидин». Он улучшает и стимулирует проведение импульса в нервной системе. Лечение нейропатии часто включает в себя ношение окклюзионных повязок, очков-тренажеров. В детской терапии окулисты часто используют стереокартинки, которые предлагают рассмотреть пациентам на мониторе компьютера.
Очень важно поддерживать в тонусе мышцы глазного яблока. Для этого врачи рекомендуют пациентам выполнять гимнастику для глаз. Существуют специальные комплексы, которые направлены на лечение нейропатии отводящего нерва. Большинство из них включает такие упражнения, как зажмуривание, поочередное подмигивание, движения глазами в правую сторону.
Симптомы
- Мышечная слабость;
- птоз верхнего века (чаще симметричный, двусторонний);
- офтальмоплегия.
Дополнительные симптомы:
- потеря слуха, при которой поражены структуры внутреннего уха, преддверно-улиткового нерва или центральных отделов слухового анализатора (сенсоневральная тугоухость);
- потеря чувствительности в конечностях, связанная с повреждением периферических нервных волокон (невропатия);
- нарушение координации движений (атаксия);
- паркинсонизм;
- депрессия.