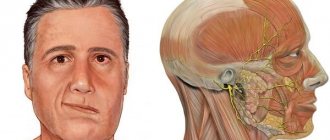
Паралич Белла — это внезапный лицевой паралич, который обычно поражает все лицо или часть одной стороны лица. Риск возникновения паралича Белла — примерно 1 из 60. Немногие люди приобретают паралич Белла более одного раза в жизни.
Паралич Белла является пугающим состоянием, внезапно появляющимся с симптомами, которые заставляют многих думать, что у них инсульт. На самом деле признаки инсульта абсолютно другие, и паралич Белла является сравнительно безвредным состоянием, которое обычно проходит без лечения.
Причины паралича Белла
Конкретная причина паралича Белла не выяснена, но основная часть исследователей считают, что наиболее вероятной причиной является вирусная инфекция (герпес), которая вызывает отек и воспаление лицевого нерва. Хотя исследования показали, что вирус простого герпеса присутствует у всех людей с параличом Белла, но прямая связь с вирусом не была доказана.
Некоторые люди более склонны к параличу Белла, чем другие. Ваш риск выше, если у вас есть одно из следующих условий:
- простуда или другие сходные заболевания;
- герпес;
- любо тип диабета;
- грипп;
- беременность.
Симптомы и осложнения паралича Белла
Вы можете обнаружить, что не способны изменить выражение лица, как обычно. Как правило, вы не сможете полностью закрыть один глаз. Другие возможные симптомы:
- измененное чувство вкуса;
- нет слез в одном глазу;
- лицевая боль, дискомфорт в ухе или позади него (менее чем в 50% случаев);
- чувствительность к шуму на пораженной стороне.
Нет никакой путаницы, языковых затруднений или сильной головной боли, которая обычно наблюдается у жертв инсульта. У вас могут быть проблемы с речью, но это чисто мышечные проблемы, тогда как жертвам инсульта трудно найти нужные слова.
Обычно симптомы появляются сразу. Иногда они ухудшаются в течение нескольких дней. Устойчивый, прогрессирующий паралич в течение нескольких недель не является признаком паралича Белла.
Самым серьезным осложнением, наблюдаемым при параличе Белла, является постоянный легкий паралич лицевого нерва. Подобное встречается в меньшинстве случаев. В целом, около 80% полностью выздоравливают за 3 недели, а состояние большинства остальных явно улучшается.
Еще одним осложнением является повышенный риск развития инсульта. Рекомендуется профилактика инсульта и последующее наблюдение.
Некоторые люди не выздоравливают полностью. Это чаще встречается у людей старше 60 лет, которые испытывают слабость или паралич на обеих сторонах лица.
Люди, которые не выздоравливают полностью, могут остаться с одним или несколькими из следующих симптомов:
- ненормальное мигание;
- асимметричная улыбка;
- повреждение роговицы;
- слюнотечение из парализованного рта;
- сухой глаз;
- чрезмерная потливость;
- замороженные мышцы в области ноздрей;
- гиперакузис (восприятие звуков как необыкновенно громких);
- нарушенный вкус;
- нарушение речи;
- синкинез (непроизвольное движение, связанное с добровольным движением).
Постановка диагноза
Паралич Белла диагностируется на основании симптомов и физических признаков. Существует немалое количество состояний, включая травму головы, которые могут вызвать паралич лицевого нерва, но лишь немногие имеют такой же характер, как паралич Белла. Дополнительные тесты, такие как МРТ головы, обычно не нужны.
Паралич Белла должен быть дифференцирован от болезни Лайма, синдрома Гийена-Барре, саркоидоза, околоушной опухоли и инсульта. Лимфома также может в редких случаях быть причиной лицевого паралича.
Паралитическое косоглазие
- Причины
- Диагностика
- Лечение
Паралитическое косоглазие обусловлено параличом или парезом одной или нескольких глазодвигательных мышц, вызванным различными причинами: травмой, инфекциями, новообразованиями и др. Оно характеризуется прежде всего ограничением или отсутствием подвижности косящего глаза в сторону действия парализованной мышцы. При взгляде в эту сторону возникает двоение, или диплопия.
Если при содружественном косоглазии от двоения избавляет функциональная скотома, то при паралитическом косоглазии возникает другой адаптационный механизм: больной поворачивает голову в сторону действия пораженной мышцы, что компенсирует ее функциональную недостаточность. Таким образом, возникает третий характерный для паралитического косоглазия симптом — вынужденный поворот головы. Так, при параличе отводящего нерва (нарушение функции наружной прямой мышцы), например правого глаза, голова будет повернута вправо. Вынужденный поворот головы и наклон к правому или левому плечу при циклотропии (смещении глаза вправо или влево от вертикального меридиана) называют тортиколлисом.
Глазной тортиколлис следует дифференцировать от нейрогенного, ортопедического (кривошея), лабиринтного (при отогенной патологии). Вынужденный поворот головы позволяет пассивно переводить изображение объекта фиксации на центральную ямку сетчатки, что избавляет от двоения и обеспечивает бинокулярное зрение, хотя и не вполне совершенное.
В результате девиации, как и при содружественном косоглазии, возникает расстройство бинокулярного зрения. Следует, однако, отметить, что у детей топическая диагностика паралитического косоглазия, а иногда и дифференциальный диагноз с содружественным косоглазием весьма затруднительны.
Причины
Паралитическое косоглазие может быть обусловлено поражением соответствующих нервов или нарушением функции и морфологии самих мышц. Параличи могут быть центральные и периферические. Первые возникают вследствие объемных, воспалительных, сосудистых или дистрофических нарушений и травм в головном мозге, а вторые — при наличии аналогичных процессов и последствий травм в глазнице и в самих нервных ветвях.
Изменения мышц и нервов могут носить врожденный характер или возникать вследствие инфекционных заболеваний (дифтерии), отравлений (ботулизм), флегмон глазницы и часто в результате непосредственной травмы (разрыв) самой мышцы. Врожденные параличи нечастое явление и бывают, как правило, комбинированными. При одновременном параличе всех глазных нервов наступает полная офтальмоплегия, которая характеризуется неподвижностью глаза, птозом и расширением зрачка.
Полное поражение глазодвигательного (III черепного) нерва вызывает паралич или парез верхней, медиальной и нижней прямых мышц глаза, мышцы, поднимающей верхнее веко, и, как правило, выпадение реакции зрачка на свет и аккомодацию. При полном поражении также выявляются птоз (опущение верхнего века), отклонение глаза кнаружи и слегка вниз (вследствие преобладания активности отводящего нерва и верхней косой мышцы) и расширение зрачка.
Компрессионное поражение глазодвигательного нерва (аневризма, опухоль, вклинение) обычно вызывает расширение зрачка на стороне поражения; ишемическое поражение (например, при сахарном диабете) охватывает центральную часть нерва и обычно не сопровождается расширением зрачка.
Поражение отводящего (VI черепного) нерва вызывает паралич латеральной прямой мышцы в сочетании с отведением глаза внутрь; при взгляде в сторону пораженной мышцы возникает неперекрестная диплопия (изображение, возникающее в отведенном глазу, проецируется латеральнее изображения в приведенном глазу).
Поражение на уровне варолиева моста часто сопровождается горизонтальным парезом взора или межъядерной офтальмоплегией.
Поражение блокового (IV черепного) нерва приводит к параличу верхней косой мышцы глаза и проявляется нарушением движения глазного яблока вниз; диплопия наиболее выражена при взгляде вниз и внутрь и исчезает при повороте головы в «здоровую» сторону.
Диагностика
Признаком паралитического косоглазия является также неравенство первичного угла косоглазия (косящего глаза) вторичному углу отклонения (здорового глаза). Если попросить больного фиксировать точку (например, смотреть в центр офтальмоскопа) косящим глазом, то здоровый глаз отклонится на значительно больший угол.
При паралитическом косоглазии необходимо определить пораженные глазодвигательные мышцы. У детей дошкольного возраста об этом судят по степени подвижности глаз в разные стороны (определение поля взора). В более старшем возрасте используют специальные методы — коордиметрию и спровоцированную диплопию.
Упрощенный способ определения поля взора заключается в следующем. Больной сидит напротив врача на расстоянии 50-60 см, врач фиксирует левой рукой голову обследуемого и предлагает ему поочередно следить каждым глазом (второй глаз в это время прикрыт) за перемещением предмета (карандаш, ручной офтальмоскоп и т. д.) в 8 направлениях. О недостаточности мышцы судят по ограничению подвижности глаза в ту или иную сторону. При этом используют специальные таблицы. С помощью этого метода можно выявить только выраженные ограничения подвижности глаз.
При видимом отклонении одного глаза по вертикали для выявления паретичной мышцы можно использовать простой способ аддукции — абдукции. Больному предлагают смотреть на какой-либо предмет, перемещают его вправо и влево и наблюдают, увеличивается или уменьшается вертикальная девиация при крайних отведениях взора. Определения пораженной мышцы этим способом осуществляют также по специальным таблицам.
Коордиметрия по Чессу основана на разделении полей зрения правого и левого глаза с помощью красного и зеленого фильтров.
Для проведения исследования используют коордиметрический набор, в который входят разграфленный экран, красный и зеленый фонарики, красно-зеленые очки. Исследование выполняют в полутемной комнате, на одной из стен которой укреплен экран, разделенный на маленькие квадраты. Сторона каждого квадрата равна трем угловым градусам. В центральной части экрана выделено девять меток, размещенных в виде квадрата, положение которых соответствует изолированному физиологическому действию глазодвигательных мыши.
Больной в красно-зеленых очках сидит на расстоянии 1 м от экрана. Для исследования правого глаза в руку ему дают красный фонарик (красное стекло перед правым глазом). В руках у исследователя зеленый фонарик, луч света от которого он поочередно направляет на все девять точек и предлагает больному совместить с зеленым световым пятном световое пятно от красного фонарика. При попытке совместить оба световых пятна обследуемый обычно ошибается на какую-то величину. Положение фиксируемого зеленого и подравниваемого красного пятна врач регистрирует на схеме (лист миллиметровой бумаги), представляющей собой уменьшенную копию экрана. В момент исследования голова больного должна быть неподвижна.
На основании результатов коордиметрического исследования одного глаза нельзя судить о состоянии глазодвигательного аппарата, необходимо сопоставить результаты коордиметрии обоих глаз.
Поле взора на схеме, составленной по результатам исследования, бывает укорочено в направлении действия ослабленной мышцы, одновременно наблюдается компенсаторное увеличение поля взора на здоровом глазу в сторону действия синергиста пораженной мышцы косящего глаза.
Метод исследования глазодвигательного аппарата в условиях спровоцированной диплопии по Хаабу—Ланкастеру основан на оценке положения в пространстве изображений, принадлежащих фиксирующему и отклоненному глазу. Диплопию вызывают, приставляя к косящему глазу красное стекло, что позволяет одновременно определить, какое из двойных изображений принадлежит правому и какое — левому глазу.
Схема исследования с девятью точками аналогична применяемой при коордиметрии, но она одна (а не две). Исследование проводят в полутемной комнате. На расстоянии 1— 2 м от больного находится источник света. Голова больного должна быть неподвижна.
Как и при коордиметрии, регистрируют расстояние между красным и белым изображениями в девяти позициях взора. При трактовке результатов необходимо пользоваться правилом, согласно которому расстояние между двойными изображениями увеличивается при взгляде в сторону действия пораженной мышцы. Если при коордиметрии регистрируют поле взора (уменьшается при парезах), то при «спровоцированной диплопии» — расстояние между двойными изображениями, которое при парезах уменьшается.
Диплопия при параличе отдельных мышц глаза
- Паралич латеральной прямой мышцы правого глаза — невозможность отведения правого глаза вправо. Поля зрения: горизонтальная гомонимная диплопия, усиливающаяся при взгляде вправо;
- Паралич медиальной прямой мышцы правого глаза — невозможность движения правого глаза влево. Поля зрения: горизонтальная перекрестная диплопия, усиливающаяся при взгляде влево;
- Паралич нижней прямой мышцы правого глаза — невозможность движения правого глаза вниз при повороте глазных яблок вправо. Поля зрения: вертикальная диплопия (изображение в правом глазу располагается ниже), усиливающаяся при взгляде вправо и вниз;
- Паралич верхней прямой мышцы правого глаза — невозможность движения правого глаза вверх при повороте глазных яблок вправо. Поля зрения: вертикальная диплопия (изображение в правом глазу располагается выше), усиливающаяся при взгляде вправо и вверх;
- Паралич верхней косой мышцы правого глаза — невозможность движения правого глаза вниз при повороте глазных яблок влево. Поля зрения: вертикальная диплопия (изображение в правом глазу располагается ниже), усиливающаяся при взгляде влево и вниз;
- Паралич нижней косой мышцы правого глаза — невозможность движения правого глаза вверх при повороте глазных яблок влево. Поля зрения: вертикальная диплопия (изображение в правом глазу располагается сверху), усиливающаяся при взгляде влево и вверх.
Лечение
Лечение паралитического косоглазия состоит прежде всего в ликвидации основного заболевания, следствием которого оно явилось (инфекции, опухоли, травмы и др.). Если в результате предпринятых мер общего порядка паралитическое косоглазие не исчезает, может стать вопрос об оперативном вмешательстве.
Вопрос о показаниях и времени операции может быть решен положительно лишь совместно с соответствующими специалистами (невропатологами, онкологами, инфекционистами и др.).
Посттравматическое косоглазие, как правило, исправляется оперативным путем по прошествии не менее 6 мес. от момента повреждения, так как и в этом случае возможны регенерация как мышцы, так и нерва, а следовательно, и частичное или полное восстановление функции.
Лечение паралича Белла
Часто лекарства вообще не прописывают, но каждому человеку с параличом Белла нужна особая защита для его самого и его открытого глаза. Обычно глаз остается открытым в течение по крайней мере недели и может не производить слез. Глазные капли, наглазники и специальные лосьоны на ночь используются. Они почти всегда предотвращают долговременное повреждение поверхности глаза (роговицы).
Некоторые специалисты назначают противовирусный препарат ацикловир, если у больного выступил простой герпес. Кортикостероиды, такие как преднизон, обычно назначают для уменьшения отека вокруг нерва. Они обычно принимаются в течение 7-10 дней. Однако имеется мало доказательств того, что они ускоряют или улучшают восстановление.
В прошлом иногда использовалась хирургическая техника, называемая декомпрессией седьмого нерва. Сейчас это редкость, так как многие эксперты считают, что причиной проблемы является воспаление, а не сдавливание нерва.
Не существует доказанного способа предотвращения паралича Белла.