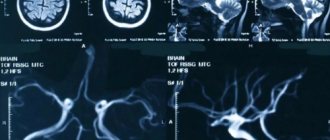
Стереотаксическая биопсия опухоли головного мозга достаточно частая процедура в нейрохирургии, позволяющая врачу диагностировать характер изменения вещества головного мозга. Возникают ситуации, когда по данным магнитно-резонансной томографии (МРТ), позитронно-эмиссионной томографии (ПЭТ КТ) и других неинвазивных методов исследования определить природу новообразования головного мозга не представляется возможным. Если врач предполагает опухоль головного мозга и по тем или иным причинам открытое хирургическое вмешательство на данном этапе не показано (образование располагается в труднодоступных жизненно важных структурах головного мозга, имеет множественный характер, предполагается неопухолевая природа изменений и прочее), пациенту предлагается проведение высокоточного нейрохирургического вмешательства — стереотаксической биопсии опухоли головного мозга. После получения образца патоморфолог изучает полученные ткани опухоли и выставляет гистологический диагноз. После установления природы новообразования дальнейшая тактика лечения проясняется.
Для проведения данных вмешательств используется специализированное стереотаксическое оборудование, способное локализовать в трёхмерном пространстве место наибольшего интереса для проведения биопсии. Оборудование позволяет получить проекции структур головного мозга (новообразование, извилины, сосуды и др.) в трёхмерной системе координат. Таким образом, нейрохирург получает возможность выбрать соответствующие целевые координаты для направления биопсийной иглы.
Решение о проведение биопсии опухоли, а не попытки открытой хирургической операции принимается с учётом множества факторов, часто в кооперации с другими коллегами — нейрохирургами, радиологами, онкологами, специалистами по нейровизуализации.
Что такое биопсия?
Биопсия — это удаление небольшого участка ткани для изучения на предмет признаков того или иного заболевания. Образец ткани может быть взят из любого органа.
Биопсия проводится самыми разными способами. В некоторых случаях используется полая игла, которая позволяет взять небольшой кусочек ткани, тогда как в других ситуациях требуется хирургическое удаление всего подозрительного образования целиком.
Часто для удаления ткани игла вводится в зону патологических клеточных изменений через кожу. Для безопасного проведения биопсии при этом нередко используется визуализационный контроль: УЗИ, рентгеноскопия, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Подобные исследования позволяют убедиться в точном положении иглы внутри патологического образования.
Вверх
В ЧЕМ ЗАКЛЮЧАЕТСЯ ХИРУРГИЧЕСКОЕ ВМЕШАТЕЛЬСТВО
Существует возможность проведения биопсии открытым способом, используя трепанацию черепа как при удалении опухоли. В этом случае в кости черепа открывается окно путем удаления фрагмента, который впоследствии ставится на прежнее место. Однако, такой подход практикуется далеко не всегда, его применение ограничивается поверхностными поражениями в заметных областях головного мозга или тогда, когда нужно взять образцы черепной кости или мозговых оболочек.
По возможности, выполняется частичная резекция поражения и берется образец для анализа этой ткани. Малоинвазивные методы биопсии выбираются: при диффузном поражение мозговой ткани без четких границ при небольших и глубоких поражениях при значительных поражениях в очень заметной области мозга с высоким риском серьезных неврологических последствий Для этого в качестве точки входа в череп делают трепанацию или одиночное маленькое отверстие, через которое будет вставлена канюля, направленная к определенным, заранее запланированным координатам.
Классическим методом, который до сих пор используется во многих центрах и при других типах операций, является стереотаксия. Стереотаксия заключается в получении координат цели путем выполнения КТ черепа непосредственно перед входом в операционную. К черепу пациента крепится металлическая рамка, служащая ориентиром для получения координат, позднее на операционном столе она будет прикреплена к другому компоненту.
Поскольку эта процедура не особо приятна для пациента, имеет более высокие логистические требования и занимает больше времени на подготовку, была разработана альтернативная методика. Канюля вводится в определенные координаты в головном мозге посредством технологии нейронавигации (безрамная стереотаксическая биопсия опухоли головного мозга), которую используют в Институте Клавель / Instituto Clavel. Такой метод обеспечивает максимальную точностью и безопасность.
При нейронавигационной биопсии опухолей головного мозга голова пациента должна находиться в фиксированном положении по отношению к ориентиру навигационного устройства. На консоль этого устройства загружается точная высококачественная МРТ черепа пациента и определяется цель, в которую надо попасть.
Нейронавигатор объединяет загруженное изображение с отмеченной целью и показывает на экране положение биопсионной канюли по отношению к цели, позволяя нейрохирургам дойти до нее безопасным путем. Путь выбирается на изображении таким образом, чтобы избежать зон риска внутри мозга и добраться до нужной глубины.
Каждый раз, когда берутся образцы для биопсии опухолей головного мозга, свежий образец отправляется в лабораторию для анализа и оценки его жизнеспособности и наличия патологической ткани перед отправкой дополнительных образцов на окончательное исследование и закрытие раны.
В каких областях применяется биопсия?
При обнаружении подозрительного участка ткани проводится инструментальное обследование, которое в большинстве случаев позволяет говорить о его характере: доброкачественное или злокачественное. Если подобная диагностика оказывается безуспешной, то может потребоваться проведение биопсии.
Как правило, биопсия используется для обнаружения тех или иных заболеваний. Кроме этого, она применяется для исследования тканей перед трансплантацией органов. Чаще всего биопсия помогает при диагностике злокачественных новообразований, однако также используется для обнаружения и других состояний, таких как инфекции или аутоиммунные заболевания.
Образец ткани можно взять из всех органов по самым различным причинам. Ниже перечислены основные виды биопсии и указаны причины ее проведения:
- Биопсия костной ткани: используется для диагностики злокачественных опухолей или инфекции кости. Данная биопсия может быть проведена с помощью иглы, которая вводится через кожу, или хирургически.
- Биопсия костного мозга: используется для диагностики таких злокачественных опухолей крови, как лейкемия. При этом с помощью иглы врач забирает небольшой образец костной ткани и красного костного мозга. В некоторых случаях требуется исследование лишь костного мозга.
- Биопсия молочной железы: применяется для определения природы (доброкачественная или злокачественная) узлов в молочной железы. Выделяют несколько видов подобных процедур: Стереотаксическая биопсия (под контролем маммографии)
- Биопсия под контролем УЗИ
- Биопсия под контролем МРТ
При необходимости возможно проведение биопсии практически любого органа, в том числе мочевого пузыря, сердца, предстательной железы, тканей и органов шеи, околощитовидных желез и др.
Вверх
1.Что такое стереотаксическая биопсия?
Стереотаксическая биопсия
по сути является малоинвазивной нейрохирургической операцией, производимой с целью отбора тканевых образцов новообразования (опухоли) для лабораторного исследования.
Полученные с помощью этой процедуры образцы позволяют врачу сделать выводы о характере опухоли, уровне ее злокачественности, перспективах ее «поведения». Именно на основании лабораторных анализов врач принимает окончательное решение о выборе тактики и стратегии лечения – методике проведения операции, необходимости лучевой терапии, химиотерапии и проч.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Как нужно подготовиться к исследованию?
В большинстве случаев биопсия проводится амбулаторно и не требует какой-либо специальной подготовки пациента.
Хирургическая биопсия может потребовать временного прекращения приема тех или иных препаратов, о чем следует спросить у лечащего врача.
Обычно за 8 часов до проведения биопсии рекомендуется прекратить прием пищи и жидкостей. Однако применение препаратов внутрь разрешается с небольшим количеством воды. Пациентам, получающим инъекции инсулина по поводу сахарного диабета, следует проконсультироваться с врачом относительно изменения дозы препарата.
Перед проведением биопсии очень важно сообщить врачу обо всех лекарствах, которые принимает пациент, в том числе растительного происхождения, а также о наличии аллергии, особенно на местные анестетики. За три дня до процедуры следует прекратить прием аспирина или других препаратов, которые разжижают кровь.
Также необходимо сообщить врачу о недавно перенесенных заболеваниях или других состояниях.
На время исследования необходимо одеть специальную больничную рубашку. Женщинам следует всегда информировать лечащего врача о любой возможности беременности. Некоторые инструментальные исследования с применением методик визуализации в период беременности не проводятся, чтобы избежать негативного воздействия на плод.
В больницу желательно приходить с родственником или другом, который поможет пациенту добраться до дома. При использовании седативных препаратов это условие является необходимым.
Подготовка ребенка к проведению биопсии проводится аналогичным образом. Более подробные инструкции следует получить у лечащего врача.
Вверх
ВОССТАНОВЛЕНИЕ И РЕАБИЛИТАЦИЯ ПОСЛЕ БИОПСИИ ОПУХОЛЕЙ ГОЛОВНОГО МОЗГА
Как правило, требуется одна ночь госпитализации при выполнении минимально инвазивной биопсии, если не возникает каких-либо осложнений, и состояние пациента не ухудшается по сравнению с тем, каким оно было при поступлении в клинику.
На выздоровление пациента обычно больше влияет не столько сама операция, сколько течение болезни, возраст и предыдущее состояние пациента. Это безболезненная и короткая процедура (около часа), что позволяет пациенту почти сразу же восстановить свою автономию для основных повседневных действий.
Если требуется операция с краниотомией, пациент обычно проводит первую ночь в отделении интенсивной терапии для наблюдения. Поскольку агрессия на ткани мозга минимальна, послеоперационные симптомы незаметны, а риски ограничены, так что через две ночи пациент может покинуть больницу.
Как выглядит диагностическое оборудование?
Существует довольно большое число методик проведения биопсии. Причем оборудование, которое используется при этом, весьма различается.
При пункционной биопсии образец ткани извлекается с помощью иглы.
Биопсийная игла обычно имеет длину несколько сантиметров, а цилиндр шприца по диаметру соответствует широкой скрепке для бумаг. Игла полая внутри, что позволяет захватывать и извлекать образец ткани.
При проведении биопсии используется несколько типов игл:
- Тонкая игла, присоединенная к шприцу: диаметром тоньше игл, которые используются для забора крови из вены.
- Режущая автоматическая игла с пружинным механизмом: состоит из внутренней «толстой» иглы, которая вставляется в фиксирующую ячейку, покрытую защитной оболочкой и присоединенную к пружинному механизму.
- Вакуумный прибор для аспирационной биопсии: позволяет получить довольно крупный образец ткани.
Пункционная биопсия нередко проводится под контролем КТ, флюороскопии, УЗИ или МРТ.
Маммограф
представляет собой прямоугольный аппарат, снабженный рентгеновской трубкой. Аппарат используется исключительно для рентгенологического обследования молочных желез и имеет специальные дополнительные приспособления, которые обеспечивают попадание излучения только на железу. К рентгеновскому аппарату присоединяется устройство для укладки и компрессии (сдавливания) молочной железы, что помогает получить снимки под разными углами.
Ультразвуковой сканер
состоит из консоли, которая включает компьютер и электронное оборудование, а также видео-дисплея и УЗ-датчика, используемого для сканирования. Датчик представляет собой небольшое портативное устройство, напоминающее микрофон и присоединенное к сканеру с помощью электрошнура. УЗ-датчик посылает неслышимые ухом человека высокочастотные звуковые сигналы и улавливает эхо, отраженное от внутренних структур организма. Принцип действия прибора аналогичен сонарам, которые используются на подводных лодках. При этом на мониторе, напоминающем телевизионный или компьютерный экран, моментально появляется изображение. Его внешний вид зависит от амплитуды (силы), частоты и времени, которое требуется для возвращения звукового сигнала от тела пациента к датчику, а также от типа и состояния тканей, через которые проходит звук.
Компьютерный томограф
обычно представляет собой массивный прямоугольный аппарат с отверстием, или коротким туннелем, посередине. Во время процедуры пациент размещается на узком столе, который скользит внутри туннеля. Рентгеновская трубка и электронные детекторы рентгеновского излучения расположены друг напротив друга внутри кольцевидной структуры под названием гентри. В отдельном кабинете находится компьютерная рабочая станция, где проводится обработка полученного изображения. Здесь же находится врач или технолог, который контролирует работу томографа и ход обследования.
Вакуумный прибор для аспирационной биопсии
представляет собой инструмент, в котором забор образца ткани в иглу производится под давлением.
При проведении хирургической биопсии
патологический участок нередко помечается специальными тонкими проволочными проводниками или контрастным материалом, который вводится в организм пациента под контролем УЗИ, КТ или рентгеновского излучения.
В ходе процедуры также используются и другие стерильные инструменты: шприцы, щипцы, скальпели, губки и микроскопические стекла или емкости для тканей.
Вверх
На чем основано проведение исследования?
Особенности самой процедуры биопсии зависят от локализации ткани и органа, который необходимо обследовать.
В большинстве случаев биопсию можно провести с помощью иглы, что представляет собой самую малоинвазивную процедуру и позволяет пациенту вернуться домой в тот же день. Выбрать наилучшую точку введения иглы и подвести инструмент к очагу патологических изменений в этом случае позволяет визуализационный контроль: рентгеноскопия, УЗИ, КТ или МРТ.
Если очаг патологических изменений расположен в труднодоступных местах, то может потребоваться хирургическая биопсия в операционной комнате. При этом удаление образца тканей требует присутствия хирурга, который проводит небольшую операцию. Для определения локализации очага и забора ткани врач использует инструмент, снабженный небольшой камерой.
Визуализационный контроль позволяет врачу ввести иглу через кожу и подвести ее к подозрительному участку ткани.
Забор образца клеток и тканей проводится одним из следующих методов:
- При тонкоигольной аспирационной биопсии для забора жидкости или небольшого образца клеток используется игла малого диаметра и шприц.
- При толстоигольной биопсии активируется автоматический пружинный механизм, который «проталкивает» иглу вглубь тканей. После возвращения иглы полая часть инструмента заполняется образцом ткани в виде столбика. Режущий элемент инструмента сразу же отсекает ткань и удерживает ее внутри шприца. Процесс повторяется несколько раз.
- При биопсии с помощью вакуумного прибора игла сперва помещается в участок патологических изменений. После этого активируется вакуумный прибор, который «всасывает» образец ткани под давлением в полую часть иглы. Ткань отсекается с помощью режущего элемента и проходит через иглу в специальный резервуар. Процесс повторяется несколько раз.
Вверх
Как проводится исследование?
Как правило, пункционная биопсия проводится амбулаторно.
Обычно малоинвазивные процедуры под визуализационным контролем, такие как пункционная биопсия, выполняются с участием опытного радиолога, специалиста по интервенционной радиологии или нейрорадиолога (в зависимости от необходимости).
С целью введения успокоительных (седативных) препаратов во время процедуры медицинская сестра устанавливает внутривенный катетер. Кроме этого, седативный препарат может быть назначен перорально.
Область введения биопсийной иглы обезболивается с помощью местного анестетика. В некоторых случаях, например при биопсии молочной или щитовидной железы, применение седативных препаратов не требуется.
В случае проведения биопсии детям, особенно маленького возраста, может быть назначен общий наркоз, что делает процедуру более комфортной как для ребенка, так и для врача.
Если исследование проводится под контролем флюороскопии, то во время процедуры пациент лежит или стоит перед экраном.
При биопсии под контролем КТ или МРТ положение пациента горизонтальное.
Применение томографии позволяет определить точную локализацию патологического образования и наиболее безопасный путь введения иглы. После обнаружения очага точка введения иглы отмечается с помощью маркера. С кожи тщательно удаляются волосы, проводится ее обеззараживание, накладывается стерильная хирургическая простыня.
В месте введения биопсийной иглы проводится крошечный прокол кожи. Под визуализационным контролем врач вводит иглу через кожу, продвигает ее к подозрительному участку и забирает образец ткани. Полноценный анализ может потребовать нескольких образцов.
После окончания процедуры иглы извлекается, проводится остановка кровотечения, и на рану накладывается давящая повязка. Наложение швов не требуется.
В течение нескольких часов после биопсии пациент находится под наблюдением медицинского персонала. Для контроля возможных осложнений проводится рентгенограмма(ы) или другое обследование.
Вернуться домой пациент может сразу же после исследования, что, однако, зависит от типа проведенной биопсии.
Обычно процедура занимает около часа. В зависимости от особенностей исследования врач может оставить пациента под наблюдением на несколько часов.
Детям биопсия проводится подобным же образом.
При стереотаксической биопсии молочной железы пациентка ложится лицом вниз или садиться на подвижный стол, в то время как обследуемая железа размещается в специальном отверстии в столе.
При тонкоигольной биопсии молочной железы для забора жидкости или небольшого образца клеток используется игла крайне малого диаметра и шприц.
При толстоигольной биопсии активируется автоматический пружинный механизм, который «проталкивает» иглу вглубь тканей. После возвращения иглы полая часть инструмента заполняется образцом ткани в виде столбика. Режущий элемент инструмента сразу же отсекает ткань и удерживает ее внутри шприца. Процесс повторяется несколько раз.
В некоторых случаях при биопсии молочных желез используется прибор для вакуумной аспирации ткани. При этом образец ткани «всасывается» в иглу под давлением и попадает в специальный резервуар. После этого игла автоматически меняет положение в тканях молочной железы без необходимости ее извлечения и повторного введения, и проводится забор дополнительного образца. Как правило, вакуумная аспирация позволяет получить 8-10 образцов ткани вокруг подозрительного участка. После завершения исследования игла извлекается.
При хирургической биопсии для облечения работы хирурга в патологический участок вводится специальный проволочный проводник. Также в подозрительную зону можно ввести небольшую метку, что позволяет ее обнаружить при необходимости в будущем.
После завершения биопсии проводится остановка кровотечения, и на рану накладывается давящая повязка.
Вверх
РИСКИ ПРИ БИОПСИИ ОПУХОЛЕЙ ГОЛОВНОГО МОЗГА
Основной риск при биопсии опухолей головного мозга — кровотечение, хотя большинство не настолько велики по объему, чтобы оказать серьезное влияние. Риск умеренного или тяжелого кровотечения составляет менее 1%, поражениями с наибольшим риском кровотечения считаются глиомы высокой степени злокачественности.
Возможный неврологический дефицит зависит от точки входа в мозг, но особенно от места нахождения повреждения. В зависимости от того, где находится цель, будет определена одна из безопасных точек входа в кору головного мозга. Для этого выбираются не самые заметные области, то есть те, чьи функции менее значимы, и повреждение их нейронов будет незаметным для пациента (в отличие от других, более заметных областей, например, контролирующих движение).
Основные риски неврологических осложнений связаны с произвольными движениями, которые контролируются в определенных областях головного мозга, для таких повреждений обычно требуется малоинвазивная процедура, реже поражаются органы чувств или глотание.
Некоторыми возможными послеоперационными симптомами, которые могут быть и не связаны с осложнениями, являются головная боль, головокружение и тошнота, при условии, что они проявляются умеренно и с хорошей реакцией на лекарства. В некоторых случаях в первые часы пациент может быть несколько дезориентирован и нестабилен. Последнее обычно проявляется у пожилых людей.
Что следует ожидать во время и после процедуры?
При пункционной биопсии введение иглы сопровождается кратковременной острой болью. При хирургической биопсии справиться с болью помогает местная анестезия и наркоз.
Введение местного анестетика для обезболивания кожи сопровождается легким уколом, после чего чувствительность кожи на некоторое время пропадает. Во время введения биопсийной иглы возникает чувство легкого давления.
Перед процедурой врач может назначить пациенту легкий седативный препарат в таблетках. Кроме этого, успокоительные препараты при необходимости вводятся внутривенно в течение всей процедуры.
В течение нескольких дней после биопсии возможна некоторая болезненность в месте введения иглы. При выраженных болевых ощущениях можно использовать анальгетики.
Правила ухода за кожей после биопсии могут различаться, однако обычно снимать повязку разрешается через день после процедуры, а затем можно принимать душ или ванну.
Вверх
Кто изучает результаты биопсии и где их можно получить?
После забора образца ткань направляется в лабораторию для последующего анализа.
Взятый образец изучается специалистом-гистологом или патоморфологом под микроскопом. Через несколько дней специалист направляет заключение лечащему врачу.
О том, где можно забрать заключение, следует спросить у врача, проводившего биопсию. При биопсии молочной железы результаты процедуры в некоторых случаях можно обсудить с радиологом.
После завершения процедуры или другого лечения специалист может рекомендовать пациенту контрольное динамическое обследование, в ходе которого проводится объективный осмотр, анализы крови или другие тесты и инструментальное обследование. Во время такого обследования пациент может обсудить с врачом любые изменения или побочные эффекты, которые появились после проведенного лечения.
Вверх
Биопсия костного мозга
Биопсия костного мозга — это медицинский тест, который помогает врачам проверить состояние клеток крови. Специалисты в области здравоохранения смогут провести процедуру даже при проблемах с производством клеток крови.
Медицинский работник вводит тонкую иглу в крупную кость. Игла берет образец костного мозга. Затем образец ткани отправляется в лабораторию для анализа.
Ответы на часто задаваемые вопросы о биопсии ниже.
Что такое костный мозг?
Костный мозг представляет собой мягкую ткань, которая находится внутри самых крупных костей. Костный мозг вырабатывает много кровяных клеток в организме, в том числе красных кровяных клеток, белых кровяных клеток и тромбоцитов.
Стволовые клетки в костном мозге вырабатывают различные клетки крови. Существует два основных типа стволовых клеток в костном мозге: миелоидные и лимфоидные клетки.
Миелоидные клетки участвуют в создании красных кровяных клеток, белых кровяных клеток и тромбоцитов. Лимфоидные стволовые клетки вырабатывают определенный тип белых кровяных клеток, ответственных за иммунитет.
Кровь состоит из различных компонентов и играет важную роль в поддержании здоровья. Костный мозг создает эти компоненты. Красные кровяные клетки играют важнейшую роль в переносе кислорода по всему телу. Белые кровяные тельца, которых существует несколько видов, играют важную роль, помогая организму бороться с инфекцией. Тромбоциты помогают остановить кровотечение путем свертывания крови.
Какова цель биопсии костного мозга?
Доктора назначают биопсию костного мозга при наличии признаков или симптомов, указывающих на неправильное производство клеток крови.
Биопсия костного мозга используется также во время лечения пациентов с раком крови для наблюдения за процессом лечения и химиотерапией.
Существует множество симптомов и заболеваний, которые могут быть диагностированы и оценены с помощью биопсии костного мозга. Некоторые из этих заболеваний и состояний включают следующее:
- Анемия — нехватка красных кровяных клеток.
- Аномальные кровотечения или свертывания крови.
- Рак крови и костного мозга, такие как лейкоз, лимфома или множественная миелома.
- Рак, распространившийся на костный мозг.
Чего ожидать во время биопсии костного мозга
Процедура проводится в кабинете врача, больнице или клинике. Сама биопсия длится около 10 минут, а общее время составляет от 30 до 45 минут.
Перед процедурой
До биопсии костного мозга врач будет задавать вопросы, чтобы обеспечить безопасную процедуру. Подготовка списка вопросов и анамнеза может помочь ускорить процесс.
Специалист задаст вопросы о лекарствах, которые могут увеличить кровотечение, так как биопсия костного мозга сопряжена с таким риском.
Общие обезболивающие, такие как аспирин, ибупрофен и напроксен, также могут усилить кровотечение. Известно, что антикоагулянты или разжижители крови, такие как гепарин и варфарин, увеличивают подобные риски.
Пациента проинструктируют о том, стоит ли продолжать принимать лекарства или прекратить их перед процедурой.
Наличие аллергии у больного может вызвать серьезные опасения в связи с биопсией. Врач спросит об аллергии, особенно на анестетики и латекс, который находится в хирургических перчатках.
Анестетики могут быть использованы во время процедуры, поэтому пациенты должны попросить друга или члена семьи отвезти их домой.
Во время процедуры
Проведение процедуры зависит от врача. Как правило, процесс осуществляется в два этапа:
- Аспирация: врач удаляет жидкость из костного мозга.
- Биопсия: врач удаляет кусочек кости и ткани костного мозга.
Биопсия костного мозга обычно проводится в амбулаторных условиях, но некоторые пациенты могут проходить процедуру в больнице. Процедура обычно делается с тазовой кости, но могут использоваться и другие кости.
Этапы биопсии костного мозга, как правило, следующие:
Перед процедурой пациента переодевают в больничную одежду. Медицинский работник попросит пациента лечь на бок или на живот. Позиции могут варьироваться в зависимости от выбранного места. Затем медработник очищает участок биопсии антисептиком.
Врач наносит анестетик иглой, чтобы обезболить область биопсии. Могут возникнуть некоторые боли при применении иглы и попадании анестетика в такую зону.
После того, как место биопсии онемеет, врач делает небольшой разрез. Аспирация костного мозга часто проводится в первую очередь. Врач будет использовать шприц, чтобы взять образец жидкости из клеток костного мозга.
После аспирации врач проводит пункцию костного мозга. Этот процесс связан с использованием больших игл, чем при использовании аспирации. Врач направляет иглу в кость, поворачивает ее, а потом снимает пробу костной ткани.
Вредна ли биопсия костного мозга?
Обычно во время и после процедуры наблюдаются болевые ощущения.
Исследования определили способы сделать пункцию костного мозга более комфортной. Наличие опыта у врача играет важную роль для снижения боли. Обезболивающие препараты, такие как лидокаин, может также облегчить боль во время процедуры.
Тревога и переживания часто делают процедуру более болезненной. Людям, которые нервничают по поводу биопсии, следует обсудить это со своим врачом. Врачи знакомы с различными вариантами облегчить боль или беспокойство при процедуре.
Что происходит после биопсии костного мозга
Результаты могут быть готовы через несколько дней после биопсии, хотя это может занять и больше времени. Врач-гематолог, специализирующийся на крови, проанализирует образцы и объяснит полученные результаты. Могут потребоваться дополнительные анализы.
Участки биопсии могут болеть несколько дней. По вопросам болеутоляющих средств, приемлемых для использования, пациенты должны следовать инструкциям врача. Некоторые обезболивающие препараты, включая аспирин, увеличивают риск кровотечения.
Врач дает инструкции по соблюдению гигиены и назначает время, когда можно снимать защитную повязку. Повязка, как правило, остается 1-2 дня.
Некоторые симптомы, возникшие после процедуры, сигнализируют об инфекции или осложнении. При следующих состояниях пациенты должны поговорить с врачом:
- Лихорадка.
- Кровотечения или другие выделения.
- Усиление боли.
- Любой симптом, который предполагает заражение.
Риски при биопсии костного мозга
Биопсия костного мозга, как правило, безопасна, но есть риск осложнений, который включает следующее:
- Синяки и боль в месте проведения процедуры.
- Длительное кровотечение.
- Инфекция.
В зависимости от клинического состояния пациента могут возникнуть и другие риски.
Есть ли альтернатива биопсии костного мозга?
Непосредственное исследование костного мозга имеет большое значение для оценки некоторых заболеваний крови, включая рак. Врач получает информацию, которая пригодится для выбора правильного лечения. Никакие другие тесты не могут предоставить такую точную информацию.
Новые инструменты, такие как автоматические сверла, находятся в стадии разработки. Клинические испытания показали, что такой способ сокращает время процедуры биопсии и, по мнению пациентов, менее болезненны.
Преимущества и риски проведения биопсии
- Пункционная биопсия представляет собой надежный метод получения образцов ткани, что позволяет подтвердить доброкачественный или злокачественный характер образования.
- Пункционная биопсия — это малоинвазивная процедура, которая лишена недостатков хирургической биопсии, в том числе необходимости обширных разрезов кожи и применения общего наркоза.
- В целом, процедура не сопровождается сильной болью, а точность ее результатов сравнима с хирургической биопсией.
- Восстановление после пункционной биопсии проходит довольно быстро, и пациенты могут вскоре вернуться к привычной жизни.
Вверх
2.Показания и задачи проведения биопсии мозга
Суть стереотаксической биопсии состоит в предельно точном пунктировании необходимого сегмента мозга
под контролем компьютерного или магнито-резонансного томографа.
Помимо взятия гистологических образцов, о которых шла речь выше, стереотаксические процедуры также дают возможность решения следующих задач:
- определение точного расположения и строения новообразования;
- дренирование кист мозга и абсцессов;
- дренирование мозговых желудочков на фоне гидроцефалии и после геморрагического инсульта;
- внедрение резервуара Омайя для проведения химиотерапии;
- определение степени инфекционного поражения мозгового вещества.
Посетите нашу страницу Нейрохирургия