Эпендимома – опухоль головного мозга, которая развивается при мутации клеток выстилающих поверхность мозговых желудочков. Относится к первичным образованиям центральной нервной системы, может иметь доброкачественное или злокачественное течение. Чаще всего локализуется в задней черепной ямке или области боковых желудочков, имеет медленный рост, но способна проникать в соседние мозговые структуры. Опасна эпендимома головного мозга тем, что длительное время может оставаться незамеченной, а первые признаки болезни проявляются, когда опухоль достигла больших размеров или дала метастазы. Основным в лечении опухоли считается комплексный подход, который состоит из резекции образования с последующей химиотерапией и лучевой терапией. Почему развивается патология, каковы ее симптомы и какое лечение дает положительные прогнозы?
Причины эпендимомы головного мозга
Что служит предпосылкой для развития опухоли неизвестно, но все же выделяют несколько факторов, которые способны повлиять на развитие патологии:
- наследственность;
- длительный прием сильнодействующих препаратов;
- ионизирующая радиация;
- травмы черепа или органов ЦНС;
- онкогенные вирусные заболевания (вирус папилломы человека, герпеса);
- плохая экологическая обстановка;
- курение и злоупотребление алкоголем.
Изначально предполагалось, что спусковым механизмом для рака выступает вирус SV40, который был обнаружен в клетках эпендимом. Однако последующие исследования не подтвердили данную теорию, поэтому этимология болезни до сих пор неизвестна. Как показывает практика, эпендимома головного мозга чаще проявляется у детей и подростков, реже у взрослых.
Контрастное усиление
Рис.583-585
Гетерогенное накопление контрастного препарата в строме опухоли, а так же, может наблюдаться адсорбция контраста по стенкам опухолевой кисты, отражая наличие в ней клеточных элементов опухоли (рис.583-588).
Рис.586-588
Симптомы
В отличие от других видов опухоли мозга, эпендимома встречается редко. Раковые клетки могут иметь различный уровень злокачественности. Некоторые опухоли растут медленно, а другие быстро, сдавливают окружающие сосуды и ткани, чем вызывают характерную симптоматику.
Клинические признаки эпендимомы напрямую зависят от расположения и размера образования. Как и при других видах рака, на ранних стадиях он не вызывает выраженных признаков и только по мере роста опухоли симптомы становятся более заметными, а в некоторых случаях и тяжелыми.
Основными признаками заболевания считается нарушение зрения и слуха, судороги, трудности с глотанием и нарушением речи, которые проявляются в результате повышенного внутричерепного давления. К другим характерным симптомам относят:
- головная боль распирающего или ноющего характера;
- головокружение;
- нарушение координации движений;
- шаткая походка;
- тремор конечностей;
- хроническая усталость;
- резкое снижение массы тела;
- тошнота, позывы к рвоте;
- снижение памяти;
- резкая смена настроения;
- «мушки» или «туман» перед глазами;
- судороги, онемение конечностей;
- затруднение глотания.
Симптомы зависят от того где находится образование. Если опухоль располагается в области мозжечка, нарушиться равновесие и походка. Ее расположение в большом мозге, вызывает судорожные припадки. Наличие образования в спинном мозге – онемение лица, нарушения в работе пищеварительной системе. Распознать точную локализацию рака можно только при помощи комплексной диагностики, которую назначает врач при подозрении на онкологический процесс.
Признаки заболевания
При расширении новообразования проявляются следующие симптомы:
- прогрессирующая болезненность в голове;
- ощущение давления на глаза;
- тошнота и рвотные позывы, не зависящие от приема пищи;
- раздражительность, поведенческие изменения;
- потеря контроля координации, шаткость походки;
- нарушения мелкой моторики (больной теряет способность к аккуратному и быстрому письму);
- снижение уровня запоминаемости;
- нарушение слухового (тугоухость) и зрительного восприятия (двоение в глазах).
При последующем росте эпендимомы могут перекрыться ликворные каналы, развивается гидроцефалия, внутреннее давление нарастает, описанная симптоматика получает тенденцию к усугублению. Болевой синдром наращивает интенсивность, не снимается даже сильными анальгетиками, рвота не прекращается, не приносит облегчения. В детской клинической картине часто встречаются систематические судороги.
Разновидности эпендимомы
В онкологии эпендимомы разделяют на 4 основных стадии, которые отличаются уровнем доброкачественности и особенностями развития:
- Миксопапиллярная (папиллярная) – доброкачественная опухоль, которая локализуется в области конуса спинного мозга, отличается медленным ростом. При своевременном лечении имеет хорошие прогнозы. Относится к первой стадии злокачественности, поскольку присутствует риск ее перерождения.
- Субэпендимома – развивается из субэпендимальной глии. Внешне имеет форму узла, располагается в желудочковой системе мозга. Как и в первом случае имеет медленное развитие и хороший прогноз.
- Классическая эпендимома – наиболее распространенный тип опухоли, которая локализуется в желудочках головного мозга. Часто дает рецидивы, способна перерождаться в злокачественный рак. Обладает 2 степенью злокачественности.
- Анапластическая эпендимома – тяжелая форма рака с неблагоприятным прогнозом. Отличается стремительным ростом и метастазами. Относится к онкологии 3 степени.
Последние 2 стадии болезни относят к наиболее опасным, поскольку даже при проведении операции и прохождении терапии способны к рецидивам и метастазам. По локализации опухолевидного процесса, его разделяют на:
- супратенториальный – расположение опухоли диагностируют над мозжечковым наметом. Такие эпендимомы образуются вне желудочков полушарий головного мозга, имеют узловую форму, бугристую или гладкую поверхность, могут заполнять все полости желудочков.
- инфратенториальные – находятся в задней черепной ямке, часто поражают ствол мозга и четвертый желудочек.
Раковые новообразования в структурах головного мозга независимо от расположения следует вовремя диагностировать, это увеличивает шансы на положительный прогноз от лечения.
Эпендимомы в сравнении с другими раковыми новообразованиями растут медленно, но при этом они способны смещать ткани головного или спинного мозга, но не прорастать в них. Подобные раковые клетки редко метастазируют за пределы ЦНС. В случае злокачественности 3 степени и проведенной операции, новый очаг образования появляется на местном уровне (вблизи с первоначальным процессом).
Оглавление
- Что такое эпендимомы?
- Где вырастают эпендимомы и как они расходятся по центральной нервной системе?
- Как часто у детей встречаются эпендимомы?
- Какие бывают гистологические типы эпендимом?
- Почему дети заболевают эпендимомой?
- Какие бывают симптомы болезни?
- Как диагностируется эпендимома?
- Как составляют план лечения?
- Как лечат эпендимому?
- По каким протоколам и регистрам лечат детей?
- Какие шансы вылечиться от эпендимомы?
- Дополнительная информация
Диагностика
Чтобы диагностировать эпендимому головного мозга, нужна консультация врача невролога. Специалист подробно изучит анамнез, назначит ряд анализов и исследований:
- МРТ – информативный метод обследования, позволяющий с точностью определить размер и локализацию опухоли, ее структуру, форму.
- КТ – определяет очаг болезни, выявляет, нет ли метастазов в другие органы и системы.
- Электроэнцефалография – исследует работу сосудов головного мозга.
- Офтальмоскопия — процедура состоит из обследования глазного дна, оценки зрительного нерва и сетчатки глаза.
- Ангиография – проводится при помощи контраста для оценки состояния сосудов мозга.
- Биопсия – процедура позволяющая определить при роду опухоли. В процессе проводится забор тканей опухоли, после чего проводится их лабораторное исследование.
Результаты обследования позволяют врачу получить полную картину болезни. При необходимости врач назначает консультацию у врачей других направлений медицины: офтальмолог, отоларинголог, психолог. Комплексная диагностика является основанием для постановления заключительного диагноза и определения дальнейшей тактики лечения.
Диагноз
Эпендимомы диагностируются с помощью тестов визуализации, таких как компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Если ребенок поступает в отделение неотложной помощи, ему сначала сделают компьютерную томографию. КТ использует рентгеновские лучи, чтобы сделать серию снимков мозга под разными углами. До того, как будет проведена компьютерная томография, ребенку может быть введено внутривенно контрастное вещество или анестезия. КТ проводится очень быстро, но маленьким детям может потребоваться наркоз, чтобы они неподвижно лежали во время исследования. Если компьютерная томография показывает возможную опухоль, ребенку назначается МРТ для подтверждения диагноза. Оно дает более четкие снимки для диагностики эпендимомы. МРТ-сканирование использует магниты, чтобы сделать детальные снимки мозга с разных точек зрения. Химическое вещество под названием гадолиний вводится в вену до проведения МРТ, чтобы помочь определенным частям мозга контрастироваться.
Обратите внимание
МРТ занимает несколько часов, и ребенок должен лежать на месте все время. Поэтому применяются лекарства, чтобы дети спали в период исследования.
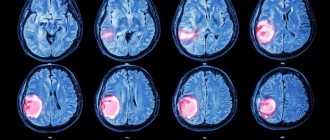
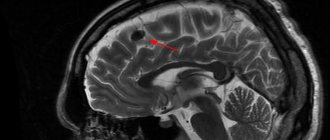
На МРТ эпендимома видна за счет контрастирования. Опухоль обычно расположена вдоль желудочков и может проходить через отверстия между желудочками. Могут также выявляться признаки обструктивной гидроцефалии на МРТ из-за блокирования потока ликвора за счет опухоли.
В то время как большинство эпендимом локализовано, иногда опухоли могут распространяться на другие части мозга или позвоночника. У детей с эпендимомами обычно проводится МРТ позвоночника, чтобы убедиться, что вдоль позвоночника нет опухоли. Детям, как правило, также требуется люмбальная пункция для поиска опухолевых клеток в спинномозговой жидкости. Люмбальная пункция — это маленькая игла, вставляющаяся в нижнюю часть спины, чтобы получить образец спинномозговой жидкости. Специально обученный врач, патолог, будет смотреть на клетки из ликвора под микроскопом, чтобы увидеть, распространилась ли опухоль.
Хотя эпендимомы обычно выявляются на МРТ, диагноз не может быть официально поставлен, пока не будет выполнена биопсия или хирургическое удаление опухоли. Биопсия — это когда хирург берет небольшой кусочек ткани из опухоли. Патолог рассмотрит опухолевые клетки под микроскопом, чтобы определить тип опухоли.
Лечение эпендимомы головного мозга
Современная онкология и нейрохирургия располагает новейшим оборудованием для диагностики и лечения опухолей головного мозга. Научно-исследовательский институт нейрохирургии им. Бурденко один из немногих, где проводят сложные операции по удалению эпендимомы. В клинике работают команда врачей высокого уровня, которые за несколько лет провели множество сложных операций по удалению опухолей в структурах головного мозга. Онкоцентр обоснащен современным оборудованием для диагностики и лечения. Комплексный подход, доступная цена, позволяет считать клинику имени Бурденко одной из лучших в Москве.
Чтобы получить полную консультацию и детальную информацию о лечении в клинике Бурденко, можно зайти на сайт неврологического центра, где предоставляется вся необходимая информация для пациентов. Стоимость лечения в онкоцентре рассчитывается индивидуально для каждого больного. Если человек не имеет возможности оплатить лечение, в клинике действует квота для бесплатного лечения.
Учитывая, что эпендимома головного мозга имеет высокий степень злокачественности, терапия чаще всего комплексная, состоит из проведения операции, лучевой терапии. Химиотерапевтическое лечение проводиться только в случае невозможности провести операцию. Такое лечение эпендимома не дает хорошие прогнозы, позволяет только продлить жизнь больному на несколько месяцев.
Оптимальным методом для лечения подобной опухоли считает я проведение операции. Выполняется с применением микроскопической техники, которая позволяет провести вмешательство в структуры головного мозга с минимальным риском для здоровья и высочайшей точностью. В процессе операции часто присутствует необходимость в трепанации черепа. Это позволяет получить доступ к опухоли, провести ее полное или частичное иссечение. Удаление эпендимомы головного мозга не дает 100% гарантии для полного уничтожения раковых клеток, поэтому часто операцию совмещают с лучевой терапией. Процедура оказывает губительное влияние на раковые клетки, которые не удалось устранить хирургическим путем.
Чтобы разрушить опухолевидные клетки часто используется стереотаксическая радиохирургия, которая состоит из воздействия радиоактивных лучей на ткань опухоли. Благодаря данной методике можно остановить опухолевую прогрессию, уничтожить раковые ткани, при этом, не затрагивая здоровые оболочки мозга.
Лечение эпендимомы в клинике занимает длительное время, поскольку пациент даже после проведения операции должен находиться под врачебным наблюдением. После терапии, больному требуется реабилитация, которая включает диетотерапию, консультацию логопеда, психолога, лечебные упражнения. Период восстановления может занять несколько месяцев.
Учитывая сложность операции и вмешательство в структуры головного мозга и ЦНС, всегда есть риски послеоперационных осложнений. Они могут проявляться в виде неврологических нарушений — судорог, снижения памяти, зрения и слуха. Порой больные заново учатся говорить, читать и писать. Им требуется постоянный уход, прохождение обследований. Врачебный контроль после операции позволяет следить за динамикой болезни, появлением или отсутствием рецидивов. В случае осложнений, больному назначается специальная восстановительная терапия, позволяющая устранить симптомы, улучшить качество жизни больного.
Любое новообразование в головном мозге независимо от того злокачественное оно или доброкачественное, требует незамедлительного лечения, поскольку даже небольшая опухоль способна оказывать негативное влияние на работу организма и самочувствие человека.
По каким протоколам и регистрам лечат детей?
В Германии почти всех детей и подростков эпендимомой или с рецидивом этих видов опухолей лечат по стандартизированным протоколам, которые называются исследования оптимизации терапии, и по лечебным регистрам.
Немецкие протоколы, или исследования оптимизации терапии, — это клинические исследования, они строго контролируются. Их цель – лечить заболевших детей по самым современным разработкам. Одновременно эти исследования дают возможность улучшать подходы к лечению и за счёт этого добиваться прогресса в лечении.
Дети, которые не лечатся по исследовательскому протоколу (например, если на момент болезни старый протокол закрылся, а новый пока не открылся; или если форма болезни ребёнка не подходит под те критерии, которые описаны для приёма в действующий протокол), проходят через лечебные регистры. Лечебные регистры создаются и работают для того, чтобы консультировать всех больных с современных научных позиций. Чтобы обеспечить высокое качество лечения исследовательская группа конкретного протокола, как правило, разрабатывает подробные терапевтические рекомендации. И когда к ним обращаются лечащие врачи, они их консультируют при выборе оптимальной терапии для каждого конкретного ребёнка.
В Германии в конце 2011 года закончил работу многолетний протокол HIT 2000 (исследование оптимизации терапии для детей и подростков с эпендимомой). В этом протколе раотали многочисленные детские клиники по всей Германии и Австрии. Сейчас в стадии разработки находится преемник этого протокола, европейский протокол SIOP Ependymoma II. Новый протокол должен начать работу в 2015 году. Тогда заболевших детей из Германии будут брать на лечение в этот протокол.
Сейчас в Германии работают по следующим протоколам и регистрам:
- Временный регистр HIT 2000 (сокращённое название I-HIT-MED): детей с эпендимомой, которых сейчас или в будущем не могут пролечивать по протоколу клинического исследования, или они сами отказываются лечиться по требованиям клинического исследования, регистрируют в терапевтический регистр (временный регистр HIT 2000 / регистр I-HIT-MED). Эти дети получают индивидуальный план лечения, то есть в зависимости от конкретной формы болезни. Поэтому специалисты составили терапевтические рекомендации, за основу был взят протокол HIT 2000. Этими терапевтическими рекомендациями могут пользоваться все врачи в Германии. Регистром руководит исследовательский офис HIT-MED, который находится в детской клинике при университетской клинике г. Гамбург (руководитель исследовательскорй группы проф., д-ор мед.н. Штефан Рутковски).
- Протокол HIT-REZ 2005: другим исследованием оптимизации терапии является протокол HIT-REZ 2005 (это часть исследования E-HIT-REZ 2005), по которому лечат детей с рецидивом эпендимомы. Центральный исследовательский офис находится в Центре детской и подростковой медицины при университетской клинике г. Эссен (рукводитель – проф. д-ор мед.н. Гудрун Фляйшхак). Обращаем внимание: этот протокол больше не берёт новых пациентов с 01.01.2013 г. Новых пациентов с рецидивом лечат по терапевтическим рекомендациям, которые разработал центральный исследовательский офис. Эти рекомендации составлены на основе протокола E-HIT-REZ 2005. В ближайшее время для этих детей должен открыться терапевтический регистр.
Прогноз после операции
Жизнь после лечения эпендимомы во многом зависит от стадии болезни. Если заболевание вовремя диагностировать, провести соответствующее лечение, выживаемость больше 5-ти лет составляет 70%. Менее благоприятный прогноз присутствует при анапластической опухоли, которая способна быстро расти, давать метастазы. В данном случае шансы на жизнь не большие, а проведенное лечение продлит жизнь на 1 – 2 года. Если операция невозможна, поддерживающая терапия сможет увеличить продолжительность жизни всего на несколько месяцев.
Если в процессе операции не удалось полностью удалить опухоль, всегда есть риск ее повторного рецидива. В таких случаях прогноз ухудшается, а риск ее метастазов в другие органы и системы существенно увеличивается. К большому сожалению, нет профилактических мер, которые смогут защитить от рака мозга. Однако если соблюдать некоторые правила, можно уменьшить формирование опухоли:
- правильное и здоровое питание;
- отказ от вредных привычек;
- исключить воздействие радиации на организм;
- регулярно проходить медицинские осмотры;
- следить за состоянием иммунной системы.
Соблюдая элементарные правила можно существенно снизить риск любого онкологического заболевания. Эпендимома – разновидность рака головного мозга, которое требует своевременной диагностики и качественного лечения. Обращаясь с данной патологией на ранних стадиях болезни, шанс на положительный прогноз достаточно не плохой, а сам больной имеет возможность вернуться к полноценной жизни.
Список литературы:
- Timmermann B: Die Protonentherapie. Chancen zur besseren Verträglichkeit der Tumorbestrahlung bei Kindern. Wir 2010, 1: 33 [URI: https://www.kinderkrebsstiftung.de/ servicenavigation/ presse/ zeitschriften/ wir/ wir-einzelansicht/ article/ zeitschrift-wir-12010.html] TIM2010
- Kaatsch P, Spix C: Registry — Annual Report 2008 (Jahresbericht 2008 des Deutschen Kinderkrebsregisters). Technischer Bericht, Universität Mainz 2008 [URI: https://www.kinderkrebsregister.de/ extern/ veroeffentlichungen/ jahresberichte/ jb2008/ index.html] KAA2008a
- Louis DN, Ohgaki H, Wiestler OD, Cavenee WK, Burger PC, Jouvet A, Scheithauer BW, Kleihues P: The 2007 WHO classification of tumours of the central nervous system. Acta neuropathologica 2007, 114: 97 [PMID: 17618441] LOU2007
- Kühl J, Korinthenberg R: ZNS-Tumoren. In: Gadner H, Gaedicke G, Niemeyer CH, Ritter J (Hrsg.): Pädiatrische Hämatologie und Onkologie. Springer-Verlag 2006, 777 [ISBN: 3540037020] KUE2006
- Timmermann B, Kortmann RD, Kühl J, Rutkowski S, Dieckmann K, Meisner C, Bamberg M: Role of radiotherapy in anaplastic ependymoma in children under age of 3 years: results of the prospective German brain tumor trials HIT-SKK 87 and 92. Radiotherapy and oncology 2005, 77: 278 [PMID: 16300848] TIM2005
- Gutjahr P: Tumoren des Zentralnervensystems, in: Gutjahr P (Hrsg.): Krebs bei Kindern und Jugendlichen. Deutscher Ärzte-Verlag Köln 5. Aufl. 2004, 373 [ISBN: 3769104285] GUT2004a
- Timmermann B: Therapie von Ependymomen im Kindesalter — Eine aktuelle Übersicht. WIR Informationsschrift der Aktion für krebskranke Kinder e.V. (Bonn) 2002, 4: 21 [URI: https://www.kinderkrebsstiftung.de/ fileadmin/ KKS/ files/ zeitschriftWIR/ 2002_4/ behandlungsnetzwerk08.pdf] TIM2002a
- Kaatsch P, Rickert C, Kühl J, Schuz J, Michaelis J: Population-based epidemiologic data on brain tumors in German children. Cancer 2001, 92: 3155 [PMID: 11753995] KAA2001
- Timmermann B, Kortmann R, Kühl J, Meisner C, Bamberg M: Combined postoperative irradiation and chemotherapy for anaplastic ependymomas in childhood: results of the German prospective trials HIT 88/89 and HIT 91. Int J Radiat Oncol Biol Phys 2000, 46: 287 [PMID: 10661334] TIM2000
Эпендимомы (краткая информация в формате PDF) (350KB)
Прогноз
После лечения опухоли за пациентом будут внимательно следить, чтобы отслеживать рецидив рака, помочь устранить продолжающиеся побочные эффекты и помочь в реабилитации. Дети, у которых была эпендимома, будут тщательно контролироваться с помощью МРТ в течение многих лет, чтобы оценить ремиссию опухоли. Обычно это делается каждые 3 месяца в течение первых 1–2 лет после лечения, а затем каждые 6 месяцев в течение следующих 3 лет.
Парецкая Алена, педиатр, медицинский обозреватель
1,399 total views, 1 views today
(49 голос., средний: 4,41 из 5)
Фолликулярный рак щитовидной железы
Опухоли надпочечников: симптомы, диагностика, лечение (удаление)
Похожие записи
Осложнения
У ребенка возможен рецидив эпендимомы, тогда лучшим подходом является хирургическое удаление рецидивирующей опухоли, если это возможно. Часто также предлагается дополнительное облучение. Наиболее распространенным местом рецидива эпендимомы является место первичной опухоли. Рецидивирующее заболевание часто излечимо. Иногда облучение при рецидивирующей эпендимоме должно включать весь мозг и позвоночник, но не всегда. Даже когда рецидивирующую эпендимому невозможно вылечить, комбинация хирургического вмешательства, химиотерапия или лучевая терапия могут помочь ребенку уменьшить симптомы и улучшить качество жизни.