Опухоль головного мозга – широкое понятие, которое подразумевает ряд заболеваний, общей чертой которых является появление новообразований, локализованных в области черепа. Эти новообразования могут развиваться непосредственно в тканях мозга, в его оболочках, а также в черепных костях и сосудах.
Опухоли могут быть первичными и вторичными. В первом случае новообразование формируется в полости черепа. Во втором – в полости черепа появляются уже метастазы, а первичный раковый очаг находится в другом месте.
Также опухоли делятся на доброкачественные и злокачественные, одиночные и множественные. Одиночные подразумевают наличие всего одного новообразования, множественные – от двух.
Характерная симптоматика
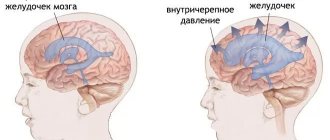
Опухоль растет внутри черепа и начинает сдавливать мозг. В итоге страдают не только те отделы, которые находятся в непосредственной близости к очагу, но и те, что расположены на удалении. Чем больше опухоль, тем выше внутричерепное давление, и тем выше вероятность отека мозга. Все это приводит к ряду симптомов:
- головная боль;
- тошнота и рвота;
- ухудшение зрения;
- снижение функций нервной системы, что постепенно приводит к потере координации движения, глухоте, ухудшению работы вкусовых и обонятельных рецепторов;
- онемение лица;
- парез мускулатуры лица;
- проблемы с глотанием;
- неправильное движение глазных яблок;
- параличи;
- проблемы с речью;
- расстройства психики и интеллекта;
- галлюцинации зрительные и слуховые;
- эпилепсия;
- судороги;
- гормональные нарушения.
Как реагируют больные
Люди по-разному реагируют на эмоционально тяжелые новости и события. Однако 60-х годах прошлого столетия психиатр Кюблер-Росс нашла общие закономерности психологического реагирования, которые возникают у большинства людей и в 1969 году предложила свою теорию. Изначально модель горя Кюблер-Росса применяли для описания эмоционального состояния умирающих людей и тех, кто потерял близкого, но она получила применение и в других сферах, в том числе онкологии и даже в психологии карьерного роста. Пять стадий горя распространяются не только на больного, но и на его близких:
- Отрицание — первая реакция человека на услышанный диагноз. Это — механизм защиты, который включает психика в ответ на тяжелую новость. Человек как бы даже и не верит, что у него может быть рак, ему кажется, что в лаборатории что-то перепутали, врач ошибся с диагнозом или взял историю болезни другого человека.
- Гнев. Когда больной возвращается в «реальную» жизнь, он реагирует на новость гневом. Чаще всего задается вопросом: «Почему именно я?». Верующие люди, как правило, обвиняют в болезни бога, злятся за то, что тот его не защитил. В своей болезни человек винит окружающих и сетует о жизненной несправедливости. На этой стадии важно высвобождать и прорабатывать гнев. Чем быстрее человек выпустит гнев, тем скорее он уйдет.
- Сделка. Больной как бы ведет внутренние переговоры с болезнью: «Если я вылечусь, то буду заниматься благотворительностью», «Если наступит ремиссия, больше никогда не буду курить». Верующие люди пытаются заключить сделку с богом, например, «Если мой муж вылечится, я стану лучшей женой, буду делать для него все». Этими торгами больной или близкий человек пытается себя обнадежить, это дает ему кратковременное ощущение беспечности.
- Депрессия. Наступает, когда больной начинает в полной мере осознавать у себя наличие онкологии. Как правило, у людей возникает ощущение внутренней пустоты, вина за события в прошлом и чувство безнадежности. У некоторых возникает апатия — пропадает желание что-либо делать, ведь многие считают, что любая деятельность уже бессмысленна. На этом этапе человек готовиться к потере в будущем.
- Принятие. Больной смиряется с положением дел и принимает ситуацию такой, как есть, без попытки торговаться, обвинять и злиться. Он соглашается с реальностью. В основном человек проводит время в одиночестве, много размышляет о ценности жизни и спокойной воспринимает исход болезни, даже если он и летальный.
«Сталкиваясь с онкологическим диагнозом, большинство людей первоначально реагируют шоком и неверием, затем — тревогой, гневом и депрессией. Острая реакция на стресс обычно ослабевает через несколько недель, когда они постепенно примиряются с заболеванием, — делится опытом Никита Прилепский. — Таким пациентам может помочь доброжелательное обсуждение создавшегося положения вместе с врачом и эмоциональная поддержка членов семьи и близких друзей. В зависимости от этапа могут возникать даже и суицидальные мысли, потому крайне сложно бывает спрогнозировать четкое поведение каждого из пациентов».
«Реакция на заболевание зависит от стереотипов об онкологии, прошлого опыта взаимодействия с медицинскими учреждениями и врачами, а также от того, была ли в семейном анамнезе онкология, — говорит руководитель онкологического отделения GMS Дмитрий Олькин. — Реакция может варьироваться в зависимости от этапа принятия диагноза и прогнозов: шок, отрицание, агрессия, депрессия, принятие. Многое зависит от типа личности: у одного больного преобладает тревога и подозрительность, у другого — агрессия, отрицание и негативизм».
Признаки горя обычно включают плач и слезливость, головные боли, нарушения сна, чувство бессмысленности бытия, отстраненность, эксцентричное поведение, тревогу, беспокойство и недомогание. В это время больной ставит под сомнение все свои мировоззренческие убеждения, в том числе религиозные, если он верующий.
Лечение опухолей головного мозга
Существует три основных подхода к лечению заболевания:
- операция;
- химиотерапия;
- лучевая терапия или радиохирургия.
Оперативное вмешательство используется в основном в тех случаях, когда опухоль отграничена от других тканей, и при проведении операции риск их повреждения минимален.
Новообразование может быть удалено полностью или частично. Также может быть проведена паллиативная операция, которая облегчит состояние больного.
Оперативное вмешательство противопоказано в тех случаях, когда:
- опухоль проросла в окружающие ткани;
- метастазы присутствуют в большом количестве;
- ярко выражена декомпенсация со стороны разных систем и органов;
- пациент сильно истощен.
Химиотерапия направлена на уничтожение раковых клеток. Метод может использоваться как самостоятельный, а также в совокупности с хирургическим вмешательством. Специальные препараты (цитостатики) вводятся внутримышечно, внутриартериально, внутривенно, внутритканево (непосредственно в полость, откуда была удалена опухоль), интратекально.
Лучевая терапия – это воздействие на раковые клетки радиоактивными веществами. Лечение подходит для разных видов опухолей, как злокачественных, так и доброкачественных, и в тех случаях, когда операция невозможна. Данная методика может использоваться и после хирургического вмешательства, когда новообразования проросли в близлежащие ткани.
Есть также методики радиохирургии, которые также относятся к лучевой терапии. Это гамма-нож и кибер-нож. В обоих случаях проводится радиоактивное облучение, которое воздействует на раковые клетки и не влияет на здоровую ткань.
Важно запомнить
- Онкобольные часто испытывают депрессию, тревогу, нарушение сна и раздражительность. На стадии ремиссии у них может наблюдаться посттравматическое стрессовое расстройство, склонность к употреблению психоактивных веществ и суицидальное поведение
- Большинство реагируют на диагноз «рак» по модели Кюблер-Росса: отрицают болезнь, злятся, торгуются, испытывают депрессию и в итоге смиряются со своим состоянием
- Депрессия может снизить вероятность позитивного исхода при лечении. В то же время исследования указывают, что у пациентов без депрессии выше шанс выздоровления
- Нередко больные впадают в депрессию и тревогу из-за неправильного информирования о своей болезни и отсутствия психологической помощи. Задача психиатра и медицинского психолога — уравновесить эмоциональный фон и скорректировать ментальный статус с помощью медикаментов, психотерапии и психологических тренингов.
Восстановление после удаления опухоли головного мозга
Операция по удалению опухоли головного мозга – очень серьезное вмешательство. Даже если она проведена профессионально и без последствий после нее очень важно провести правильное восстановление, чтобы полностью выздороветь без риска рецидива.
После хирургического вмешательства есть ряд запретов:
- нельзя употреблять алкоголь;
- нельзя летать на самолете хотя бы 3 месяца;
- нельзя ходить в баню;
- в течение года не стоит заниматься активными видами спорта, стоит заменить их на регулярные прогулки;
- противопоказано нахождение на солнце и загар.
Очень важно начать нейрореабилитацию как можно раньше, чтобы восстановиться как можно быстрее и избежать инвалидности.
Восстановление касается, прежде всего, утраченных ранее функций пациента и возвращение его к нормальной жизни. Не всегда возможно вернуть полностью доболезненное состояние, в этом случае нужно постараться адаптировать больного к текущей ситуации, научить его самостоятельно себя обслуживать.
Реабилитацией занимаются хирурги, химиотерапевты, психологи, радиологи, физиотерапевты, врачи и инструкторы по ЛФК, а также младший медицинский персонал. Только комплексный подход всех групп специалистов позволяет обеспечить качественный реабилитационный процесс.
Пациенту помогают:
- адаптироваться к последствиям операции и новому образу жизни;
- восстановить потерянные функции;
- научиться навыкам самообслуживания.
Программа индивидуально разрабатывается для каждого пациента. Для него ставятся краткосрочные и отдаленные цели. Когда достигаются краткосрочные цели, ставятся новые. И так постепенно, шаг за шагом достигается основная цель. Процесс делится на такие маленькие этапы для того, чтобы врачи смогли оценить динамику, а пациент ощутил радость достижений и получил мотивацию для дальнейших действий.
Пока больной проходит процесс нейрореабилитации, помощь нужна и его родственникам, так как тяжелое состояние пациента часто приводит к состоянию подавленности всей его семьи. Чтобы у членов семьи были силы для поддержки своего родственника, им тоже нужна помощь.
Какие причины возникновения?
Однозначного ответа на этот вопрос у специалистов нет. В группу риска формирования доброкачественных и злокачественных опухолей чаще всего входят люди в возрасте от 40 до 70 лет. Есть несколько провоцирующих факторов:
- черепно-мозговые травмы в анамнезе;
- влияние половых гормонов, в связи с чем у женщин проблема встречается в 3 раза чаще, чем у мужчин;
- генетическая предрасположенность;
- неблагоприятные экологические условия;
- непосредственные контакты с источником радиации.
Реабилитационные программы и сроки восстановления
Чтобы говорить о сроках, нужно иметь представление о сложности первоначального состояния, оперативном вмешательстве и его результатах. Если процесс запущен вовремя и идет успешно, обычно он занимает около 3-6 месяцев.
Среди самых популярных методик:
- физиотерапия. Она направлена на симптоматическое лечение, помогает снять отеки и болевые ощущения;
- массаж. Назначается при парезе конечностей. Улучшает кровоснабжение, обеспечивает отток крови и лимфы, повышается нейромышечная проводимость и чувствительность;
- ЛФК. Восстанавливает потерянные функции, формирует рефлекторные связи, устраняет вестибулярные нарушения.
Все меры реабилитации проводятся специалистами. Но очень важна мотивация самого пациента, его желание работать и получать результат.
Диагностика
Первичное обследование предполагает устную беседу и физикальный осмотр. Врач оценивает общее состояние пациента, выясняет характер клинических проявлений, их длительность и интенсивность, оценивается координация, рефлексы, психоэмоциональное состояние и так далее. Далее больному предстоит пройти тщательную диагностику, которая может включать такие виды исследований:
- общие анализы крови и мочи;
- биохимический анализ крови;
- УЗИ (эхоэнцефалография);
- ангиография – рентгеноконтрастное изучение состояния кровеносных сосудов головы;
- обследование работы глаз и уровень зрения;
- компьютерная или магнитно-резонансная томография – получение послойных снимков высокой точности, что позволяет выявить все нюансы болезни и определить методику удаления опухоли;
- магнитно-резонансная спектроскопия – изучение функционирования патогенных тканей на биохимическом уровне;
- позитронная эмиссионная томография (ПЭТ) головы показывает особенности обменных процессов в болезненном очаге, что дает возможность говорить о темпах развития заболевания;
- биопсия – забор тканей для гистологического обследования, в данном случае материал получают после удаления опухоли.
Также большое диагностическое значение имеет изучение церебральной жидкости, в которой находятся патологические клетки. Метод стереотаксической биопсии является наиболее информативным в плане определения вида канцерогенеза и его особенностей.
Запись на прием
Онко расположен в Москве, в Центральном административном округе (ЦАО), рядом сразу с несколькими станциями метро: «Новослободская», «Тверская», «Чеховская», «Белорусская» и «Маяковская». Вы можете обратиться к нам в любое время, ведь мы работаем без выходных и даже в праздники. Чтобы записаться к врачу, выберите один из возможных способов:
- звонок по телефону +7 (495) 775-73-60;
- через онлайн-форму на сайте;
- заказ обратного звонка.
Три с половиной тысячи лет до открытия глиомы
Смотреть
Сейчас глупо гадать, какой из подходов сорвет «джек-пот». Нужно развивать все направления. Очень помогает в исследованиях создание биобанков глиом, а также создание банков клеточных культур глиом. Важны также биоинформатические подходы, которые могут найти закономерности путем анализа больших массивов информации об опухолях. Технологии развиваются быстро, надо только не прекращать массированной атаки на монстра в мозге со всех сторон.
Он не бессмертен.
Галина Павлова, доктор биологических наук, профессор РАН, заведующая лабораторией нейрогенетики и генетики развития Института биологии гена РАН