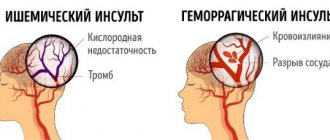
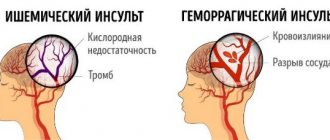
Инсульт – резкий сбой в системе кровообращения головного мозга, который приводит к поражению его различных участков, которые теряют функциональные способности.
Вместе с кровью в мозг прекращается поступление кислорода. Это приводит к нарушению питания клеток.
Короткий ответ на вопрос, сколько живут после инсульта, зависит от типа мозгового удара, а также того, насколько серьезные последствия, — при ишемическом смертность в первые 72 часа – не более 15%; при геморрагическом – не более 35%; самое опасное — субарахноидальное кровоизлияние – выживаемость в первые 72 часа около 50%. Подробности — ниже.
Как продлить и улучшить жизнь после ишемического инсульта
Период после приступа ишемии делят на пять периодов:
- Критический этап – первые 72 часа.
- Острый период – 25-30 дней.
- Первый этап восстановления – от 3 – 6 месяцев.
- Второй период восстановления – 12 – 24 месяца.
- Остаточные процессы – От 24 месяцев и более.
Длительность жизни после ишемического инсульта зависит от многочисленных факторов — от размеров поражения головного мозга до лечебных мероприятий. Оказание первой медицинской помощи также влияет на результат восстановления, здесь действует простое правило: чем раньше – тем лучше.
В первый год после ишемического кровоизлияния выживает 65% больных, спустя 5 лет выживает половина, ну а через 10 лет в живых остается лишь четверть.
Продлить жизнь помогут:
- правильный образ жизни;
- диагностика раз в 2 – 3 месяца;
- питание;
- восстановительная гимнастика.
Из рациона питания следует исключить соль, сахар, жирную и мучную пищу, копчености и соусы. В рационе должны преобладать овощи и фрукты, большое количество клетчатки и вегетарианские супы. Питание должно быть дробным, 5 приемов пищи маленькими порциями.
Предотвратить возникновение повторного приступа поможет своевременная диагностика и лечебная физкультура, которая улучшает качество кровотока.
Массаж
После нормализации жизненно важных функций больного можно использовать массаж. Обычно этот период занимает от 5 до 7 суток. После этого пациента рекомендуется переворачивать, аккуратно растирать кожу спины, крестца. Полноценный массаж осуществляют через 1–1,5 месяца.
Неотъемлемая часть реабилитации – массаж
Как и другие виды лечения, массаж должен выполняться дозированно. В день может осуществляться до трех сеансов по 3–5 минут. Специалист проводит процедуру с использованием такой техники:
- поглаживание кожи поперечными или круговыми движениями;
- растирание пальцев;
- постукивания кулаком или ребром ладони по всей массированной поверхности;
- вибрирующие движения, пощипывания;
- в конце процедуры – поглаживание.
Такие действия помогают исключить атрофию мышечной ткани, наладить кровообращение, предотвратить пролежни.
Важно! Выполнять процедуру должен исключительно специалист. Непрофессиональные действия могут только навредить.
Как можно увеличить шансы
Каждый человек индивидуален и его организм справляется с болезнями по-разному. Некоторые перестают ходить и работать, а другие просто становятся менее активными. Восстановиться может каждый, главное выполнять рекомендации врача и слушать свой организм.
Чем раньше начать реабилитацию, тем быстрее восстановится мозг. В начале, поможет гимнастика и массаж. В программу реабилитации входит ЛФК, занятия на роботизированных тренажерах.
Важно!Инсульт влияет и на психику. Зачастую требуется помощь психиатра.
Прогноз
Как уже известно, пятилетний прогноз выживаемости неутешителен. Утрата интеллектуальных и двигательных способностей после второго инсульта может быть пожизненной. Большинство больных после рецидива страдают необратимыми изменениями, патологиями в коре головного мозга.
После поражений у больных, как правило, наступает инвалидизация. Более чем у половины пациентов после перенесенного повторного инсульта наступает коматозное состояние, которое не позволяет врачу дать позитивный прогноз о выходе из него.
Реабилитация больных после повторного ишемического инсульта в клинике неврологии Юсуповской больницы основывается на традиционных, новейших и авторских методиках восстановления пациентов, которые перенесли инсульт.
Благодаря обширной практике и богатым знаниям специалистов клиники в сфере реабилитационной медицины, комплексное восстановление больных проводится на высочайшем уровне, соответствующем мировым стандартам.
Для оптимальной реабилитации пациентам созданы комфортные условия пребывания: уютные палаты, полноценное питание и внимательное отношение персонала.
Позвоните по телефону и врачу-координатор ответит на все ваши вопросы.
Записаться на приём
Факторы, влияющие на продолжительность жизни после инсульта
Последующая жизнь после инсульта будет зависеть от вида болезни, степени поражения и наличия дополнительных фоновых заболеваний. Есть ряд обстоятельств, которые могут как облегчать, так и осложнять течение основной болезни и процесс восстановления клеток мозга. Итак, вот ключевые факторы, оказывающие непосредственное влияние на процесс выздоровления:
- Инсульт правой стороны, последствия, сколько живут после него и как лечат?
- Площадь поражения. Она влияет на дальнейшую жизнь пациента. В случае обширного поражения клетки повреждаются настолько сильно, что уже не восстанавливаются. Из-за этого нарушается функционирование головного мозга, что приводит к сбоям в работе других систем и органов и даже к смерти больного.
- Последствия перенесенного инсульта. Пациенты, страдающие параличом, нарушением речевой функции, чувствительности, психическими расстройствами, вряд ли смогут вести нормальную и полноценную жизнь. Если им и удастся восстановиться, то только частично. Прогнозы неблагоприятны потому, что эти состояния ведут к пролежням, интоксикации, другим осложнениям. Все эти явления значительно сокращают продолжительность жизни.
- Возрастные особенности. В процессе восстановления после инсульта меньше всего шансов у пожилых людей. Дело в том, что их клетки не имеют способности к быстрому обновлению, у них чаще развиваются воспалительные процессы, патологии сосудов, возникают повторные кровоизлияния, инфаркты. Даже если больным удастся пережить сам приступ, в случае нервного перенапряжения, приступа гипертонии есть риск повторного инсульта. Кроме того, у женщин шансов восстановиться намного больше, нежели у мужчин, что связано с их физиологическими особенностями. Поэтому общее состояние пациента зависит также от возраста и пола.
- Продолжительная обездвиженность. Когда пациент после инсульта восстанавливается, он часто лишен возможности двигаться по причине паралича, пареза. Если пренебречь выполнением программы реабилитации, постепенно мышцы утрачивают тонус, ухудшается кровоснабжение внутренних органов. Это приводит к тромбозу, некрозу тканей, интоксикации. Поэтому состояние еще больше ухудшается, развиваются воспаления, инфекционные процессы, сердечно-сосудистые заболевания. Такому больному остается жить намного меньше времени, нежели человеку, который регулярно двигается, делает упражнения и имеет позитивный настрой.
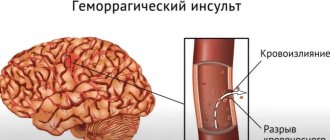
- Локализация болезни. Разумеется, прогноз напрямую зависит от локализации пораженных мест. Ишемия может поражать ткани, которые снабжает кровью сонная артерия, основная и позвоночная, а также их ветви. Помимо этого, ишемический инсульт головного мозга – наиболее опасное состояние, снижающее шансы на выживание. Геморрагический инсульт поражает чаще всего скорлупу (в 55% случаев), таламус, мозжечок, мозговой ствол.
Однозначного ответа на вопрос, связанный с продолжительностью жизни после инсульта, никто дать не может. Это связано с индивидуальными особенностями каждого организма. Однако, по статистике, порядка 35% смертей случается в первый месяц после перенесенного заболевания, а 50% пациентов умирает на протяжении первого года. В любом случае следует придерживаться одной рекомендации: вести здоровый образ жизни. Именно он позволит избежать осложнений, продлить жизнь и сделать ее более полноценной.
Особенности диеты
Для восстановления организма и предотвращения различных негативных последствий больной после перенесения приступа должен правильно питаться. Диета помогает насытить организм полезными витаминами и минералами, а также очистить кровеносные сосуды за счет выведения плохого холестерина.
Правильное питание необходимо для успешной реабилитации
Полезные продукты
Лечебное питание строится на основе продуктов, включающих витамины и другие компоненты для скорейшей реабилитации больного. К ним относят:
- витамины С, В и D – помогают предотвратить повторные случаи инсульта, содержатся в спарже, кешью, грецких орехах, семенах подсолнечника, пророщенной пшенице;
- омега 3 и 6 кислоты – необходимы для нормального функционирования сердца и сосудов. Эти вещества содержатся в морской рыбе, растительных маслах (соевом, оливковом, кокосовом);
- сложные углеводы – понижают холестерин в крови, способствуют регенерации клеток головного мозга. Такие углеводы содержатся в злаках, яблоках, кабачках;
- фолиевая кислота – помогает поддерживать артериальное давление, предотвращает развитие рецидива. Вещество содержится в бобовых;
- железо, магний, калий, кальций – налаживают метаболические процессы в организме, содержатся в кураге, томатах, черносливе, сливах, цитрусах;
- антиоксиданты и бета-каротин – способствуют снижению АД, налаживают обменные процессы. Большое их количество в абрикосах, капусте, свекле, клюкве, моркови, болгарском перце;
- белок – необходим для общего восстановления организма, обеспечения жизненной энергией. Пациентам после инсульта следует употреблять нежирные сорта мяса – кролика, индейку, курицу.
Кроме этого, нужно обязательно включать в меню нежирные молочные и кисломолочные продукты, большое количество овощей, фруктов. Не на последнем месте правильный питьевой режим. Больной должен употреблять не менее 1,5 литра воды, зеленого чая, травяных отваров.
Запрещенные блюда
К списку запрещенных продуктов относят:
- жирные сорта рыбу и мясо;
- сливочное масло, маргарин, цельное молоко, жирную сметану, творог;
- любые виды алкоголя, крепкий чай, кофе;
- шоколад, сдобу, хлебобулочные изделия из сортов белой муки;
- фаст-фуд, мороженое, яичный желток, чипсы, сухарики;
- острые, кислые, соленые, маринованные, копченые блюда.
Выбирая способ приготовления, предпочтение следует отдать варке, тушению, запеканию. Жарка, копчение и соление недопустимы.
Питание после инсульта не должно включать вредной пищи
Важно! Диета помогает не просто восстановиться после инсульта, но и улучшить общее самочувствие человека, предотвратить развитие многих болезней.
Сколько лет живут люди после инсульта?
Статистика дает ответ на вопрос, сколько лет живут люди после инсульта. Как правило, продолжительность жизни составляет около 10 лет, но в тяжелых случаях не исключен летальный исход сразу же после приступа. Наблюдения специалистов показали:
- часть пациентов (30-35%) погибает в первый месяц после приступа;
- после первого года жива лишь половина пострадавших от инсульта.
Вдобавок то, сколько живут после ишемического либо геморрагического инсульта зависит и от количества приступов.
Повторные нарушения кровообращения мозга чрезвычайно опасны. Так, если после первого приступа длительность жизни составляет приблизительно 9 лет, то вторичный удар сводит ее к сроку от 2 до 3 лет. Но какова общая картина и сколько проживет человек после повторного обширного, ишемического или геморрагического инсульта?
В подобных обстоятельствах не первом году после приступа выживает всего 5-15%, а в течение последующих 5 лет – около 42% мужчин и 25% женщин. Причин такой печальной статистики много, но основное – то, что факторы, повлекшие удар, никуда не исчезают. То есть предрасположенность у тромбообразованию, поражению сосудов вследствие атеросклероза, гипертония и проблемы с сердцем все так же остаются в организме.
Факторы, влияющие на продолжительность жизни после инсульта
Длительность жизни после удара напрямую зависит от таких факторов.
- Серьезность приступа и объем поражения мозговых тканей. Порой тяжесть удара бывает чрезмерной, что влечет смерть либо глобальное сокращение продолжительности жизни пострадавшего.
- Последствия сосудистого поражения. Человек с обширным параличом обречен на лежачее положение, что без должного ухода чревато пролежнями и пневмонией.
- Неподвижность после удара провоцирует образование тромбов в нижних конечностях. Подобные тромбы, отрываясь, нередко попадают в легкие и провоцируют тромбоэмболию, которая зачастую ведет к смерти.
- Обеспечение безопасности пострадавшего от инсульта. Необходимо исключить падения, вызванные головокружениями и слабостью в ногах, поскольку любые переломы, особенно шейки бедра, у пожилых пациентов лечатся довольно сложно.
- Возраст. Это не менее важный фактор, поскольку молодые люди выживают чаще.
- Общее состояние здоровья.
Особенности реабилитационного периода
Реабилитация после инсульта
После сосудистого поражения мозга проведение реабилитационных мероприятий является обязательным, независимо от тяжести поражений, спровоцированных инсультом. Весь восстановительный период можно разделить на два этапа: первые дни после приступа в стенах медучреждения и период реабилитации в специальных центрах и на дому.
Восстановительный этап в первый месяц после приступа
Как правило, доктора настаивают, чтобы пострадавший пробыл в специализированном отделении от 2 до 4 недель. В этом месте специалисты разного профиля могут свести к определенной системе весь терапевтический процесс дальнейшее восстановление. Нарушения кровоснабжения мозга влечет формирование очага из омертвевших клеток, а близлежащие клетки, зачастую проявляют довольно слабую активность. Чтобы восстановить их нормальную деятельность требуется своевременная медпомощь.
Некоторое время после инсульта лучше оставаться под присмотром специалистов
Вначале пациентов размещают в правильном и удобном для них положении и лишь затем, приступают к лечебной физкультуре. Благодаря обычной гимнастике и приему лекарств клетки мозга начинают функционировать более активно, что стимулирует восстановление работы поврежденных участков органа. Но позитивных изменений можно достигнуть только при ежедневном наращивании нагрузок. В первые 14 дней пострадавшему назначается лишь легкий массаж с поглаживаниями и растираниями и процедуры с применением электростимуляции мышц. Если больной неплохо перенес этот этап, то приступают к восстановлению речевой функции.
- Продолжительность жизни и последствия после левостороннего ишемического инсульта
Реабилитация после выписки
Иногда все возникшие проблемы удается устранить за 2-4 недели в больнице, но если этого не произошло, то восстановительный этап затягивается. Для пострадавшего важно продолжать систематически наращивать нагрузки в течение последующих двух месяцев.
Программа лечебно-гимнастического комплекса, проводимого на дому, предварительно согласовывается с участковым врачом. Невролог же разрабатывает адаптационную карту, опираясь на которую нужно выполнять все упражнения и процедуры. Нужно отметить, что для пожилых людей (в возрасте от 70 лет) инсульт оказывается чересчур тяжелой травмой, реабилитация после которой практически невозможна.
Лечебная физическая культура
Кроме ухода за человеком и правильного питания, многим пациентам назначают специальные физические упражнения. Физкультура помогает скорее привести в тонус мышцы, вернуть способность к самообслуживанию.
Первые упражнения заключаются в том, чтобы больной научился самостоятельно сидеть, затем опускать ноги с кровати, ходить. Эти простые элементы даются большинству больных с большим трудом. Позже нагрузка постепенно увеличивается. Пациент выполняет упражнения, предназначенные для проработки различных групп мышц. Наклоны, махи руками, повороты головы – все эти элементы помогают вернуть нормальную двигательную активность, предотвратить застойные процессы.
В условиях реабилитационных центров для восстановления человека используют такие виды лечения:
- зеркальную терапию;
- лепку;
- рисование;
- собирание пазлов.
Хорошей результативностью отличается терапия, основанная на биоуправлении. Этот метод подразумевает управление пострадавшей рукой или ногой с помощью воображения. Считается, что это помогает оживить участки головного мозга, пострадавшие во время инсульта.
Инсульт в пожилом возрасте
Сколько живут пожилые люди после инсульта? У пожилых людей заболевание может возникнуть по следующим причинам:
- гипертензия;
- болезни почек;
- проблемы с работой эндокринной системой;
- диабет;
- сосудистые аневризмы;
- мерцательная аритмия;
- ревматизм;
- высокий уровень холестерина;
- малоподвижный образ жизни;
- любое вирусное заболевание в тяжелой форме.
Чаще всего причиной инсульта у пожилых людей становится атеросклероз, который может провоцировать большое количество приступов в год, и они могут абсолютно не замечаться человеком. Если такой процесс продолжается длительное время, выжить невозможно – наступает летальный исход.
Сколько человек живет после инсульта в пожилом возрасте – вопрос сложный. По статистике, прогнозы следующие:
- При обширном кровоизлиянии, которое произошло в мозговом центре – летальный исход.
- При атеросклерозе и гипертонии – выживание возможно в редких случаях, и при этом последствия будут очень тяжелыми.
- При отеке мозга – прогнозы тоже плохие.
- При рецидиве – летальный исход.
Средняя продолжительность жизни после инсульта, который случился после 80 лет, – неделя. Получается, что чем больше возраст, тем меньше шансов не только на восстановление, но и на выживание в целом.
Правильный уход за парализованными больными
Как жить после инсульта лежачему человеку? Для многих паралич становится приговором, ведь в таком состоянии человек полностью теряет способность к передвижению и самообслуживанию. Ему необходим уход близких или сиделки.
Правильный уход за человеком – залог успешного выздоровления
Человек, осуществляющий помощь, должен знать несколько простых правил:
- переворачивать лежачего больного следует каждые 2 часа. Это поможет предотвратить пролежни и застойные процессы в легких, ведущие к развитию пневмонии;
- кожу пациента нужно протирать спиртовым раствором. Это исключит развитие пролежней и присоединение инфекции;
- комнату нужно регулярно проветривать;
- если пролежни уже образовались, врач должен назначить специальные медикаменты в виде мазей для их лечения;
- при недержании кала и мочи используются памперсы, пеленки, мочеприемники;
- пациентам в коме жидкость вводят через специальный зонд. Его должен устанавливать только специалист.
Кроме этого, важен психологический аспект. Если парализованный находится в сознании, с ним нужно разговаривать, интересоваться самочувствием. Для таких больных необходимо понимание того, что они не одиноки и есть люди, которые их всегда поддержат.
Выход есть
В 2002 году впервые в России в многопрофильной клинике ЦЭЛТ для эффективного предотвращения сосудистых катастроф была создана специализированная междисциплинарная служба «СТОП-Инсульт». За три года в программе по профилактике инсульта приняли участие более 2000 человек. Создание службы превентивной ангионеврологии стало возможным благодаря тому, что в ЦЭЛТ созданы все необходимые условия для своевременной диагностики изменений со стороны сердца, крови или сосудов мозга, способных привести к острому нарушению мозгового кровообращения. Современная лаборатория в короткие сроки определяет показатели уровня холестерина, вязкости и свертываемости крови. Безопасные и информативные методы ультразвуковой диагностики дают представление о состоянии сосудов мозга, позволяют своевременно обнаружить опасные атеросклеротические бляшки, критические сужения артерий. Эхокардиография и суточное мониторирование ЭКГ и артериального давления дают полное представление о работе сердца. В необходимых случаях компьютерная томография и ангиография дополняют мнения врачей о состоянии сосудов и головного мозга. Все эти данные нужны для того, чтобы выявить возможные предпосылки инсульта. Ведь не только повышенное артериальное давление может привести к мозговой катастрофе. Зачастую опасность кроется в свойствах крови — склонности к тромбообразованию или, например, в повышении уровня гомоцистеина — аминокислоты, которая “повреждает” сосудистую стенку и способствует развитию атеросклероза.
Литература
1. Mancia G. Prevention and treatment of stroke in patients with hypertension. Clin Ther. 2004; 26(5):631-48. 2. Медик В.А. Заболеваемость населения: история, современное состояние и методология изучения. – М.: Медицина, 2003. – 512 с. 3. Гусев Е.И. Проблема инсульта в России//Журнал неврологии и психиатрии им.С.С.Корсакова (ИНСУЛЬТ приложение к журналу).2003; 9: 3-7. 4. Sarti C, Rastenyte D, Cepaitis Z, Tuomilehto J. International trends in mortality from stroke, 1968 to 1994. Stroke 2000; 31:1588-601. 5. Cкворцова В.И., Чазова И.Е., Стаховская Л.В. Вторичная профилактика инсульта. М.: ПАГРИ, 2002.-120 с. 6. Кадырмаева Д.Р. Клиническое значение комплекса факторов среды обитания населения промышленного города в распространении острых нарушений мозгового кровобращения. Автореферат дисс….к.м.н. — 2004.-25 с. 7. Виленский Б.С. Инсульт. СПб: Медицинское информационное агентство, 1995. –288 с. 8. Касте М. Как улучшить качество медицинской помощи больным с инсультом в общенациональном масштабе? Опыт Финляндии. Журнал неврологии и психиатрии им.С.С.Корсакова (ИНСУЛЬТ приложение к журналу).2003; 9: 65-68. 9. Ямагучи Т. Современное состояние проблемы острого ишемического инсульта в Японии: результаты общенационального госпитального исследования 1999-2000//Журнал неврологии и психиатрии им.С.С.Корсакова (ИНСУЛЬТ приложение к журналу).2003;9:С.72-74. 10. Antonicelli R, Germano G. What is new about stroke prevention? Ital Heart J. 2003; 4(12):958-64. 11. Howard G., Howard V.J. Stroke incidence, mortality, and prevalence/The prevention of stroke/edited by Philip B. Gorelick and Milton Alter . The Parthenon Publishing Group, 2002; 1:1-10. 12. АРГУС. Артериальная гипертония у лиц старших возрастных групп. Монография. –М.: «Медицинское информационное агентство», 2002.-448 с. 13. Centers for Disease Control. Achievements in public health, 1900-1999:decline in deaths from heart disease and stroke – United States, 1900-1999. Morbid Mortal Weekly Rep. 1999; 48:649-56. 14. Straus SE, Majumdar SR, McAlister FA. New evidence for stroke prevention: clinical applications. JAMA. 2002; 18: (11): 396-8. 15. Wolf P.A., D’Agostino R.B.,Balander A.J., Kannel W.B. Probability of stroke: a risk profile from the Framingham Study. Stroke. 1991; 22: 312-18. 16. US Census Bureau. Population projections program, population division, US Census Bureau, Washington, DC: 20233, 2001. 17. Howard V.J. Howard G., «Nonmodifiable» risk factors for stroke: age, race, sex, and geography/The prevention of stroke/edited by Philip B. Gorelick and Milton Alter . The Parthenon Publishing Group, 2002. Ch. 2. P.-11-20. 18. Шевченко О.П., Праскурничий Е.А. Распространенность инсульта в популяции. Значение артериальной гипертензии//Вторичная профилактика инсульта у больных с артериальной гипертензией. Результаты MOSES, 2005 19. Чижевский А.Л. Земля в объятиях солнца.- М.: Изд-во Эксмо, 2004. – 928 с. 20. Мелатонин в норме и патологии/Под редакцией Ф.И.Комарова, С.И.Рапопорта, Н.К.Малиновской, В.Н.Анисимова. –М.: ИД Медпрактика-М, 2004. –308 с. 21. Hankey G.J., Warlow C.P. Treatment and secondary prevention of stroke: evidence, costs, and effects on individuals and populations. The Lancet. 1999; 354: 1457-63. 22. Обновление американских рекомендаций по раннему ведению пациентов с ишемическим инсультом. Фарматека. 2005; 17: 66-69. 23. Плавинский С.Л. Конец героической медицины. Медицинский вестник. 2005; 29: 4. 24. Гаврилова С.И. Фармакотерапия болезни Альцгеймера. –М.: Пульс, 2003. –320 с. 25. Скворцова В.И Алгоритм спасения. Медицинский вестник. 2005; 29: 9-10.