Минимальная мозговая дисфункция у детей или сокращённо «ММД» — является синдромом, который включает в себя полный проблематический комплекс в психологической эмоциональной сфере, возникающий из-за недостаточной продуктивности функции ЦНС. Симптоматика ММД различается по возрастам, чаще всего протекая в младенчестве и более взрослом возрасте.
Например, у совсем маленьких детей минимальная мозговая дисфункция проявляется малыми неврологическими симптомами. Старшие дети страдают от задержки в психическом развитие, гиперактивности и неспособностью адаптироваться к обществу, приспособиться к нему и стать с ним одним целым. Диагностируют заболевание с помощью психологических тестов и различных методик. Лечение осуществляется при помощи педагогических, психотерапевтических, фармакологических средств.
Общие сведения
ММД, как и другие схожие заболевания (энцефалопатия, гиперкинетический хронический мозговой синдром) является патологическим состоянием, плацдармом для которого считается ЦНС, если в её работе регулярно происходят нарушения, сбои, отклонения в поведение и действиях, а также проблемы с эмоциональностью и в вегетативной сфере.
Данный синдром был открыт и в последствие описан доктором Клеменсом в 1966 году. Минимальную мозговую дисфункцию обосновано считают одной из самых распространённых болезней среди детей, как правило, её диагностируют практически у 5 процентов детей из начальной школы, у дошкольных классов процент заболеваемости приближен к 22 процентам.
Зачастую, специалисты дают положительный прогноз на лечение, но нельзя забывать про этиологию заболевания. Большинство детей (практически 50 процентов) теряют клинические симптомы в процессе развития, становление личности, взросление. Задержка в психологическом развитие также может ликвидироваться благодаря своевременному и качественному лечению.
ПРОЯВЛЕНИЯ ПАТОЛОГИИ
Первые признаки такой патологии, как минимальная мозговая дисфункция у детей, можно заметить в самом раннем возрасте. Видоизмененная форма черепа и ушных раковин, отклонение от нормы в строении нёба и роста зубов – все это является визуальными проявлениями ММД у детей.
Клиническая картина патологии достаточно обширна. Она может иметь самые разные проявления:
- расстройства вегетативного характера. К таковым можно отнести чрезмерное потоотделение, мраморность кожных покровов, сбой в работе ЖКТ (неустойчивость стула, частые колебания запоров и поноса), неустойчивый пульс и функционирование сердечно-сосудистой системы;
- слабый мышечный тонус и двигательные расстройства. Тонус мышц может быть неравномерным, наблюдается асимметрия сухожильных рефлексов, недостаточность мелкой моторики. Таким деткам особенно трудно застегивать пуговицы или завязывать шнурки, у них возникают сложности при работе с ножницами, рисовании карандашом или письме ручкой. Из-за того, что мышцы лица также ослаблены, мимика ребенка достаточно бедна, он практически никогда не строит рожицы и не гримасничает. Детям с ММД трудно ловить мяч, ездить на велосипеде или ходить по одной линии;
- сказывается расстройство и на поведении детей. Обычно такие малыши весьма активны, они неусидчивы, легко отвлекаются, им трудно сосредоточится на выполнении полученного задания;
- нестабильный эмоциональный фон. У деток наблюдаются частые перепады настроения.
Минимальная мозговая дисфункция сопровождается высокой степенью истощаемости нервных клеток, расположенных в верхних слоях коры головного мозга. Следствием этого является быстрая утомляемость, также возникают определенные сложности с памятью и формированием запаса общих понятий. Все это ведет к психическим и речевым задержкам в развитии.
Дети с ММД испытывают трудности и в социальной сфере. Они легче находят общий язык с детьми, которые младше их по возрасту, тогда как излишняя возбудимость и склонность к созданию конфликтных ситуаций не позволяет наладить контакты с ровесниками в стенах дошкольных образовательных учреждений. У таких детей могут быть проблемы с засыпанием, они часто ворочаются во сне, большинство из них страдают недержанием мочи.
Постепенно, когда малыш становится старше, клинические проявления расстройства бесследно проходят. Согласно статистике, в младшем дошкольном возрасте ММД наблюдается примерно у каждого пятого из детей, а уже в начальных классах патологию можно встретить у одного из 20 учеников. Но это возможно лишь в том случае, если воспитанию и образованию ребенка с ММД уделяется особое внимание. Лишь в очень редких случаях некоторые из проявлений расстройства сохраняются у взрослых.
Причины
Современные специалисты обозначают синдром ММД, как повреждение ограниченных участков коры головного мозга или аномалии в развитие ЦНС, протекающих из-за различных факторов. Если подобный синдром у ребёнка формируется достаточно рано, то есть в возрасте от 3 до 6 лет, то специалисты списывают это на проблемы с проявленной педагогикой и запущенностью в эмоциональной и социальной сфере. Учитывая ранний возраст ребёнка и этиологию заболевания, принято выделять 3 группы факторов, воздействующих на мозг и являющихся катализаторами синдрома ММД: антенатальные, интранатальные, постнатальные.
Первая группа характеризуется острыми вирусными заболеваниями или обострением хронической патологии у матери ребёнка, для которой свойственна долгая интоксикация, плохое неправильное питание, нарушения в обмене белков, жиров, углеводов. При патологиях беременности проявляются в виде преэклампсии, эклампсии, угроз к непроизвольному прерыванию беременности. В список многочисленных факторов также можно занести загрязнённую окружающую среду, возможный радиационный фон (зависит от местности), неправильное употребление фармацевтических средств, частый приём алкоголя, курение табака, употребление наркотиков, прочие инфекционные заболевания.
Минимальная мозговая дисфункция может сформироваться у ребёнка прямо во время родовых процедур. На это влияет множество факторов, но самые главные – это стремительность в родах, слабая сократительная функция матки, кесарево сечение, ошибки в работе акушеров, не до конца раскрытые родовые пути. Но даже, если роды прошли успешно и никаких патологий не появилось, всё равно стоит понимать, что ММД может настигнуть в любой момент. С взрослением ребёнка меняются и факторы, влияющие на синдром. К примеру, в возрасте от 3 до 6 лет ключевую роль в формирование синдрома является качество педагогической и социальной работы. Если они запущены, то это может привести к неприятным последствиям…
Причины минимальной мозговой дисфункции
Данная патология чаще всего является результатом родовой травмы. Она может быть получена или во время беременности, или во время самих родов. Позвоночник ребенка в целом, а в особенности его шейный отдел, испытывает огромные нагрузки при движении по родовым путям. Когда малыш протискивается между костями таза, он поворачивается практически на 360 градусов. Это нередко вызывает смещение шейных позвонков, а в будущем и проблемы с кровоснабжением.
Часто причиной становятся и неверные действия акушерки, которые приводят к сдавливанию и деформации черепа, а иногда и его повреждениям. Крупный плод, кесарево сечение, стремительные роды и т.д. тоже относят к возможным причинам.
Также нарушение может начать развиваться еще в период беременности. Это может быть вызвано такими причинами, как:
- несбалансированное и неправильное питание будущей мамы;
- сильный токсикоз;
- употребление алкоголя и курение;
- недостаточный сон и стрессы;
- преждевременные роды или переношенная беременность;
- угроза выкидыша;
- длительные роды;
- гипоксия плода;
- инфекционные болезни;
- травмы шейного отдела позвоночника ребенка во время родов;
- использование сильнодействующей фармакологии и др.
Существуют случаи, когда ММД возникает после рождения малыша. Причинами этого могут стать неблагоприятные условия для жизни и неудовлетворение базовых потребностей ребенка, осложнения после заболеваний, повреждения головного мозга.
Патология проявляется на уровне центральной нервной системы, вследствие чего нарушаются речь, внимание и поведение. Стоит отметить, что хотя некоторые процессы развития у малыша с ММД проходят медленнее, чем у здоровых детей, его интеллект, как правило, находится в пределах нормы.
Симптомы ММД у ребёнка
Первоначальные клинические симптомы заболевания «минимальная мозговая дисфункция» могут начать проявляться у ребёнка, как после родов, так и уже в дошкольном или школьном возрасте. Для каждой возрастной группы характерными являются различные симптомы и проявления.
В 1 год жизни ребёнка с синдромом ММД особенно сильно проявляются неврологические симптомы. Появляется нехватка тонуса, особо сильно заметна мышечная неразвитость, проявляется тремор, миоклонические сокращения, гиперкинезия. Симптом может возникнуть неожиданно и даже необоснованно, предугадать наступление приступа практически невозможно.
Для этого возраста при заболевании неотъемлемой частью является плохой сон, отсутствие аппетита, проблемы со зрением и пробелы в психическом развитии. С 8 по 12 месяц у ребёнка начинаются проблемы с моторикой и нервами; на этом фоне плохо себя чувствует ЖКТ, поэтому чередование диареи и запоров – обыденность для ММД в раннем детском возрасте. Характерным и свойственным можно также назвать регулярную тошноту и рвоту.
С 1 года до 3 лет симптомы незначительно меняются, принимая иную форму. Повышается возбудимость, появляется чрезмерная моторная активность, нарушается сон, аппетит может незначительно понизиться, либо совершенно отпасть, как правило, ребёнку очень трудно уснуть, зато он крайне быстро просыпается. В этом возрасте особенно отчётливо виден недостаток массы в теле, замедленное развитие речи.
В 3 года ребёнок становится неуклюжим, быстро утомляется, он неуправляем, импульсивен, проявляются проблемы с восприятием, когда он необоснованно не слушается родителей, таким образом, формируется негативизм. Ребёнок постоянно двигается, правда хаотично и, казалось бы, бессмысленно, всё это сильно смешивается с неуклюжестью.
Дети в возрасте 3 лет, страдающие от синдрома ММД крайне неусидчивы, часто им сложно сконцентрироваться на одной задаче или интересе, их легко может отвлечь любой шум, звук или другая игра, появившаяся на горизонте. Часто встречаются приступы от слишком яркого света, громких шумов, звона, жары. Дети зачастую страдают от поездок в автобусах, ведь их укачивает, у них кружится голова, проявляется свойственная укачиванию тошнота.
На максимальном уровне минимальная мозговая дисфункция проявляется в более позднем возрасте, когда ребёнок попадает в коллектив, в детский сад (возраст от 4 до 6 лет). У таких детей можно заметить чрезмерную возбудимость, моторику, как замедленную в развитие, так и чересчур активную; растерянность и рассеянность; плохую память, проблемы с восприятием информации и её пониманием; трудности в освоении образовательной программы в детском саду и школе. Детям с ММД трудно научиться писать, читать и считать даже простые числа, решать примеры.
Посещая школу, ребёнку начинает сложнее уживаться со своими симптомами, так как он начинает их осознавать, а также замечает за собой странности, не свойственные другим детям. Он начинается закрываться от общества, предпочитая проводить свободное время в одиночестве, становится эгоистичным, понижается самооценка и уверенность в собственных силах. Но и в данных случаях случаются отклонения от правил. К примеру, на фоне заболевания ребёнок может почувствовать себя лидером, но и это будет лишь симптом, относящийся к эгоизму и отстранённостью от социальных норм.
Минимальная дисфункция мозга как фактор кризиса дезадаптации у детей
О базовых стадиях развития и проблеме целесообразности пересмотра норм Детские психологи и психотерапевты сталкиваются с проблемами минимальных дисфункций мозга (МДМ) у детей и подростков в самых разных ее проявлениях. Для успешной психотерапии этих проблем мало полагаться на запрос, с которым приходят к специалисту родители детей с МДМ, поскольку запрос может оказаться только вершиной айсберга или относиться не к той проблеме, которую озвучивают родители.
Очень важным моментом для выдвижения гипотезы и выбора психотерапевтического инструментария при проявлениях МДМ является изучение всех вопросов, касающихся протекания беременности матери, особенностей самих родов, послеродовых осложнений или инфекций, перенесенных ребенком, а также развития ребенка до 1 года относительно общепринятых норм развития.
Изучение перинатальной истории ребенка с МДМ важно и для того, чтобы определиться, можно ли разрешить проблемы ребенка без медикаментозной терапии или надо проводить психотерапию одновременно с наблюдением и лечением у детского невролога или психиатра.
Родители детей с МДМ часто очень болезненно относятся к понятию возрастных норм, видя явное отставание своих детей от норм развития. Некоторые родители таких детей часто категорично заявляют о том, что возрастные нормы устарели, и каждый ребенок имеет право на индивидуальную норму развития, нередко ссылаясь на врачей или зарубежных специалистов и авторов.
Вопрос о пересмотре существующих возрастных норм остро встал в последние десятилетия в связи с ростом самых различных видов отклоняющегося развития у детей от 0 до 7 лет. Среди причин такого явления многие авторы называют резкие цивилизационные скачки в самом широком смысле, последствия разрушительных войн, экологические проблемы, снижение фактора естественного отбора населения.
Сторонники расширения диапазона нормы в сторону снижения нормативных требований есть и среди врачей, и среди психологов и нейропсихологов.
Снижение нормативных требований возрастных норм у детей до 7 лет, на наш взгляд, является необоснованным, поскольку возрастные нормы развития должны служить тем ориентиром, который помогает своевременно определить, диагностировать отклонения в развитии с тем, чтобы принять незамедлительные меры для восстановления нарушенных функций мозговых структур.
С другой стороны, даже если процент психически и соматически здоровых детей в последние годы снизился, то вряд ли это устойчивая тенденция, учитывая компенсаторные и адаптационные возможности развивающегося мозга к экзогенным реалиям и современные возможности организации ранней диагностики причин отклоняющегося развития, дезадаптационных кризисов детей с последующей медикаментозной, физиотерапевтической, психологической коррекцией.
Поскольку в онтогенезе полноценного мозгового субстрата его структуры и функциональные связи созревают поэтапно, то и нормы психического здоровья определяются в соответствии с общепринятыми возрастными стадиями развития на основе генетического и культурного наследия. Из существующих классификаций стадий развития индивида в самом общем виде можно выделить следующие основные стадии: 0 – 1, 1 — 3, 3 – 6(7), 6(7) — 13, 13 – 19, 19 – 60, 60 – до смерти.
Самыми важными, базовыми в жизни индивида являются первые 3 стадии развития: 0 – 1, 1 – 3, 3 – 6(7), поскольку именно эти стадии являются определяющими будущее психическое и соматическое здоровье, характер, эмоционально-волевые качества, морально-этические принципы, поведенческие стереотипы. Именно в период развития ребенка до 7 лет происходит самое активное развитие мозга, пик нейропластичности, который способствует накапливанию и наращиванию адаптивных механизмов мозга и в целом ЦНС.
Считается, что каждая стадия развития для ребенка становится базой для следующего этапа развития, нацеленного на дальнейшее развитие адаптационных механизмов. И, собственно, понятие нормы оценивается как способность ребенка к адаптации к среде, независимо от социального, этнического происхождения и в соответствии задачами возрастной стадии, которые в современной отечественной психологии определяются тремя факторами: социальной ситуацией развития, структурой сознания и ведущим типом деятельности.
Кризис дезадаптации мозговых структур, принимаемый за возрастной кризис
Детским психологам и психотерапевтам, работающим над преодолением различных негативных проявлений МДМ у детей дошкольного возраста, часто приходится консультировать родителей, которые жалуются, что поведение их детей похоже на один нескончаемый кризис. Пытаясь разобраться, в чем же дело, родители начинают ходить по разным специалистам, чтобы понять действительную природу дезадаптации ребенка.
Другие родители, наоборот, бывают озабочены тем, что у их детей не было никаких возрастных кризисов и начинают беспокоиться о том, что гармоничное развитие их детей до 6 лет может потом, в подростковом возрасте, привести к какому-нибудь «суперкризису», раз они не «переболели» возрастными кризисами младшего возраста. На самом деле, то, что т.н. возрастные кризисы – это не норма, доказывают развитие и поведение детей, которые благополучно проживают детство без всяких возрастных кризисов.
В начале 30-х годов прошлого столетия периодические кризисы дезадаптации у детей были названы известным ученым Л. С. Выготским возрастными кризисами, через которые должен проходить каждый ребенок. Возрастные кризисы были описаны ученым в соответствии с выделенными им стадиями развития ребенка: 0 – 1 год, 1 – 3 года, 3 – 7 лет. Несмотря на то что такие известные ученые-психологи, как Д.Б. Эльконин [15], А.Н. Леонтьев [9], в последующие годы признали, что возрастные кризисы не являются неизбежными спутниками психического развития ребенка, что здоровые дети при разумно управляемом воспитательном процессе обходятся без проявлений возрастного кризиса, к сожалению, до настоящего времени в отечественной психологии возрастные кризисы многими традиционно признаются нормой.
Это, на наш взгляд, возможно, связано тем, что большинство клинических психологов, детских психологов и нейропсихологов сталкиваются в силу специфики своей работы не со здоровыми детьми, а с детьми с минимальной дисфункцией мозга (МДМ). Кроме того, они традиционно воспринимают дезадаптационные кризисы в качестве возрастной нормы и часто как результат средовых воздействий, а не как неврологическую проблему срыва компенсаторных, адаптационных механизмов мозга, ЦНС, связанных с проблемой нарушения морфофункциональной возможности мозга при возможном влиянии и средовых факторов.
Л.С. Выготский объяснял понятие возрастных кризисов тем, что онтогенез является регулярным процессом смены стабильных и критических возрастов, понимая развитие ребенка как дискретное, революционное, а не эволюционное и непрерывное. Возрастной кризис как необходимый переход на более высокую ступень развития, в следующий психологический возраст, обусловливается, по Л.С. Выготскому, разрушением привычной социальной ситуации развития и возникновения другой [3].
Как отмечают многие исследователи, пики кризисов дезадаптации, в том числе проявления синдрома дефицита внимания с гиперактивностью, нередко приходятся примерно на 3 года и 6 лет. Это связано, по всей вероятности, не с проблемой разрушения социальной ситуации развития предыдущего периода, как считал Л.С. Выготский, а с невозможностью разрешения задач следующего этапа развития.
Неспособность мозга, в целом ЦНС справляться с новыми требованиями к ребенку в условиях увеличения психических и физических нагрузок объясняется, на наш взгляд, срывом компенсаторных механизмов мозговых структур по причине полученных ребенком минимальных родовых повреждений, которые проявляются у детей до 7 лет разными синдромами и в разной интенсивности.
Многоликие проявления дезадаптации при МДМ
Отсутствие в МКБ-10 диагностического критерия МДМ некоторым специалистам дает повод считать, что МДМ – это не медицинский термин, а термин, придуманный психологами и логопедами, которые направляют к ним вполне здоровых детей. Нередко невролог может объяснить неадекватное поведение, энурез, тики, грызение ногтей и прочие проблемы ребенка возрастным кризисом, ссылаясь на то, что у каждого ребенка — индивидуальная норма развития и что сейчас не существует норм развития, и надо подождать, пока мозг сам созреет, и все проблемы ребенка «перерастут» сами. До сих пор некоторые неврологи при обнаружении чрезмерной гиперактивности ребенка считают это признаком избалованности, не вникая в причины проявления МДМ, не связывая, к сожалению, их с неблагополучием внутриутробного периода, родовыми травмами или послеродовыми инфекциями ребенка.
Впервые термин МДМ появился в 30-40 годах прошлого столетия. Официальное признание термин МДМ получил на конференции Оксфордской международной группы изучения проблем детской неврологии в 1962 году. В эту категорию было рекомендовано относить детей с легкими неврологическими нарушениями, с проблемами в обучении, поведении, с расстройствами внимания при сохранном интеллекте, но с признаками незрелости и замедленного созревания тех или иных психических функций.
До 1994 года МДМ рассматривался в МКБ как клинический диагноз. В связи с многообразием и неоднородностью клинических проявлений МДМ как диагностический и клинический критерий в новой редакции МКБ-10 был исключен, и его различные проявления для удобства формальной классификации были разбросаны по разным разделам.
Обширные исследования под руководством чешского врача З. Тржесоглавы еще в семидесятых годах выявили у детей с МДМ разнообразные невротические признаки: онихофагию, сосание пальцев, навязчивые стереотипные движения и тики, повышенную тревожность и боязливость, психическую истощаемость, головные боли при усталости, нарушение аппетита, сна, заикание. Кроме нарушения внимания (93%), гиперактивности (80%), импульсивности (65,7%), исследователи отметили у наблюдавшихся детей много других клинических проявлений: у 77% — более 5 мелких неврологических нарушений (гиперкинезы, тремор пальцев, нарушение координации движений и др.), в 71% случаев – повышенную эмоциональную лабильность, раздражительность, плаксивость, у 68% – нарушение зрительного восприятия и ориентации в пространстве, в 50% случаев — нарушения речи и произношения [13].
В результате наблюдения за большим контингентом детей и подростков группой ученых во главе с профессором В.М.Трошиным в девяностых годах было отмечено, что МДМ можно рассматривать как диффузную церебральную дизрегуляцию, которая обусловливает задержку созревания связей между разными структурами головного мозга. По итогам этого исследования О.В. Халецкой, В.М. Трошиным было дано определение МДМ, как «исхода легкого органического повреждения головного мозга, на фоне которого наблюдаются различные невротические реакции, нарушения поведения, трудности школьного обучения, нарушения созревания высших мозговых функций, разнообразные неврозоподобные нарушения»[14].
Последующими исследованиями, например, под руководством профессора Б.Р. Яременко, было признано, что МДМ является органической почвой дисгармоничного развития высших психических функций, различных вегетативных и соматических нарушений, нейроиммунологических реакций, специфических нарушений развития опорно-двигательного аппарата, связанных с пренатальными повреждениями и натальными повреждениями шейных позвонков [16]. Некоторые ученые (Фесенко Ю.А.) [13] считают МДМ причиной всех пограничных нервно-психических расстройств.
Таким образом, в отечественной неврологии МДМ чаще всего продолжает рассматриваться и изучаться учеными в качестве важной клинической категории как сложная клиническая проблема и как этиологический фактор различных клинических проявлений в то время как во многих западных странах он рассматривается лишь в рамках синдрома дефицита внимания с гиперактивностью.
Роль нейропластичности при МДМ
Морфофункциональная готовность мозга к адаптации к среде, его нейробиологическая зрелость на основе филогенетического наследия тесно связана с пластичностью – одним из важнейших свойств головного мозга и в целом нервной системы, которая позволяет адекватно реагировать на действия раздражителей среды, способствует развитию адаптационных процессов. Пластичность лежит в основе формирования рефлексов, процессов обучения, восстановления и замещения функционального дефекта нервной системы после полученных повреждений, в том числе после родовых повреждений в виде МДМ.
Пластические перестройки не ограничиваются морфологическим субстратом, влияя на структурно-функциональные процессы, обеспечивая постоянные пластические изменения под влиянием среды. Однако не всегда пластичность мозга может осуществить компенсаторные перестройки и обеспечить перекрытие нарушенных функций. Это происходит, в частности, по причине количественной и качественной дизрегуляции, например, из-за хронической гипоксии мозга, вовлекающей мозг в патологическое развитие внутрисистемных, межсистемных и межполушарных связей.
В связи с тем, что пластичность регулирует не только компенсаторные механизмы мозга, но и развитие патологических процессов, образуя генерации патологически усиленного возбуждения – патологическую систему, то последние ведут к формированию нейропатологического синдрома, или кризиса дизрегуляции.
Как результат нейропластичности «патологическая система может формироваться из первично и вторично измененных отделов поврежденных систем, превращаясь уже в эндогенные механизмы дальнейшего развития патологического процесса» [8].
При всех патологических процессах наблюдаются нарушения метаболизма и функции соответствующих мозговых структур. В таком понимании дизрегуляционных, или дезадаптационных, кризисов как патологической системы ни эпиприступы, ни системные неврозы нельзя объяснить проявлением компенсаторных механизмов мозга, как это пытаются доказать некоторые ученые.
Как пример такой попытки «оправдать» компенсаторными механизмами дизрегуляционный кризис, является, на наш взгляд, такое заявление: «Гиперактивность является своего рода защитным механизмом, временно восстанавливающим нормальные связи в коре головного мозга и тем самым сохранить интеллектуальное развитие ребенка» [13] или: «Гипотеза компенсаторного механизма энуреза: до определенного времени акт непроизвольного мочеиспускания «нужен» организму для нормализации функций сна, так как с его помощью происходит «переключение» стадий сна» [13].
Наоборот, дизрегуляционные, или дезадаптационные, кризисы, в какой бы форме они ни проявлялись (гиперактивность, энурезы, логоневрозы, алалии, навязчивые движения, онихофагии, тики, аффективные реакции, агрессивность, заикания и др.), как правило, являются показателем срыва компенсорных возможностей ЦНС. И в то же время свидетельствуют о том, что малозаметные признаки МДМ до 1 года не были диагностированы, пролечены, что постепенно привело к дизрегуляционным кризисам из-за образования патологических систем, или детерминант, которые пикируют примерно в 3 – 6 лет.
МДМ считается исходом органические поражения мозга у детей, однако в настоящую резидуальную (остаточную) стадию он переходит, фактически, благодаря высокой нейропластичности и заместительным способностям мозга, только после первого года жизни ребенка. От 1 года до 7 лет, пока мозг и ЦНС продолжают оставаться достаточно пластичными и отзывчивыми к проводимым регулярным комплексным реабилитационным мероприятиям, последние самым положительным образом влияют на восстановление последствий поврежденных структур мозга и функциональных связей между ними.
Однако та же высокая нейропластичность на фоне МДМ при хронической гипоксии мозга, гипертензии, гидроцефалии без эффективного лечения способна образовать патологические системы, дизрегуляционные механизмы, лежащие в основе развития неврозов, психогений, пароксизмов, моторных, поведенческих, когнитивных, речевых и других нарушений.
МДМ – мина замедленного действия
Если использовать термин «родовые повреждения», имея в виду все неблагоприятные факторы развития от внутриутробных до послеродовых осложнений ребенка, то, как известно, родовые повреждения различной степени получают практически все новорожденные. Благодаря нейропластичности ЦНС, часть детей с микроповреждениями мозгового субстрата полностью восстанавливаются без вмешательства извне при благоприятном средовом окружении. Считается, что именно такие дети имеют возможность эволюционного поступательного развития без каких-либо дизрегуляционных, или дезадаптационных, кризисов, что считается признаком здорового психического и физического развития, или нормой.
Учитывая большую распространенность МДМ как остаточных явлений родовых повреждений в пренатальном, натальном и постнатальном периоде (по разным исследованиям, от 21 до 99%), которая обусловливает в будущем примерно до 80% различных нервно-психических, соматических, когнитивных расстройств детей и взрослых, важно отметить своевременность определения симптомов риска развития МДМ.
Минимальными симптомы считаются таковыми только потому, что малозаметны, а в действительности представляют серьезную медицинскую и социальную проблему. Различные негрубые неврологические нарушения на первых месяцах жизни ребенка не привлекают, к сожалению, внимания специалистов, тем более неопытных родителей.
Однако по мере роста и развития ребенка родовые повреждения постепенно могут проявляться в разных клинических формах. Например, в виде вялого сосательного рефлекса, отсутствия аппетита, беспокойного сна, частого беспричинного плача, пониженного или повышенного тонуса мышц, асимметрии половин туловища, необычных поз, большего или меньшего, чем по норме, веса, любым отставанием от общепринятых норм возрастного развития.
В большинстве случаев МДМ диагностируется только примерно в 3 – 6 лет, когда уже сформировались патологические детерминанты и для минимизаций последствий МДМ требуется долгое и упорное лечение в зависимости от клинического варианта патологического процесса. Если реабилитационные меры при таком проявлении МДМ как синдром гиперактивности применяются специалистами к детям с 2-3 лет, то, чаще всего, к 7 годам удается преодолеть большинство дезадаптационных проявлений.
Если дети начинают получать необходимое лечение позже, в 6-7 лет, то, к сожалению, у детей с МДМ, имеющих отставание в психическом, речевом развитии, проблемы гиперактивности и нарушения внимания, в младшем школьном и подростковом возрасте может развиться школьная и социальная дезадаптация или появиться необходимость учебы в коррекционных классах разного уровня.
Как отмечает большинство исследователей, диагностика и лечение клинических проявлений МДМ должны быть как можно более ранними, когда еще велики компенсаторные возможности мозга, пока не успел сформироваться патологический стереотип. Многие ученые и практики подчеркивают необходимость диспансерного наблюдения детей с МДМ с рождения вплоть до 8 лет.
Поводом для постановки на диспансерный учет у невролога служат любые осложненные роды. Должны насторожить все так называемые условно косвенные признаки МДМ. Среди них, например, можно отметить такие: гидроцефальный и гипертензионный синдромы, кривошея, неправильное предлежание плода, отсутствие крика или слабый крик после родов, асфиксия разной природы и интенсивности, стремительные роды, тугое обвитие пуповиной, длительный безводный период, кесарево сечение, многоплодие, резус-несовместимость, недоношенность или переношенность плода, слишком большой или маленький вес, нестабильность шейных позвонков, тяжелое течение беременности, внутриутробная инфекция и др.
МДМ считается наиболее легким исходом перинатальных повреждений по сравнению с двумя другими вариантами клинических проявлений в зависимости от степени тяжести поражения мозга и локализации: ДЦП с тяжелыми нарушения моторики, который может сопровождаться дефектами интеллекта различной степени, и органическое поражение ЦНС с выраженным когнитивным дефектом и/или проявлениями РДА с легкими нарушениями моторики.
Родовые травмы, или родовые повреждения, полученные детьми с ДЦП и детьми с МДМ, оцениваются как диффузные поражения мозга и имеют одинаковые причины происхождения, отличаясь только тяжестью поражения. В связи с тем, что большинство детей с ДЦП начинают получать необходимое регулярное лечение сразу после рождения, то, особенно при средних и легких формах ДЦП, у больных детей восстанавливается большинство нарушенных структур мозга. Как показывают многочисленные исследования, это свидетельствует об огромных компенсаторных возможностях мозга, связанных с пластичностью, которые можно задействовать при помощи грамотно подобранного лечения. При комплексном регулярном лечении легких форм ДЦП, начатых сразу после рождения, последствия ДЦП минимальны или совсем незаметны.
В то же время опыт наблюдения за детьми с МДМ до семилетнего возраста в условиях пребывания в санатории психоневрологического профиля показывает, что среди них практически нет детей, получивших какое-либо лечение до 1 года. Чаще всего они не получают по месту жительства никакого лечения, не говоря о необходимом комплексном лечении. При обследовании в условиях санатория у них часто обнаруживается множество проявлений МДМ.
Таким образом, учитывая те негативные последствия, к которым приводит МДМ, считаем необходимым обратить внимание на важность ранней диагностики МДМ как по косвенным признакам в соответствии с нормами развития ребенка, так и с применением современных методов аппаратной диагностики, а также на организацию комплексного регулярного лечения в течение первого года жизни ребенка и диспансерного наблюдения у невролога за детьми с МДМ до 8 лет.
Как известно, исключение из МКБ-10 диагностического и клинического термина МДМ, позволившее растворить его в различных синдромальных проявлениях, не означает, что такого диагноза не существует. Рассмотрение МДМ только в формате синдрома дефицита внимания с гиперактивностью сужает проблему до поведенческих и когнитивных расстройств, когда другие его клинические проявления рассматриваются как сопутствующие или отдельные нозологические формы, а не как негативный результат одного патологического процесса. Это в целом меняет картину понимания этиологии МДМ и необходимости индивидуального подхода к лечению МДМ в зависимости от особенностей проявления синдрома или сочетания синдромов в рамках одного диагноза.
Для того чтобы своевременно начать коррекционные занятия с привлечением разных специалистов, вовремя оказать адекватную психотерапевтическую помощь детям с МДМ, важно рассматривать дезадаптационные, или дизрегулятивные, кризисы именно как проявления срыва компенсаторных механизмов мозга у детей с МДМ, а не воспринимать это как обязательное проявление возрастного кризиса, как считалось ранее.
Хочется надеяться, что своевременная диагностика и лечение МДМ как важной медицинской и социальной проблемы, наконец, станет приоритетной в современной неонатологии, детской неврологии, психиатрии, психологии, психотерапии и педиатрии с учетом междисциплинарного подхода.
Тезисы доклада на Международной конференции в Москве опубликованы в журнале «Психотерапия» (2012 г.)
Диагностика ММД
Диагностируется ММД с помощью нескольких способов. Чаще всего специалисты собирают анамнез, проводят физические и лабораторные исследования. С помощью анамнеза можно определить этиологию и обнаружить первичные симптомы. Подобные сведения в возрасте от 3 до 6 лет способствуют определению тяжести и запущенности синдрома. Говоря о физических исследованиях, особый акцент ставится на физиологии ребёнка, работе её рефлексов и их симметричности.
Полное обследование ребёнка школьного возраста не даст множества полезной информации, всё-таки главную роль в осмотре играет психологическая диагностика, позволяющая врачу понять, на каком уровне развития находится ребёнок и какова степень его заболевания. При обследовании большинство врачей пользуются проверенными и надёжными тестами Гордона или Векслера.
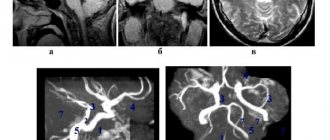
Крайне важно оценить состояние ЦНС. Оценка определяется с помощью исследований ЭЭГ, рео- и эхоэнцефалографии, нейоросонографии, компьютерной и магнитной томографии. В диагностике синдрома минимальной мозговой дисфункции немаловажную роль играют анализы, полученные при использовании КТ или МРТ.
Лечение ММД у детей
Лечится ММД у детей комплексно, включая в себя, как педагогическое воздействие, так и психотерапевтическое. Помимо методов социальной коррекции, применяется лечение при помощи фармацевтических средств и физкультуры для развития тела, мышц, здоровья костей. Безусловно, самая важная роль отводится именно социальной коррекции, помогающей ребёнку адаптироваться в обществе и коллективе, а также излечить психологические симптомы болезни: замкнутость, отстранённость, эгоизм и так далее.
Из перечня важных для лечения ребёнка процедур и методик нельзя исключать важность родительского фактора. Большой акцент при ММД специалисты делают именно на микроклимат в семье ребёнка. Врачи рекомендуют родителям чаще прибегать к приёму «поощрения», то есть хвалить дитя за любой успех, как на школьных занятиях, так и в социуме; меньше использовать конструкции с применением слов «нет» и «нельзя».
Лучше уменьшить количество времени, проводимого за компьютером, телефоном, приставкой. Детям с ММД необходимы игры, в которых применяется внимательность, концентрация, активность, то есть стоит делать выбор в пользу чтения, пазлов, конструкторов, рисования. Это улучшит память, чтение, логику, письмо.
Не получится обойтись без фармацевтических препаратов, помогающих купировать отдельные симптомы. Назначаемые курсы прямиком зависят от степени, запущенности и симптомов заболевания. Могут применяться седативные, транквилизаторы, антидепрессанты. Помимо лекарств, часто прибегают к использованию массажей и ЛФК. Методично в лечение начинают вводить спортивные упражнения, влияющие на коррекцию движения, ловкости, физической формы. Ребёнок учится плавать, правильно бегать, кататься на лыжах, роликах, коньках.
ПОДБОР СХЕМЫ ЛЕЧЕНИЯ
Коррекция минимальной мозговой дисфункции у детей требует комплексного подхода. Обычно для каждого ребенка составляется индивидуальная программа, которая учитывает особенности клинической картины и этиологию.
Терапия ММД ведется по нескольким направлениям:
- Педагогические методы позволяют минимизировать последствия социальной и педагогической запущенности, способствуют адаптации ребенка в коллективе. Социальные педагоги ведут работу не только с ребенком, но и его родителями. Они советуют поощрять ребенка, акцентировать внимание на его успехах и достижениях, меньше употреблять слова «нельзя» и «нет», разговаривать с ребенком сдержанно, спокойно и мягко. Просмотр телевизора и игра на компьютере должны занимать не более 40—60 минут в день. Следует отдавать предпочтение таким играм и занятиям, в ходе в которых задействуется внимание и концентрация (пазлы, конструкторы, рисование и т.д.).
- Психотерапевтические методы направлены на коррекцию задержки психического развития. Психолог и психотерапевт выбирает способы воздействия на своего маленького пациента исходя из его возраста. Если ребенок еще слишком мал, чтобы пойти с врачом на контакт, то работа ведется в основном с его родителями. Необходимо чтобы в семье был установлен положительный психологический микроклимат — от этого в большей степени зависит исход лечения.
- Медикаментозное лечение назначается крайне редко. Прием препаратов позволяет купировать отдельные симптомы, например, снотворные препараты помогают нормализовать сон, седативные — успокоить излишне возбудимого малыша и т.д. В отдельных случаях могут быть рекомендованы к приему стимулирующие средства, транквилизаторы и антидепрессанты.
- Физиотерапия позволяет улучшить функционирование нервной системы как центральной, так и периферической, а также максимально восстановить их работу. Наиболее эффективны при коррекции этого вида расстройства различные виды массажа, гидрокинезотерапия, комплекс лечебных упражнений. Полезны будут занятия такими видами спорта, как бег, езда на велосипеде или катание на лыжах, а также плавание. Во время спортивных занятий ребенок должен концентрироваться и проявлять ловкость, а это также положительно сказывается на процессе лечения ММД.
Специалисты в большинстве случаев дают положительные прогнозы для детей с ММД. Примерно 50% пациентов «перерастают» свое заболевание, при этом в подростковом и взрослом периоде жизни симптомы патологии исчезают полностью. Тем не менее, у ряда больных некоторые из проявлений заболевания остаются на всю жизнь.
Для людей с ММД характерна невнимательность и нетерпеливость, они испытывают затруднения в общении с окружающими людьми, нередко у них возникают проблемы в личной жизни и при попытках создать полноценную семью, сложно им обучаться профессиональным навыкам.
Прогнозы и профилактика
Прогнозы специалистов для детей с ММД, как правило, положительные и благоприятные, ведь в крайне редких случаях детское заболевание перерастает в подростковый или даже взрослый возраст – зачастую заболевание и симптомы проходят в детстве. Психика в редких случаях нарушается при лечении. Профилактические мероприятия включают рациональное питание матери, отказ от вредных привычек, регулярное посещение женской консультации для мониторинга беременности и лечения сопутствующих патологий, полноценное обследование с целью выбора наиболее подходящего метода родоразрешения.