Гемангиобластомы (син. ангиоретикулемы) принадлежат к относительно редким опухолям центральной нервной системы 1 степени злокачественности. Происходят из примитивных сосудистых мезенхемальных клеток или гемоцитобластов. Могут располагаться в головном и спинном мозге, в сетчатке глаза. Структура опухоли в медицинских источниках описывается как гетерогенная, поскольку может включать и солидный, и кистозный компонент. Развитие этого новообразования бывает спорадическим (ненаследственным, по неясным причинам) и семейным.
Статистический отчет
В общей группе всех внутричерепных первичных опухолей гемангиобластомы головного мозга (ГГМ) составляют 1%-2,5%, причем чаще (в 85%) их диагностируют в гемисферах мозжечка. Прогнозы после полного (!) хирургического удаления опухоли со спорадическим сценарием возникновения, положительные, они не рецидивируют.
Но в 25% случаев новообразование обнаруживается как проявление наследственного заболевания – болезни Гиппель-Линдау. Церебральная опухоль, ассоциированная с этой болезнью, часто имеет неудовлетворительные прогнозы. У пациентов с такой генетической патологией опухолевый процесс и после полной резекции способен вновь возродиться, и не обязательно на том же месте, он может появиться в любой другой части ЦНС.
Наибольшее количество случаев с ГГМ отмечается у мужчин, которые страдают от них в 1,5-2 раза чаще, чем женщины. Пиковый возрастной диапазон, когда обнаруживают очаг у пациентов, – 40-50 лет. Впервые новообразование, сочетающееся с болезнью Гиппель-Линдау, проявляется в подростковом и молодом возрасте (до 30 лет).
Гемангиобластомы характеризуются медленным ростом и доброкачественным биологическим поведением. Однако иногда (редко) осложняются спонтанными значительными кровоизлияниями в заднюю черепную ямку. Массивные кровоизлияния обычно возникают при крупных размерах образования (более 1,5 см).
Любая гемангиобластома в головном мозге – серьезнейшая проблема, которая требует своевременного выявления и лечения. У каждого больного опухоль становится причиной прогрессирующего неврологического дефицита, безостановочного падения качества жизни. Летальность не исключена. К сожалению, этот диагноз не поддается консервативному лечению. Единственным шансом для пациента выжить и восстановиться является сугубо нейрохирургическое вмешательство.
Вскоре после рождения ребёнка родители могут заметить образование на коже синего, красного, розового цвета, которое может быстро расти, захватывая новые территории на крохотном тельце малыша. Скорее всего, это доброкачественная сосудистая опухоль, гемангиома, с присущими ей всеми признаками доброкачественной опухоли.
Особенностью течения сосудистых новообразований – гемангиом у детей раннего возраста является непредсказуемость их «поведения». Точечная гемангиома щеки у месячного ребёнка в течение 2-3 недель может превратиться в обширную и глубокую опухоль со сложной анатомической локализацией и без тенденции к остановке роста. Это приводит к нарушению функций различных важных органов, отвечающих за зрение, слух, дыхание и т.д. В связи с непредсказуемостью развития гемангиом у детей до года надеяться на самостоятельное рассасывание крупных и глубоких гемангиом, используя выжидательную тактику, означает добровольно идти на сознательный риск здоровьем и жизнью малыша. Необходимо различать сосудистую опухоль и другие образования: медиальное пятно, невусыУнна, купероз и т.д.
Поэтому при обнаружении любых пятен, пятнышек, сосудиков на тельце малыша незамедлительно обращаться к специалистам-детским хирургам, онкологам.
Почему появляется гемангиома?
Считается, что опухоль как болезнь возникает вследствие реакции организма на вредные внешние и внутренние воздействия. Поэтому для предупреждения сосудистых опухолей во время беременности надо соблюдать простые правила: следует полностью исключить контакты с вредными канцерогенными веществами; нельзя курить, не следует находиться в помещении, где курят или курили; категорически запрещается бесконтрольное применение любых лекарственных препаратов. Есть мнение, что появление гемангиом связано со сложными нарушениями внутриутробного развития плода, особенно в первом триместре беременности, когда закладывается сосудистая система будущего малыша. В этот период особенно опасны эмоциональные, химические стрессы, низкочастотные электромагнитные воздействия, травмы, инфекции, гормональные расстройства и любые неблагоприятные факторы физической или химической природы, обладающие эмбриотоксическими свойствами. К особо опасным факторам физической природы относятся ультрафиолетовое излучение (солярии!), ионизирующая радиация, механические травмы и повышенная температура у беременной при долговременном воздействии. Среди биологических факторов можно назвать вирусные и бактериальные заболевания, снижение иммунитета, паразитарные инфекции матери во время беременности. Иногда достаточно в ранние сроки беременности покрасить волосы и вот у ребёнка формируется «поцелуй аиста», как часто называют гемангиомы.
До сих пор у специалистов ведётся спор: являются ли гемангиомы истинными опухолями или это врождённый порок развития сосудистой системы. Эти опухоли обладают способностью к саморассасыванию и к злокачественному перерождению. Сейчас гемангиомы встречаются у каждого десятого новорождённого. У девочек в 2-3 раза чаще, чем у мальчиков. Если у ребёнка уже есть одна гемангиома, то в течение первых шести месяцев жизни у 75% таких детей возможно появление гемангиом на других участках тела. В последнее время возросло число детей с множественными гемангиомами до 43%.Гемангиомы могут расти неравномерно. Наряду с бурным ростом, приводящим нередко к тяжёлым необратимым нарушениям, иногда имеет место полное отсутствие роста, а в некоторых редких случаях даже обратное развитие.
Какие осложнения могут происходить с гемангиомами?
У подавляющего числа гемангиом не бывает осложнений. Однако в ряде случаев на них встречаются язвы и изъязвления, некоторые гемангиомы осложняются кровотечениями. Особенностью течения гемангиом в области промежности и наружных половых органов является их склонность к частому изъязвлению. Загрязнение этих мест мочой и испражнениями, трение пелёнками или одеждой может приводить к формированию язвочек и капельным кровотечениям, инфицированием. В случаях внутренних гемангиом, к примеру, гортани или внутренней части носового хода, осложняется процесс дыхания. Сосудистые опухоли глаза могут быть причиной окклюзии и амблиопии. Гемангиомы слизистой рта, области губ нарушают процессы сосания и пищеварения. При очень больших размерах новообразований может происходить нарушение сердечной деятельности из-за большого количества крови, которая должная быть перекачана в избыточные кровеносные сосуды гемангиомы. Ангиомы, прилегающие к кости, также могут привести к её эрозии. У детей с гемангиомами может развиться тромбоцитопения, обусловленная гибелью тромбоцитов в сосудистой опухоли. Встречаются гигантских размеров гемангиомы скелетных мышц, состоящие из тонкостенных капилляров, инфильтрирующих целую конечность.
Как самому оценить состояние гемангиомы у ребёнка?
Признаки роста, стабилизации и регресса:
1.Цвет— быстрорастущая опухоль ярко-красная, напряжённая, выбухающая, поверхность блестит или шелушится
2.быстрое увеличение размеровопухоли: нужно проводить динамическое измерение опухоли. Можно перенести контуры на целлофан, получить трафарет, отражающий её размеры и площадь. Отметить на трафарете дату и общий рост ребёнка на момент измерения опухоли или длину и окружность части тела в месте измерения. Через 3-4 недели провести повторное измерение для создания повторного трафарета, соблюдая такое же положение тела ребёнка (стоя, лёжа, сидя). Снова поставить дату и сведения о росте ребёнка. Оценка проводится простым математическим сопоставлением. Если увеличение размеров площади гемангиомы в миллиметрах равно или превышает по цифровому значению количество сантиметров, на которое вырос ребёнок, то это является показателем прогрессирующего развития самого новообразования. Такая растущая гемангиома требует незамедлительного лечения.
Признаком стабилизации роста или начавшейся регрессии является её побледнение, уменьшение объёма, появление участков белесого окрашивания в массиве опухоли-симптом «мухомора».
При наличии гемангиомы в интересах ребёнка с учётом непредсказуемости её развития необходимо проводить лечебные или профилактические мероприятия, и чем скорее, тем лучше.
Какие методы лечения гемангиом существуют?
В настоящее время известно более 60 способов лечения гемангиом: хирургический, склерозирующий, электрокоагуляционный, радиационный, гормональный, лазерный, криогенный ,медикаментозный и др. Каждый из методов обладает определёнными преимуществами и недостатками, и вопрос состоит в том, какой из них является наиболее рациональным с точки зрения простоты, доступности, удобства для больного, эффективности по косметическому и функциональному результату. Выбор метода лечения должен основываться на всесторонней оценке каждого случая с учётом вида, локализации, клинической формы, размеров, характера течения гемангиомы, возраста больного. Для лечения гемангиом используются методы консервативного и инвазивного воздействия. Из консервативных наиболее часто используют гормонотерапию, лечение пропранололом, методами лучевого воздействия, фотохромотерапию.Из инвазивных методов наиболее популярны хирургическое иссечение, криотерапия ( лечение холодом), электрокоагуляция, лазерная терапия, склерозирующая терапия, эмболизация региональных сосудов. К сожалению, каждый из этих методов не даёт гарантированный результат излечения, но обладает рядом побочных эффектов.В НИИ Онкологии г.Ростова-на-Дону был разработан и запатентован неинвазивный, безболезненный метод лечения гемангиом у детей фотохромотерапия( метод лечения, при котором используется определённым образом модифицированный красный свет). Эта медицинская технология защищена патентом РФ № 2240159 на изобретение «Способ лечения новообразований кожи у детей до года», широко и успешно используется уже более 10 лет.
Фотохромотерапия – применение метода основано на способности монохромного красного света индуцировать в организме ребёнка фотобиоадаптивные процессы, приводящие к активации гуморальных факторов регуляции локального кровотока и индукции репаративных, реакций тканей , что способствует стабилизации роста и регрессу сосудистых новообразований кожи. Эта методика является неинвазивной, позволяет её использовать как с лечебной, так и с профилактической целью. Разработанный способ лечения новообразований кожи пригоден для детей любого возраста — как до одного года жизни, так и старше.
Противопоказания:
индивидуальная непереносимость светотерапии, тяжёлая неврологическая симптоматика, острые инфекционные заболевания с неясным генезом. Учитывая простоту, безвредность, безболезненность и высокую эффективность этого метода, можно активно рекомендовать его для лечения гемангиом у детей.
Ошибки в лечении гемангиом
Традиционной ошибкой является выжидательная тактика
в надежде на самопроизвольное рассасывание. Надеяться на спонтанную регрессию крупных и глубоких гемангиом не представляется возможным ввиду их стремительного роста или других осложнений.
Другой часто встречаемой ошибкой является назначение аппликаций троксевазина
на область гемангиом. Мониторинг детей после назначения троксевазина на ранних стадиях показал стимуляцию роста опухоли у 98% детей. Это относится и к лиотону, другим гепаринсодержащим средствам. Одним из ошибочных назначений является прикладывание льда, после такого воздействия наступает фаза резкого расширения сосудов, гемангиома растёт. Нет смысла использовать линимент Вишневского, а применение отваров зверобоя, первоцвета, овса, продуктов пчеловодства, уксусной и серной кислот могут значительно ухудшить процесс, привести к опасным кровотечениям и разрастанию опухоли. Очевидный вред-упущенное время , запущенный процесс.
Чего надо опасаться детям с гемангиомами?
1.Травмы. Опасность кровотечения при травме -вызвать скорую помощь при кровотечении.Необходимо приложить гемостатическую губку и сильно прижать. Холодовой компресс-ледовые кубики, лучше из отвара коры дуба, но держать его можно не более 10-15 мин, затем снять на 15 мин и повторить процедуру. Применяют перекись водорода 1-2%, дезинфицирующие антисептические средства (мирамистин или хлоргексидин).
2.Солнце. Следует опасаться прямого солнечного света.Гулять нужно летом до 10 часов утра и с 18 часов вечера. С 11 до 17 часов прямые солнечные лучи наносят коже непоправимый вред. Перед прогулкой на солнце дайте малышу подсолёную водичку или чай с лимоном. Используйте солнцезащитные средства.
Солнцезащитные средства для малышей:AVEN: солнцезащитный крем для младенцев spf 50+, Garnier АМБР СОЛЕР:солнцезащитное молочко-экран детское spf 50,спрей, солнцезащитный цвет, контроль для малышей,spf30, Виши Капиталь Солей, спрей детский солнцезащитный,spf 50, солнцезащитный гипоаллергичный детский крем, spf 30.Ля Рош Позе антигелиосдермоКИДс:молочко ( для малышей),spf 50.Мустелла молочко солнцезащитное для младенцев spf 50+, спрей солнцезащитный детский, spf 30.Урьяж молочко солнцезащитное детское для сверхчувствительной кожи spf50 spf 30.Флоресан, молочко солнцезащитное для младенцев spf25.Бюбхен спрей солнцезащитный детский spf 30, молочко солнцезащитное детское spf 20, пенка солнцезащитная детская spf 15 и 25.Нивея сан спрей солнцезащитный цветной детский spf 30, лосьон детский солнцезащитный spf 50+.Орифлейм детский солнцезащитный крем spf 40, спрей spf30.»Наша мама» Россия детский солнцезащитный крем spf 15, мусс детский солнцезащитный с водооталкивающимэффектом,spf 20, молочко детское солнцезащитное spf15.»Наше солнышко», Россия детский солнцезащитный крем кремspf 20.1.Нужно правильно выбрать средство для защиты:кремы полезны детям, имеющим сухую кожу, наиболее удобны спреи.2. Проверить безопасность: нанести крем за ушко, на локтевой и коленный сгибы, наблюдать в течение суток за кожей и реакцией ребёнка на запах.3.Наносить средство за полчаса до выхода на улицу.4.Грамотно распределять по всей поверхности кожи-удобны цветные спреи.5.Хранение солнцезащитных средств в холодильнике-максимум полгода.
3.Купание.Не рекомендуется купание в горячей воде-до 37 градусов, не стоит купать в растворе марганца, нейтральное мыло на область гемангиомы 1 раз в 10 дней.
4.До выздоровления не рекомендуется делать плановые профилактические прививки, так как не исключена возможность провоцирования стремительного роста гемангиом у детей после вакцинации.
Фотохромотерапия.
Это вид лечения видимым электромагнитным излучением (квантами света) с определённой длиной волны. Применение в клинике красного света с длиной волны 0,67 мкм позволяет обеспечить лечебный эффект за счёт фотолитического расщепления биомолекул, что приводит к нарастанию свободных форм, обладающих высокой биологической активностью. Данная медицинская технология защищена патентом РФ№2240159 на изобретение «Способ лечения новообразований кожи у детей до года». Методика неиинвазивная, что позволяет использовать её при лечении детей раннего грудного возраста с гемангиомами критических локализаций (голова и шея, половые органы, грудные железы, места естественных складок кожи, суставные поверхности. Высокая эффективность метода ФХТ заключается не только в достижении локального лечебного результата ( фотоиндуцированный регресс самой сосудистой опухоли), но и в повышении общего защитно-компенсаторного потенциала у ребёнка, достигая иммуностимулирующего и антистрессорного влияния на его организм.
Причины новообразования
Что является пусковым механизмом для возникновения гемангиобластом, как и всех существующих видов опухолей человека, достоверно пока не установлено. Однако специалисты сходятся во мнении, что к подобному типу онкологического процесса могут подтолкнуть такие негативные факторы, как:
- получение организмом высоких доз радиации;
- чрезмерное пребывание на солнце, злоупотребление солярием;
- эффект интоксикации вследствие работы на вредных производствах;
- проживание в условиях неблагоприятной экологии;
- травмы и инфекции головного мозга.
В случае с синдромом Гиппель-Линдау фактором-провокатором считается передающийся по наследству дефект в гене-супрессоре VHL, который у здоровых людей отвечает за противодействие опухолевой трансформации клеток.
Терминология
Встречается множество синонимов для данной патологии, вклюяая термины кавернозная гемангиома, церебральная кавернозная мальформация или просто кавернома. Эта патология не относится к неопластическим процессам, следовательно терминов гемангиома и кавернома следует избегать. Кроме того, важно отметить что в соответствии с новейшей номенклатурой ISSVA классификации сосудистых аномалий, эти изменения соответствуют низкоскоростным венозным мальформациям. Но использование в описании или заключении дополнения кавернозная полезно, так как данный термина наиболее известен большинству клиницистов.
Классификация гемангиобластом
Макроскопически гемангиобластомы головного мозга делятся на 4 типа:
- солидное образование – мягкотканый багровый узел, заключенный в оболочку, на срезе представлен губчатой массой (встречается в 30% случаев);
- крупная гладкостенная киста – кистозное образование с полостью, включающей желтоватую прозрачную жидкость, на стенке которого определяется мелкий узелок (mural nodulus) опухоли (частота встречаемости – 60%);
- смешанный вид – новообразование, отличающееся наличием солидного узла, внутри которого обнаруживаются многочисленные мелкие кисты (диагностируется в 4%);
- простая киста – обычная гладкостенная киста, не содержащая пристеночного мурального узла (наблюдаются в 6%).
Преимущественной локализацией гемангиобластом является задняя черепная ямка (ЗЧЯ). Типичные места поражений:
- левая и правая гемисферы мозжечка (85%);
- IV желудочек (6%);
- червь мозжечка (5%);
- ствол мозга (3%);
- мостомозжечковый угол (1%).
По последним данным, нет ни одного сообщения о трансформации гемангиобластом в злокачественную форму.
Признаки проявления патологии
Первыми проявлениями опухолевого процесса у 90% пациентов выступают общемозговые симптомы, характерные для внутричерепной гипертензии, это:
- сильные головные боли (чаще в районе затылка);
- тошнота, рвота;
- вынужденное положение головы (человек интуитивно наклоняет голову в сторону для облегчения условий ликворооттока);
- ухудшение зрения.
Особенностью клинических признаков, как правило, является нарастающая или волнообразная динамика с продолжительными светлыми промежутками. Далее, спустя несколько месяцев, к симптомам ВЧГ присоединяются очаговые признаки, это:
- расстройство координации движений;
- неустойчивость, шаткость походки;
- пирамидальная недостаточность;
- речемоторные расстройства;
- непроизвольные маятникообразные движения глаз;
- психические отклонения (неврастения, депрессивный невроз, дисфория, дезориентация личности, пр.).
Перечисленная клиника, базируемая на симптомах ВЧГ и мозжечковых расстройствах, свойственна многим церебральным патологиям. Поэтому патогномоничными, то есть конкретно для ангиоретикулем, их назвать нельзя. Этот факт не распространяется лишь на пациентов с болезнью Гиппель-Линдау, у которых этот симптоматический комплекс всегда сочетается с ангиопатиями сетчатки глаза. В любом случае окончательный диагноз можно установить только после комплексной диагностики, включающей осмотр у невролога и офтальмолога, прохождение МРТ/КТ, селективной ангиографии.
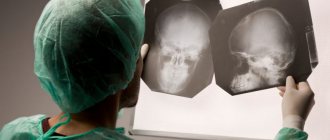
Образование на снимках МРТ.
Нейрохирургическое лечение ГГМ
Внутричерепные гемангиобластомы подлежат стандартному хирургическому удалению. Если опухоль неоперабельна (в основном при поражениях ствола мозга), назначается лучевая терапия или неинвазивное радиохирургическое удаление (предпочтительнее). Радиохирургия дает значительно лучшие результаты по сравнению с обычной лучевой терапией. Кроме того, современные методики стереотаксической радиохирургии редко дают побочные эффекты и не требуют долгосрочного курса облучения (часто достаточно всего 1-2 сеанса).
Гамма-нож
Разновидности гемангиом
- Капиллярная (обыкновенная). Опухоль бордового или сине-красного цвета. Характеризуется четко выраженными границами и относительно небольшим размером. Если надавить, бледнеет, но затем возвращает свой исходных окрас.
- Кавернозная (пещеристая). Воспалительное новообразование с неровной, бугристой поверхностью. Очень мягкое, т.к. изнутри заполнено не гноем, а кровью.
- Комбинированная. Сочетает признаки обоих, перечисленных выше типов.
- Смешанная. Опухоль, затрагивающая сосудистые, лимфоидные, нервные и другие ткани. В зависимости от того, какие именно участки она поражает, может иметь разную упругость и разный внешний вид.
Операция гемангиобластомы головного мозга
В ходе обычной операции, являющейся «золотым стандартом» при данном диагнозе, используется тактика краниотомии с созданием ретросигмовидного доступа. Трепанация выполняется в области большого затылочного отверстия, диаметр трепанационного окна составляет 2-4 см. Хирургический процесс происходит под контролем ультрамощного интраоперационного микроскопа. Длится операция полного удаления ГГМ от 2,5 до 5 часов. Рассмотрим основные этапы оперативного вмешательства.
- Предварительно производится сбривание волосяного покрова с кожи головы в соответствующей зоне.
- В большинстве случаев для обезболивания выбирается общий комбинированный наркоз с интубацией трахеи и искусственной вентиляцией легких.
- Положение пациента – на боку или животе, голова провернута в сторону. Голову фиксируют посредством специальной скобы с шипами.
- В пределах операционного поля выполняется кожный продольный разрез или делается выкраивание кожного лоскута с последующим его отворотом над сосцевидным отростком височной кости.
- Далее осуществляется формирование костного отверстия в трепанируемой части затылочной кости (книзу и медиальнее сигмовидного синуса).
- На следующем этапе нейрохирург производит корректное вскрытие твердой мозговой оболочки. После вскрытия ТМО доступ к поверхностям мозжечка и других структур ЗЧЯ освобожден.
- Специалист приступает к процессу устранения опухолевого очага с полным сохранением функционально значимых мозговых структур.
- Узел гемангиобластомы удаляется тотально единым блоком. Все сосудистые образования, питающие новообразование, коагулируются и пересекаются максимально близко к его поверхности.
- Если опухоль представлена кистой, ее содержимое тщательно аспирируют. Стенки кист при этом не удаляются.
- В конце операционного сеанса твердая мозговая оболочка ушивается, костные отломки возвращаются на место и укрепляются, кожно-раневый дефект закрывается.
По ссылке можете ознакомиться с видео операции по удалению гемангиобластомы
Задача открытой операции – реализовать удаление солидного компонента полностью, без остатка. Тотальным образом его удалить удается в большинстве случаев, у 85-90% пациентов. При таком положении с большой долей уверенности можно ждать благоприятных прогнозов. Но! Если выполнена частичная или субтотальная резекция, новообразование продолжит расти. Отмечено, что неполное удаление часто ведет к развитию гидроцефалии, кровоизлияний и гематом, смертельного исхода уже в самый ранний период.
Радиохирургическое вмешательство
Отдельной группе больных, кому в силу состояния здоровья или опасного расположения опухоли противопоказана классическая операция, рекомендована стереотаксическая радиохирургия. Радихирургическая операция также назначается после неполного хирургического иссечения гемангиобластомы, чтобы ликвидировать ее сохранившиеся элементы. В арсенале нейрохирургии существует 2 способа стереотаксического воздействия (без разрезов, трепанации и без боли) – Гамма-нож и Кибер-нож.
- Гамма-нож – радиологическая операция, специально разработанная для прицеленного разрушения анормальных структур в пределах головного мозга ионизирующим излучением Кобальт-60. Перед операцией на голову пациента надевается шлем-система, позволяющая с высокой точностью определять и обезвреживать очаговую область. Излучение «работает» сугубо в пределах опухоли и не причиняет вреда близлежащим здоровым структурам ГМ. Чтобы установить на голову стереотаксическую конструкцию, локально (в местах ее фиксации) проводят обезболивание местным анестетиком пролонгированного действия. Курс терапии «Гамма-нож» состоит из 1-3 процедур. Время 1 сеанса – 30-180 минут.
- Кибер-нож – процедура прицеленного облучения патологических тканей на роботизированной установке, генерирующей фотонное излучение 6 МэВ. Принцип лечебного действия и эффективность приблизительно идентичны Гамма-ножу. Но радиохирургический аппарат Кибер-нож, в отличие от Гамма-установки, является универсальным. Он может быть использован в целях лечения онкологии в разных отделах человеческого организма. При данной процедуре не нужно голову заключать в раму, анестезиологическое обеспечение не требуется.
Противопоказаниями к операциям на Гамма-ноже и Кибер-ноже являются новообразования, достигшие размерлв в 3,5 см и более.
Виды
Различают 11 видов доброкачественных менингиом:
- менинготелиальные менингиомы – 60%;
- переходные менингиомы – 25%;
- фиброзные менингиомы – 12%;
- редкие виды менингиом – 3%.
Опухоль мозга может располагаться на разных участках головного мозга:
- конвекситальная опухоль – 40%;
- парасаггитальная – 30%;
- базальное расположение опухоли – 30%.
Менингиома головного мозга лобной доли
Менингиома лобной области образуется очень часто, в большинстве случаев длительное время не беспокоит больного. Если менингиома расположена в правой лобной доли, то симптомы будут проявляться на противоположной стороне тела.
Причины развития менингиомы лобной области различные: черепно-мозговая травма, воспалительное заболевание оболочек мозга, генетическая предрасположенность, пища с высоким содержанием нитратов, нейрофиброматоз и другие причины. Доказанной причиной развития опухоли считается радиоактивное облучение, все остальные причины относятся к факторам риска.
Менингиома лобной области может вызывать ухудшение зрения, головную боль, парез мимических лицевых нервов, мускулатуры рук, вялость и другие симптомы.
Анапластическая менингиома
Анапластическая менингиома – это опухоль головного мозга 3 степени злокачественности, в течение трех лет после лечения у всех больных происходит рецидив опухоли.
Менингиома парасаггитальная
Менингиома парасаггитальная располагается в затылочной, теменной или лобной части вдоль продольной средней линии. Нередко эта опухоль сопровождается патологическим увеличением содержания костного вещества в костной ткани. Менингиомы парасаггитальные, растущие в лобной части головы, вызывают:
- повышение внутричерепного давления;
- развитие застойных дисков зрительного нерва на глазном дне;
- сильную тошноту и рвоту, головную боль;
- эпилептические припадки.
Парасаггитальная менингиома теменной области головы характеризуется нарушением чувствительности и эпилептическими припадками. Менингиома затылочной области характеризуется повышением внутричерепного давления, беспокоят галлюцинации.
Атипичная менингиома
Атипичная менингиома головного мозга – это опухоль 2 степени злокачественности, рецидив опухоли возникает у 30% больных в течение 10 лет после лечения.
Менингиома фалькс
Опухоль, растущая из большого серповидного отростка мозга, называется менингиома фалькс. Со временем опухоль прорастает в сагиттальный венозный синус, возникает нарушение венозного кровообращения, внутричерепная гипертензия. Рост опухоли вызывает следующие негативные симптомы: эпилептические припадки, нарушение чувствительности и двигательной активности ног, тазовые нарушения.