Острый рассеянный энцефаломиелит – однофазное аутоиммунное демиелинизирующее заболевание, при котором патологический процесс локализуется в центральной нервной системе. Поражение головного или спинного мозга может возникнуть после перенесенного инфекционного заболевания либо вакцинации. Причины развития идиопатической формы болезни неизвестны. Редко неврологи диагностируют возвратный или мультифазный острый рассеянный энцефаломиелит.
В Юсуповской больнице созданы оптимальные условия для успешного выздоровления пациентов:
- обследование с помощью новейшей диагностической аппаратуры ведущих мировых производителей;
- лечение эффективными фармакологическими препаратами, обладающими минимальным спектром побочных эффектов;
- применение специалистами клиники реабилитации инновационных методов восстановительной терапии.
Тяжёлые случаи заболевания обсуждаются на заседании экспертного совета с участием докторов и кандидатов медицинских наук, ведущих специалистов в области демиелинизирующих заболеваний центральной нервной системы. Врачи клиники неврологии, имеющие большой опыт лечения острого рассеянного энцефаломиелита, проводят лечение пациента согласно индивидуальному плану. В то же время они соблюдают рекомендации отечественных и международных неврологических сообществ.
Причины и последствия
Основная причина развития острого рассеянного энцефаломиелита – аутоиммунный ответ организма пациента на миелин или другие антигены, которая сопровождается воспалительным процессом в головном или спинном мозге, или захватывающим и спинной, и головной мозг. Чаще всего заболевание дебютирует в детском возрасте. Это связано с особенностями иммунной системы. При своевременно начатой адекватной терапии болезнь хорошо поддаётся лечению.
Сегодня учёные изучают механизм развития аутоиммунных реакций. При остром рассеянном энцефаломиелите клетки иммунной системы начинают воспринимать миелин в качестве чужеродного элемента и атакуют его. Почему иммунная система так себя ведёт, неизвестно. Обычно патологический процесс запускается в результате воздействия вирусов и бактерий, поражающих верхние дыхательные пути, когда температура тела повышается более 380С.
Известны следующие факторы, провоцирующие дебют острого рассеянного энцефаломиелита: вирус герпеса, кори, ветряной оспы, Эпштейн-Барр, паротита, краснухи. Редко заболевание развивается после проведенной вакцинации живыми ослабленными бактериями или вирусами, когда иммунная система реагирует неадекватно.
Перенесенный острый рассеянный энцефаломиелит преимущественно протекает без отрицательных последствий. Иногда остаточные очаги поражения головного мозга сохраняются на всю жизнь. В этом случае может развиться рецидив заболевания или в будущем рассеянный склероз.
После острого рассеянного энцефаломиелита может снижаться зрение и нарушаться чувствительность. При тяжёлом течении заболевания у пациентов нарушается сознание. В редких случаях вследствие отёка головного мозга наступает летальный исход.
ОДЭМ: острый диссеминированный рассеянный энцефаломиелит
Острый диссеминированный рассеянный энцефаломиелит (ОДЭМ) – неврологическое заболевание, имеющее аутоиммунную природу, которое характеризуется развитием процессов демиелинизации в спинном и головном мозге. Болезнь возникает в результате острого воспалительного или инфекционного процесса в организме. ОДЭМ – редкая неврологическая патология. Она чаще развивается у детей, поскольку детская иммунная система еще не способна адекватно противостоять вирусам и инфекциям.
Причины
Развитию острого диссеминированного рассеянного энцефаломиелита предшествует вирусное или инфекционное заболевание, которое сопровождается повышением температуры тела выше 38°С. Иногда ОДЭМ возникает вследствие экзантемных заболеваний: кори, ветряной оспы, краснухи и других. Развитие неврологических нарушений происходит спустя одну или несколько недель после первого эпизода повышения температуры.
При ОДЭМ происходит интенсивный воспалительный процесс в головном мозге. В результате начинается разрушение миелина – оболочки нервных волокон. На начальных этапах ОДЭМ часто принимают за рассеянный склероз, поскольку эти неврологические заболевания имеют схожую симптоматику. Выявить ОДЭМ позволяют современные методы лабораторных и инструментальных исследований.
ОДЭМ может возникнуть при поражении организма следующими вирусами:
- Герпеса;
- Эпидемического паротита;
- Эпштейна-Барр;
- Цитомегаловируса.
В редких случаях ОДЭМ развивается после вакцинации. Использование активных возбудителей в вакцине может спровоцировать аномальную реакцию иммунной системы, что приводит к аутоиммунным расстройствам.
Течение патологического процесса
Вследствие аутоиммунной реакции происходит диффузная демиелинизация, развивается воспалительный процесс в области пространства Вирхова-Робена, функция которого – регулирование выработки спинномозговой жидкости и обмен веществ между ликвором и тканевой жидкостью. Инфекционный агент попадает в организм через верхние дыхательные пути или органы пищеварения. В спинной мозг возбудитель инфекции попадает с кровью или периневрально. Периферическая нервная система при остром рассеянном энцефаломелите страдает меньше, больше поражается белое вещество головного мозга.
Заболевание начинается с подъёма температуры до 38°С — 39°С, тошноты, рвоты, мышечной и головной боли. У пациентов появляются признаки поражения вещества головного мозга:
- судороги;
- атаксия (нарушение согласованности движений различных мышц при отсутствии мышечной слабости);
- частичная слепота;
- косоглазие;
- нарушение или потеря сознания;
- эпилептические припадки,
- расстройства речи;
- нарушение глотания;
- галлюцинации;
- сонливость;
- нарушение дыхания.
После вовлечения в патологический процесс периферических нервов и спинномозговых корешков у пациента развивается болевой синдром, парестезия (чувство ползания мурашек), учащается пульс, нарушается функция тазовых органов. Кожные покровы становятся бледными. При поражении глазного нерва возникает двоение в глазах, появляются белые пятна перед глазами, возникает сложность при фокусировке.
В случае тяжёлого поражения мозга заболевание быстро прогрессирует и в течение нескольких дней наступает летальный исход. При хроническом течении заболевания улучшение сменяется обострением инфекционного процесса. В этом случае возникают трудности с дифференциальной диагностикой заболевания у пациента с рассеянным склерозом.
Симптоматика острого рассеянного энцефаломиелита быстро нарастает, поэтому за специализированной медицинской помощью следует обращаться при первых признаках поражения нервной системы. В Юсуповской больнице работают опытные неврологи, которые используют новейшее оборудование, позволяющее выполнять диагностику любой сложности и в кратчайшие сроки. Это особенно важно для установки окончательного диагноза при выборе оптимальной тактики лечения острого рассеянного энцефаломиелита. Чем раньше начата терапия, тем больше шансов на то, что после лечения не будет остаточных явлений.
Записаться на приём
Классификация
Принято выделить острый рассеянный энцефаломиелит – ОРЭМ (в англоязычной литературе известен как ADEM — acute disseminated encephalomyelitis). Выдяеляют 3 вида ОРЭМ:
- постинфекционный;
- поствакцинальный;
- спонтанный.
Также принято выделять первичные (идиопатические) и вторичные энцефаломиелиты.
Классификация по течению:
- Острый энцефаломиелит. Характерно молниеносное, быстрое развитие и нарастание неврологической симптоматики. Проявляется на фоне либо сразу после перенесённого инфекционного заболевания. Пациенты жалуются на кашель, боли в мышцах, повышение температуры тела, озноб, одышку.
- Подострый энцефаломиелит. Темп развития симптоматики медленнее, чем при острой форме.
- Хронический энцефаломиелит. Характерно не только медленное развитие клинической симптоматики, но и эпизоды рецидивирования, что делает эту форму схожей с рассеянным склерозом. Обострение заболевания встречается очень часто (5-33% случаев). На мультифазные случаи приходится 20% заболеваемости, а на возвратные формы – 80%. Для мультифазных форм характерны периоды обострения после мнимого завершения острого процесса и перехода в стадию остаточных проявлений. Для возвратных случаев характерно усиление неврологической симптоматики во время лечения в первые 3 месяца заболевания.
Варианты острого рассеянного энцефаломиелита в зависимости от клинических проявлений:
- диффузный энцефаломиелит;
- энцефаломиелополирадикулоневрит;
- миелополиневрит;
- оптикоэнцефалит.
Также выделяют миалгический энцефаломиелит – доброкачественный синдром хронической усталости. Патология характеризуется длительной (не менее 6 месяцев), чрезмерной, инвалидизирующей усталостью и сопровождается многочисленной инфекционной, суставной и нейропсихической симптоматикой.
Диагноз «миалгический энцефаломиелит» устанавливается, если у пациента на протяжении 6 месяцев выявляется хотя бы 4 из 8 перечисленных симптомов:
- нарушение концентрации внимания и памяти;
- болезненность в суставах (без опухоли и покраснения);
- болезненность при пальпации подмышечных и шейных лимфатических узлов;
- фарингит;
- отсутствие чувства бодрости и свежести после сна;
- скованность и болезненность мышц;
- головная боль;
- чувство усталости и изнеможения после умственного или физического труда, продолжающееся на протяжении 24 и более часов.
Диагностика
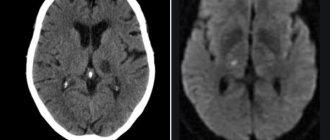
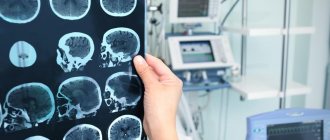
Установить точный диагноз при подозрении на наличие у пациента острого рассеянного энцефаломиелита помогает магнитно-резонансная томография. На МРТ рентгенологи выявляют мультифокальные очаги в белом веществе головного мозга (мосте, мозжечке, полушариях). Также могут определяться очаги повреждения серого вещества (в таламусе, гипоталамусе, базальных ганглиях). Они отсутствуют в мозолистом теле.
На МРТ определяются большие очаги поражения, которые сопровождаются перифокальным отёком. В других случаях изменения отсутствуют. При своевременно начатом лечении острого рассеянного энцефаломиелита через несколько недель адекватной терапии воспалительные изменения отдельных участков мозга исчезают.
У пациентов, страдающих острым рассеянным менингоэнцефаломиелитом, новые очаги не появляются. Если на МРТ врач выявляет новые очаги демиелинизации, это свидетельствует о рассеянном склерозе. Для того чтобы установить точный диагноз неврологи выполняют спинальную пункцию и направляют цереброспинальную жидкость на лабораторное исследование.
Симптомы
Поражение нервной системы происходит спустя пару недель после начала инфекционного заболевания с повышением температуры тела. Чаще всего пусковым механизмом ОДЭМ являются вирусные инфекции верхних дыхательных путей. В клиническом течении заболевания отмечаются частые приступы лихорадки, головные боли, озноб, онемение конечностей.
Спустя одну или несколько недель после первого эпизода повышения температуры появляются неврологические симптомы ОДЭМ:
- Спутанность сознания;
- Нарушение координации;
- Речевые нарушения;
- Затруднение глотания;
- Двоение в глазах;
- Слабость в руках и ногах;
- Расстройство дыхания;
- Нарушение сознания вплоть до комы.
Для ОДЭМ характерно быстрое нарастание симптоматики. Начинают происходить изменения в головном мозге, которые дают основание установить диагноз.
Диагностика
Правильная и своевременная постановка диагноза – залог успешного выздоровления пациента. Опытный невролог заподозрит развитие ОДЭМ на основании клинической картины. Для точного определения заболевания врачи Юсуповской больницы назначают лабораторные исследования и магнитно-резонансную томографию (МРТ). Анализ цереброспинальной жидкости покажет увеличение содержания белка и плеоцитоз лимфоцитарного характера. В анализе крови будет умеренный лейкоцитоз и увеличение скорости оседания эритроцитов.
МРТ – ключевой фактор в постановке диагноза ОДЭМ. На МРТ будут видны множественные нарушения структуры белого вещества головного мозга. Белое вещество – это нервные волокна, которые и страдают при остром диссеминированном рассеянном энцефаломиелите. Они покрыты миелиновой оболочкой, которую разрушает иммунная система. Очаги поражения при ОДЭМ могут распространяться на большие участки белого вещества. При адекватном и своевременном лечении эти изменения постепенно проходят.
Лечение
Неврологи Юсуповской больницы проводят комплексную терапию ОДЭМ следующими препаратами:
- Кортикостероидами;
- Иммуноглобулинами;
- Ноотропами;
- Аминокислотами;
- Витаминами.
Препараты направлены на ускорение процесса выздоровления, снятие симптоматики и восстановление обменных процессов в головном мозге. Глюкокортикостероиды назначают в высоких дозах в течение 5-7 дней. Для поддерживающей терапии используют меры снижения температуры тела, препараты для устранения судорог и снижения внутричерепного давления. Выполняют дезинтоксикацию организма с помощью плазмафереза.
Лечение
Неврологи Юсуповской больницы проводят комплексную терапию острого рассеянного менингомиелита. Для подавления аномального иммунного ответа в течение 3-5 дней вводят внутривенно глюкокортикоидные гормоны. При отсутствии результата от пульс-терапии кортикостероидами врачи отделения реанимации и интенсивной терапии проводят 4-5 сеансов плазмафереза.
Если воспалительный процесс вызвали бактерии, пациентам назначают антибиотики. При установленной вирусной природе используют препараты a-интерферона или интерфероногены. Высокую температуру снижают антипиретиками. Для улучшения обменных процессов в коре головного мозга пациентам назначают ноотропные препараты. Также используют лекарственные средства, снижающие внутричерепное давление и нормализующие кровоснабжение мозга. Неврологи проводят поддерживающую терапию витаминно-минеральными комплексами, аминокислотными смесями.
Специалисты клиники реабилитации проводят курс немедикаментозной терапии для восстановления когнитивных и социальных функций. Реабилитологи используют современные эффективные методики лечебной физкультуры, различные виды массажа, физиотерапевтические процедуры, иглорефлексотерапию. При наличии показаний пациент может получить консультацию психиатра.
Последствия
ОРЭМ – это редкое заболевание. Чаще всего оно фиксируется в детском возрасте, что связано с особенностями иммунной системы. Заболевание хорошо поддается лечению при своевременно начатой терапии. Острый рассеянный энцефаломиелит удается вылечить при помощи медикаментов и в большинстве случаев заболевание не оставляет последствий.
Иногда остаточные очаги поражения головного мозга сохраняются на всю жизнь, что грозит рецидивом заболевания или развитием в будущем рассеянного склероза. После острого рассеянного энцефаломиелита могут наблюдаться снижение зрения и расстройства чувствительности. При тяжелом запущенном течении заболевания происходят значительные нарушения сознания. В редких случаях наступает летальный исход вследствие отека мозга.
Для того чтобы записаться на приём к неврологу Юсуповской больницы, звоните по номеру телефона контакт-центра в любое время суток независимо от дня недели.
Записаться на приём
Затронутые группы населения
ОРЭМ может развиться в любом возрасте, но у детей он встречается гораздо чаще, чем у взрослых. Мужчины и женщины поражаются в равных количествах, хотя в парах педиатрических исследований было отмечено небольшое преобладание мужчин. У детей заболевание в среднем диагностируется в возрасте 5-8 лет. Точная частота возникновения ОРЭМ среди населения России в целом неизвестна. Заболевание, кажется, достигает максимума в зимние и весенние месяцы в исследованиях, проводимых в Соединенных Штатах.