1.Общие сведения
Известно, что головокружения составляют одну из серьезных проблем современной медицины, причем занимаются этой проблемой сразу несколько научных направлений и врачебных специальностей, а также международные и национальные ассоциации. Несмотря на распространенность и кажущуюся самоочевидность головокружения как патологического феномена, исследователям весьма трудно дать ему четкое исчерпывающее определение, а пациентам – вербализовать свои ощущения. Кроме того, на сегодняшний день известно множество патологических состояний, болезней, синдромов, клиническая картина которых включает головокружение как доминирующий или один из ведущих симптомов; соответственно, приходится вводить различные классификации головокружений, базирующиеся на этиологическом, клиническом и других критериях.
Вестибулярный нейронит, или острая периферическая вестибулопатия, – одна из наиболее частых причин приступообразного головокружения (согласно различным данным, второе-третье место по распространенности). Заболевание впервые описано более ста лет назад, однако многие его аспекты по сей день остаются неясными и служат предметом изучения. Принято считать, что пик заболеваемости приходится на молодой и средний возраст, хотя вестибулярный нейронит с той или иной частотой регистрируется во всех возрастных группах.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Периферический вестибулярный синдром как причина развития головокружения и расстройства равновесия
В последнее время интерес к проблемам головокружения и расстройства равновесия значительно возрос. Это связано не только с ростом числа пациентов, обращающихся к врачу с подобными жалобами, но и с появлением новых методов диагностики, созданием как специфических фармакологических препаратов, так и методов реабилитационной терапии. Для врача по-прежнему очень важно точно установить причину развития заболевания и его формы с целью дальнейшего назначения адекватной терапии. На основании опыта работы, накопленного в течение пяти лет в специализированном центре по головокружению и расстройствам равновесия, мы сделали вывод, что у более чем у 50% пациентов на момент обращения появление подобных симптомов обусловливается целым комплексом причин. Это объясняется сложным строением системы равновесия и вестибулярной системы.
Для практикующего врача важно детально ознакомиться с жалобами, предъявляемыми пациентом, и анамнезом развития заболевания. Использование дополнительных современных методов диагностики и консультации у специалистов значительно повышают эффективность диагностики. Прежде всего, из дополнительных методов диагностики следует отметить вестибулометрию и постурографию (возможно, стабилометрию). Если первый метод, представляющий собой комплекс тестов с компьютерной обработкой данных, позволяет ответить на вопросы о функциональном состоянии вестибулярной системы, в том числе об изменениях в вестибулярном рецепторе, центральных вестибулярных структурах, стволе мозга, мозжечке; состоянии глазодвигательной системы; шейных рецепторов и др., то постурография дает возможность оценить состояние равновесия (функциональный состав компонентов — зрения, вестибулярной системы, проприорецепторов), в том числе и для индивидуального подбора и проведения реабилитационной терапии. Ультразвуковое дуплексное исследование магистрального кровотока транскраниального и шейного отделов позволяет кроме обычных процедур проводить исследования с функциональными пробами и получать информацию о венозном кровотоке. В сочетании с поворотными столами этот метод дает возможность получить информацию о повышении внутричерепного давления.
В практике мы сталкиваемся с вестибулярной патологией, которая может быть условно разделена на периферический, центральный и смешанный вестибулярные синдромы. Выбор лечащего врача при существующей системе оказания специализированной помощи чаще всего происходит следующим образом. Если у пациента имеется кохлеовестибулярный синдром, то он направляется к врачу сурдологу; вестибулярный синдром без изменений слуха — к неврологу. На наш взгляд, на первом этапе обследования обязательны консультации у невролога и отоневролога (оториноларинголога), так как периферический вестибулярный синдром без аудиологических симптомов может быть причиной развития заболеваний внутреннего уха, на которых следует остановиться подробнее.
Группу заболеваний внутреннего уха без изменений слуха составляют: доброкачественное пароксизмальное позиционное головокружение (отолитиаз), вестибулярный нейронит, фистула лабиринта, вестибулярная форма болезни Меньера и вторичный гидропс лабиринта.
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) — одна из часто встречающихся причин головокружения, связанных с патологией внутреннего уха. У больных с этой патологией развиваются кратковременные приступы головокружения и нистагма (обычно длящиеся менее 30 с) при изменении положения тела и головы: обычно при повороте в кровати, укладывании и вставании с кровати, сгибании и выпрямлении или вытягивании шеи, чтобы посмотреть вверх.
Основные признаки ДППГ и связанного позиционного нистагма были описаны Робертом Барани (Barany, 1921), но такого термина не существовало до 1952 г., когда Дикс и Холлпайк описали провоцирующий позиционный тест и четко определили синдром (Dix и Hallpike, 1952).
Диагноз ДППГ по-прежнему основывается на обнаружении характерного нистагма положения (который называется также как пароксизмальный позиционный нистагм) у больного с типичным анамнезом позиционного головокружения. Нистагм может наблюдаться при визуальном осмотре в пробе Дикса-Холлпайка, однако так как он возникает вследствие патологии вестибулярного рецептора (т. е. является периферическим), то подвержен угнетению при фиксации взора, поэтому диагностика предполагает применение очков Френзеля или видеонистагмографии. В настоящее время нами накоплен опыт терапии более чем 100 пациентов с подобной патологией. Лечение позволяет перемещать частицы из полукружных каналов в преддверие лабиринта и таким образом купировать головокружение. Эффективность процедур, согласно нашим и зарубежным источникам, колеблется в пределах 90—95%.
Острый вестибулярный нейронит
Это заболевание с пока еще неизвестной этиологией. Наиболее популярна гипотеза о вирусной этиологии. Для него характерны приступы вестибулярного головокружения, часто сопровождающиеся вегетативными реакциями (тошнотой и рвотой). Любые движения головой усиливают ощущение головокружения. Длительность заболевания колеблется от нескольких часов до нескольких суток. Важным признаком является отсутствие, как и при всех заболеваниях этой группы, изменений слуха. При проведении обследования можно наблюдать на фоне асимметричного поражения типичный вестибулярный периферический нистагм, который будет сочетаться с соответствующим отклонением рук и позы при выполнении статокинетических проб. Лечение, как правило, симптоматическое с применением вестибулярных супрессантов на первом этапе. Отдельно следует упомянуть токсический нейронит, вызванный воздействием аминогликозидных антибиотиков, особенно если речь идет о гентамицине. Введение гентамицина, одно—двухкратное, через барабанную перепонку, по своей эффективности с успехом заменяет операцию по разрушению лабиринта (если таковую необходимо выполнить при абсолютной неэффективности других методов лечения).
Не меньшие сложности в диагностике может представлять фистула лабиринта. Это заболевание характеризуется появлением сообщающегося отверстия или канала между средним и внутренним ухом, вследствие чего происходит истечение жидкости из внутреннего уха в полость среднего. Нарушается система гидродинамики, а затем и состояние сенсорных клеток. Чаще всего фистула формируется при баротравме (например, при нырянии, кашле, чихании). Характерный признак — это появление головокружения при пробе Вальсальвы (или аналогичных нагрузках — натуживании или поднятии тяжестей). Фистулы имеют тенденцию к самостоятельному закрытию, однако вследствие часто образующегося повышенного внутрилабиринтного давления (гидропса) могут перейти в хроническую форму. Электрофизиологические, рентгенологические и другие методы исследований не могут дать достоверный ответ на вопрос о наличии фистулы. Поэтому после проведения обследования при определенных результатах тестов решается вопрос о диагностической миринготомии (хирургической отсепаровки барабанной перепонки для ревизии барабанной полости). При обнаружении фистулы производится ее пластика.
Вестибулярной форме болезни Меньера посвящены отдельные исследования, проводившиеся в основном за рубежом. Для типичной болезни Меньера характерны следующие признаки. Обычно заболевание начинается в возрасте 25—45 лет, чаще болеют мужчины. Заболевание сопровождается приступами вестибулярного головокружения, длительностью до 6—12 ч, шумом в ушах, флюктуирующем снижением слуха по сенсоневральному типу с тенденцией к прогрессированию степени тугоухости, ощущением дискомфорта, распирания в пораженном ухе.
Обращает внимание существование большого количества пациентов с вторичным гидропсом лабиринта. Термин «вторичный» предполагает, что увеличение внутрилабиринтного давления происходит вследствие причин, имеющих системную распространенность, и происходящее во внутреннем ухе отражает проявление этих изменений. В одном из номеров «Лечащего Врача» (№9, 2000) мы подробно останавливались на особенностях диагностики и лечения этой патологии.
Подобные изменения предполагают проведение соответствующей терапии, включающей по крайней мере два компонента: нормализацию состояния венозного оттока и терапию гидропса лабиринта. На этом этапе работа с пациентом должна также проводиться при непосредственном участии невролога-вертебролога (мануального терапевта) и отоневролога. Индивидуальное сочетание физических и физиотерапевтических методов, а также комбинированная терапия гидропса (дегидратация, вестибулярная супрессия, вазоативное воздействие на регионарный кровоток во внутреннем ухе) позволяют добиваться излечения пациента. Методом этапной оценки состояния давления во внутреннем ухе также остается электрокохлеография.
Последние исследования в области иммунологии внутреннего уха свидетельствуют, что гидропс лабиринта может быть следствием аутоиммунного поражения внутреннего уха. Морфологические изменения характеризуются: дегенерацией клеток спирального ганглия, атрофией органа Корти, артериитом вокруг кохлеарного нерва и сосудистой полоски, развитием эндолимфатического гидропса. Для вестибулярных расстройств головокружение не является постоянным признаком. Если же оно присутствует, то схоже с меньероподобными головокружениями, сочетающимися с атаксией и приступами внезапного падения. При вестибулометрическом исследовании определяется двухсторонняя симметричная периферическая вестибулярная дисфункция. В клинической картине заболевания встречаются как различные сочетания слуховых и вестибулярных симптомов, так и полное их отсутствие на фоне только внезапных падений. Для практикующего врача возможность установить причину развития патологии внутреннего уха служит указанием для назначения кортикостероидной противовоспалительной терапии.
Лечение периферического вестибулярного синдрома можно условно разделить на две стадии — активного проявления заболевания и подострого состояния. На первом этапе важно проведение патогенетической терапии в комплексе с назначением вестибулярных супрессантов и противорвотных препаратов при сочетании головокружений с вегетативными проявлениями.
В лечении головокружений основное место занимают вестибулярные супрессанты. Термин «вестибулярный супрессант» является собирательным: так обычно называют препараты, которые уменьшают нистагм и ощущение головокружения, вестибулярную неустойчивость или купируют болезнь движения (укачивание).
По крайней мере четыре основных нейромедиатора вестибулярной системы вовлечены в формирование вестибулоокулярного рефлекса: глутамат, ацетилхолин, гамма-аминомасляная кислота и глицин, гистамин.
Глутамат — главный эксцитаторный нейромедиатор. Ацетилхолин является и периферическим, и центральным агонистом, воздействующим на мускариновые рецепторы. Эти рецепторы найдены в стволе мозга и костном мозге. Имеются сообщения о возможном их участии в формировании головокружения. Гамма-аминомасляная кислота и глицин — ингибирующие нейромедиаторы, обнаруженные в вестибулярных нейронах второго порядка и в глазодвигательных нейронах. Гистамин найден в различных центральных вестибулярных структурах, где он представлен диффузно.
Антихолинергические средства оказывают воздействие на мускариновые рецепторы. Важной особенностью для этой группы препаратов является то, что они не проникают через гематоэнцефалический барьер и поэтому неэффективны в лечении болезни движения. Также, в отличие от антигистаминных средств, антихолинергические препараты неэффективны, если их применять после того, как головокружение уже началось.
Все антихолинергические средства, используемые для купирования головокружения, имеют побочные эффекты: расширенние зрачков и седативный. Наиболее часто из препаратов этой группы применяются скополамин и атропин.
Имеются данные, указывающие на то, что центрально действующие антигистаминные препараты предотвращают болезнь движения и уменьшают выраженность вестибулярных проявлений, даже если симптомы уже появились. Большинство антигистаминных препаратов также обладает блокирующим эффектом кальциевых каналов. Однако седативный эффект, которым обладают антигистаминные препараты, оказывает неблагоприятное влияние на процессы вестибулярной адаптации, поэтому данную группу препаратов не следует рекомендовать пациентам для длительного применения.
Бензодиазепиновые препараты — GABA-модуляторы — действуют центрально для подавления вестибулярных реакций. Данные препараты применяются в малых дозах. Их основные недостатки — это привыкание, ухудшение памяти, повышенный риск падений и отрицательное воздействие на вестибулярную компенсацию.
Удачным сочетанием свойств патогенетического препарата с эффектом подавления ощущения головокружения характеризуется бетасерк (бетагистина дигидрохлорид). При воздействии на две группы Н-рецепторов одновременно происходят увеличение кровотока в лабиринтной артерии и супрессия информации, идущей через вестибулярные ядра. Бетасерк можно рассматривать как препарат выбора. В зависимости от патогенеза заболевания бетасерк может сочетаться с другими терапевтическими средствами (за исключением антигистаминных препаратов, сочетание с которыми приводит к ослаблению терапевтического действия обоих лекарственных средств).
Периферическая вестибулярная патология на фоне не проходящей атаксии в дальнейшем, как правило, компенсируется самостоятельно. Однако в целях скорейшего выздоровления пациента может быть использована вестибулярная реабилитация. Это комплекс упражнений, выполняемых самостоятельно или на специальных установках (постурографах или стабилографах) с биологической обратной связью. Включение вестибулярной реабилитации в комплексную терапию периферического вестибулярного синдрома, по нашему мнению, оправдано и должно выполняться под контролем врача. Рекомендуется подобные упражнения назначать после окончания применения пациентом вестибулярных супрессантов. Возможно, бетасерк является исключением, так как в последнее время в отечественной литературе появились работы, свидетельствующие об эффективности вестибулярной реабилитации при использовании бетасерка. С возрастом происходит ухудшение системы равновесия из-за изменений в структуре сенсорных систем и нервной ткани. Поэтому у пожилых людей, даже при наличии периферического вестибулярного синдрома, рекомендуется применять вестибулярную реабилитацию.
В заключение хочу подчеркнуть, что успех работы с пациентами, страдающими головокружениями и расстройствами равновесия, зависит от диагностических возможностей лечебного учреждения, взаимодействия врачей различных специальностей и использования всех средств, эффективных для лечения и реабилитации пациентов.
О. А. Мельников, кандидат медицинских наук АНО «ГУТА-Клиник», Москва
2.Причины
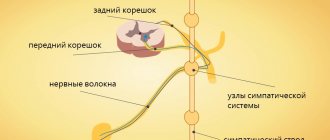
Предполагается, что источником вестибулопатического симптомокомплекса является воспаление парного вестибулярного нерва. Выдвигаются различные гипотезы относительно того, почему в воспалительный процесс вовлекается именно эта пара черепно-мозговых нервов, тогда как соседние остаются интактными; кроме того, неизвестен этиопатогенез самого воспаления. Учитывая результаты многочисленных клинических, медико-статистических, микробиологических, патоморфологических и других исследований, осуществляемых в этой связи, наиболее вероятными причинами сегодня представляются нейроинфекция (в особенности герпетическая), пищевая интоксикация, иммунно-аллергическая реакция (вероятней всего, опять же, это реакция на некую респираторную или иную инфекцию), или же специфическое, возможно генетически обусловленное, расстройство метаболизма. Наиболее аргументированной выступает вирусная гипотеза, которая подтверждается большим числом накопленных наблюдений, где четко прослеживается хронологическая связь между перенесенной ОРВИ и последующим развитием острой периферической вестибулопатии; правомерно допустить, что эта связь является также причинно-следственной.
Посетите нашу страницу Неврология
Описание и причины патологии
Заболевание характеризуется частичным поражением нерва вестибулярного аппарата, проявляющимся систематическими приступами головокружения с потерей равновесия. На звуковосприятие данные приступы не влияют, однако полное восстановление координационной функции может затянуться на длительный период – вплоть до нескольких недель. Сами приступы также имеют длительный характер, головокружение может продолжаться от двух – трех часов до 3-4 дней. Патологическое состояние впервые было описано в начале 20 столетия, более детальное описание аномального процесса создано в 1924 году, а название и классификация болезни в научной и практической неврологии укоренилось только к концу сороковых годов.
Патология встречается довольно часто и выступает третьей по частоте случаев синдрома головокружения. Возрастная категория, подверженная заболеванию – взрослые люди от 30 до 60 лет. Пик заболеваемости наблюдается в пред-летние месяцы (конец апреля — май). Причинами патологического состояния выступают различные этиологические факторы, поэтому лечение назначается в индивидуальном порядке. Специалисту важно выявить источник недуга, прежде, чем планировать восстановительные меры.
Первоисточники заболевания до конца не выяснены до сих пор. Большинство медиков склонны предполагать, что источником выступает воспалительный процесс, который частично поражает вестибулярные нервные волокна. Чаще всего головокружение проявляется после перенесенной вирусной инфекции (ОРВИ). Сама патология провоцирует и такие состояния, как развивающийся энцефалит, что наталкивает на предположение, что первоисточником аномалии является находящийся в организме в инкубационном состоянии вирус герпеса. В пользу теории выступают и многочисленные случаи, когда нейронит вестибулярного аппарата проявлялся в границах одной семьи, проживающей в одном доме, в одно и то же время.
Некоторые специалисты склонны думать, что первичное инфицирование затрагивает и процессы иммунной реакции, запуская последующее аллергическое отторжение. В результате такой реакции происходит воспаление нервных волокон, а патоген в виде вируса лишь катализирует эту реакцию. Чаще всего поражается верхняя зона нервного канала вестибулярного аппарата, воспаление нижнего участка встречается на порядок реже. При этом сопредельные слуховые нервные волокна остаются не тронутыми. Имеют место случаи, когда заболевание стартует в результате токсического воздействия на организм. Обычно провокаторами выступают антибактериальные средства (антибиотики), принимаемые длительный период времени или в повышенной дозировке.
3.Симптомы
Вестибулярный нейронит манифестирует остро и протекает приступообразно, обычно в виде однократного эпизода, изредка с отдаленными по времени рецидивами. В большинстве случаев атака острой периферической вестибулопатии разрешается спонтанно в течение нескольких дней, оставляя резидуальную симптоматику, которая также постепенно затухает за несколько недель. Известно, однако, что у лиц пожилого и старческого возраста период реконвалесценции (полного выздоровления) нередко затягивается на месяцы.
Классическая симптоматика – интенсивное, трудновыносимое головокружение; тошнота, рвота; расстройства равновесия и координации. При неврологическом осмотре выявляются нистагмоидные движения глазных яблок, атаксия в позе Ромберга.
Диагностика вестибулярного нейронита достаточно сложна, она требует от врача высокой квалификации и большого клинического опыта, поскольку те же клинические проявления присущи множеству других заболеваний. Одним из важнейших дифференциально-диагностических критериев служит, в частности, отсутствие нарушений слуха. Дифференциальная диагностика может также потребовать дополнительных исследований (ВМВП, МРТ и т.д.).
О нашей клинике м. Чистые пруды Страница Мединтерком!
Признаки вестибулярного нейронита
Основным симптомом является резкое головокружение, проявляющееся ощущением продолжением движения в пространстве без передаваемых телу физических усилий. Человеку кажется, что его тело кружится, падает (проваливается) или раскачивается на невидимых волнах. Окружающие предметы также могут иллюзорно перемещаться. В зависимости от стороны поражения нервных волокон будет и ощущаться движение предметов. Вещи «передвигаются» в том направлении, в каком расположен воспаленный нерв. Сила головокружения, как правило, нарастает при попытках изменить положение тела и повернуть голову в другом направлении, проявить физическую активность. Интенсивность аномалии несколько снижается, если пациент пытается сфокусироваться на одной визуальной точке или предмете. Параллельно неустойчивому состоянию больного может сильно тошнить, проявляться рвотные позывы. При попытках встать или самостоятельно передвигаться, тело не слушается, шатается, отсутствует равновесие.
Некоторые пациенты отмечают, что основному длительному приступу за несколько дней или часов до этого предшествовали эпизодические, секундные нарушения координации и равновесия. В остром состоянии патология сохраняется от пары часов до пары дней, затем координация восстанавливается, но не полностью. Легкая шаткость сохраняется вплоть до нескольких недель. После перенесенного приступа рецидива не наблюдается. Исключение составляют лишь 2% заболевших, которые переносят недуг вторично на симметричной, здоровой до этого стороне. Если приступы происходят вторично несколько раз, то медикам необходимо пересмотреть диагноз.
Если нервный столб претерпел тяжелое воспаление, может сохраниться стойкая вестибулярная дисфункция. С течением времени она также компенсируется, на качество жизни и общие нервные функции такой феномен существенно не сказывается.
4.Лечение
Терапия, в силу этиологическую неясности заболевания, носит паллиативный характер и направляется на устранение доминирующих симптомов. Назначают вестибулярные супрессанты, препараты для подавления рвотных позывов, по показаниям – транквилизаторы, диуретики и т.п. Хороший эффект обнаруживает специальная вестибулярная гимнастика. Важно отметить, что без соблюдения предписаний на реабилитационный период весьма высока вероятность хронизации процесса с остаточными клиническими признаками одностороннего вестибулярного поражения.
Применяемые методы диагностики
При первых признаках возникновения болезни следует обратиться к консультации узконаправленных специалистов – невролога и отоларинголога. Так как координационные дисфункции сохраняются длительное время, выявить заболевание не составляет труда. Однако, существуют заболевания, имеющие схожую симптоматику, важно дифференцировать их от вестибулярного нейронита. Первоначально проводится тщательный осмотр, сбор анамнеза и двигательное тестирование. При расположении тела в определенных позах происходит его отклонение в сторону пораженного нерва. Взгляд также пытается сместиться в сторону больного нерва. Данные тесты имеют эффективность на протяжении двух недель после перенесенного приступа.
Аудиометрия, применяемая отоларингологом в качестве исследовательского метода, исключает изменения, произошедшие в органах слуха. Если у больного не наблюдается тугоухости, есть повод считать, что вестибулярный нерв затронут недугом лишь частично, что выступает одним из признаков рассматриваемого заболевания.
Обязательным шагов в обследовании является обращение к вестибулологу, который инструментальными способами определит общее состояние вестибулярного аппарата. Данные методы позволяют определить односторонний характер изменений в нервных волокнах. В клинических случаях на помощь специалистам приходит магнитно-резонансная томография головного мозга, которая поможет исключить иные дегенеративные процессы в нервной сети и выявить косвенные признаки недуга.
Если основные признаки болезни дополняются параллельно протекающим острым отитом, расстройством слуха, посттравматическим состоянием, предшествующим воздействием резко меняющегося внешнего атмосферного давления, натуживанием, сильным кашлевым синдромом, шумом в ушах, распирающим ощущением внутри уха, головными болями, то врачам необходимо пересмотреть первичный диагноз в сторону иных расстройств. Также, если все признаки нейронита полностью исчезают в течение первых суток после первичного приступа, есть большая доля вероятности, что человек перенес ишемическую атаку.
Последствия и осложнения
Тяжелым осложнением вестибулопатии может стать гнойный лабиринтит, который, в свою очередь, иногда переходит в менингит. Поэтому воспаление во внутреннем ухе необходимо лечить под тщательным контролем врача.
Вестибулопатия, к тому же, негативно влияет на общее качество жизни. Головокружения и мигрени ухудшают трудоспособность. К тому же такие проявления могут стать причиной несчастных случаев, ДТП.
При запущенных стадиях может поражаться слуховой нерв, что приводит к развитию тугоухости.
Также это состояние может приводить к когнитивным нарушениям.
Профилактика
Следует практиковать такие методы профилактики:
- Ограничивать ситуации, провоцирующие приступ вестибулопатии.
- Правильно питаться, не допуская недостатка витаминов и минералов. При необходимости принимать периодически витаминно-минеральные комплексы.
- Полноценно отдыхать, спать не менее 7 часов в сутки.
- Отказаться от вредных привычек.
- Ежедневно выполнять физические упражнения, заниматься йогой, пилатесом, плаванием.
- Своевременно лечить бактериальные и вирусные заболевания.
- При проявлениях вестибулопатии обращаться к врачу.
Источники литературы
Брандт Т., Дитерих М., Штрупп М. Головокружение: пер. с англ. // М.: Практика, 2009.
Бронштейн А., Лемперт Т. Головокружение; пер. с англ, под ред. В.А. Парфенова; [предисл. Н.Н. Яхно]. – М.: ГЭОТАР-Медиа, 2010.
Парфенов В.А., Замерград М.В., Мельников О.А. Головокружение: диагностика и лечение, распространенные диагностические ошибки: Учебное пособие. // М.: МИА, 2009.
Kattah JC, Talkad AV, Wang DZ, Hsieh YH, Newman-Toker DE. HINTS to diagnose stroke in the acute vestibular syndrome: three-step bedside oculomotor examination more sensitive than early MRI diffusion-weighted imaging. Stroke. 2009 Nov;40(11):3504-10.
Диета
Бессолевая диета
- Эффективность: 5-10 кг за 13 дней
- Сроки: 13 дней
- Стоимость продуктов: 4500-8000 рублей за 13 дней
При некоторых заболеваниях, провоцирующих вестибулопатию, рекомендуется придерживаться бессолевой диеты или ограничивать количество соли в меню.
В целом питание должно быть рациональным и разнообразным, и в рацион должны обязательно входить свежие фрукты и овощи, мясо, рыба, молочные продукты, орехи, растительные масла.
Отказаться следует от спиртного.
Общие сведения
Вестибулопатией называют нарушение нормального функционирования вестибулярного аппарата, при котором проявляются характерные симптомы. Код вестибулопатии по МКБ-10 — H81 (Нарушения вестибулярной функции).
Нормальную ориентацию человека в пространстве и его равновесие в положении вертикально обеспечивает вестибулярный аппарат. Нарушения в его работе приводят к тому, что у человека отмечается спутанность сознания, головокружения, невозможность пребывать в положении стоя. Это состояние также называют лабиринтопатией. Оно может развиваться вследствие разных причин и заболеваний, развиваясь в любом возрасте у каждого человека. Иногда вестибулопатия является врожденной патологией.
Может проявляться как отдельный синдром или как признак психоневрологических расстройств. Во втором случае лечить это заболевание сложнее. Как проявляется эта патология, и какие методы лечения целесообразно практиковать, речь пойдет в этой статье.