В нейрохирургической практике опухоли головного мозга делятся на первичные и вторичные. К первичным относятся те, которые образуются в мозговых тканях, близлежащих лимфатических узлах, черепных нервах, сосудах. Вторичные (дочерние) являются результатом метастазирования раковых клеток из других органов.
Выбор терапии зависит от гистологического типа и локализации новообразования. К основным способам лечения относятся скальпельные или лазерные операции, химио- и радиотерапия. Очень часто все эти методы комбинируются между собой.
Хирургическое вмешательство
Операция на головном мозге – сложный трудоемкий процесс, последствия которого непредсказуемы и обусловлены расположением опухоли. Любые осложнения, такие как кровотечения, инфекции, повреждения сосудов и нервных волокон, отеки, могут привести к когнитивным и двигательным негативным изменениям:
- парезам – потере мышечной силы с нарушением координации и походки, тремором конечностей;
- апраксии – неспособности выполнять привычные или последовательные движения, необходимые для осуществления целенаправленных задач;
- агнозии – невозможности идентифицировать объекты посредством органов чувств из-за расстройств восприятия информации: слуховых, зрительных, вкусовых, обонятельных, тактильных, пространственных;
- гемианопсии – выпадению полей зрения;
- афазии – полной или частичной утрате речи;
- дизартрии – искаженному и затрудненному произношению некоторых звуков и слов;
- алексии – трудностям узнавания букв, понимания смысла прочитанного;
- аграфии – потере навыков письма, согласования букв, предлогов, слогов даже при сохраненном интеллекте;
- ухудшению памяти, внимания, мышления.
Нарушение психических функций может происходить и по другой причине. За период разрастания опухоли головной мозг подвергался компрессии некоторых отделов, отвечающих за определенные функции, к чему он успел адаптироваться. Но вследствие удаления новообразования ткани оказываются в непривычном для них положении, а это также становится основанием для сбоев церебральной деятельности.
Приоритет хирургическому методу отдается тогда, когда злокачественное образование имеет четкие границы. Противопоказаниями для операции становятся:
- множественные очаги опухолевого процесса;
- тяжелые хронические заболевания в стадии обострения;
- метастатические поражения окружающих тканей;
- кахексия – крайнее истощение.
Нарастающие головные боли в постоперационном периоде – явление редкое, и о нем необходимо сразу сообщать медперсоналу, так как они сигнализируют о внутричерепном отеке. В подобной ситуации назначаются капельницы с анальгетиками и добавляются стероиды.
Виды опухолей
Новообразования, формирующиеся в головном мозге, могут быть:
- Доброкачественными – ткани опухоли не содержат раковых клеток. Неоплазии такого типа характеризуются четкими краями и медленным ростом. Они значительно легче поддаются оперативному лечению, но могут малигнизироваться, т. е. превращаться в рак;
- Злокачественные опухоли – содержат патологические клетки, способные бесконтрольно делиться и метастазировать в другие органы. В данном случае заболевание трудно контролируется, на поздних стадиях операция невозможна. Лечение в этом случае непростое, имеет большую стоимость и, как правило, плохие прогнозы.
Глиома головного мозга
Глиома
Данный вид опухолей диагностируется чаще, на его долю приходится примерно 60% от всех видов рака, образующихся в головном мозге. Опухоль формируется из клеток глии. В большинстве случаев это первичное новообразование, чаще всего формируется в зоне хиазм или желудочков, но может поражать и ствол головного мозга, патогенез редко распространяется на кости черепа, однако, в редких случаях такое возможно. Величина глиом, как правило, до 14 см. Метастазы редки, рост обычно медленный, но из-за проникания в соседние ткани, границы очага трудно различимы.
Известно три разновидности
- астроцитома – диагностируется чаще других (на ее долю приходится около 50% из числа глиом);
- олигодендроглиома – до 10% случаев;
- эпендимома – реже 7%.
По классификации Всемирной организации здравоохранения есть 4 стадии глиомы:
- Первая стадия – доброкачественная. Для нее характерен медленный рост. Пример: гигантоклеточная астроцитома.
- Вторая стадия. Особенности: пограничная степень злокачественности с медленным ростом ткани, легко переходит в 3 и 4 стадию. В данном случае выделяют только один симптом рака – клеточную атипию.
- Третья и четвертая стадия. В этом случае опухоль имеет все признаки рака, например, некротические изменения при мультиформной глиобластоме.
Астроцитома головного мозга
Удаление больших размеров астроцитомы GRADE II WHO правой височной доли (до операции)
Это злокачественное новообразование разной степени агрессивности, диагностируется довольно часто. Начало дают переродившиеся глиальные клетки – астроциты (отсюда и название – астроцитома). Различают:
- Обычные астроцитомы: протоплазматическая, фибриллярная и гемисроцитарная.
- Особые астроцитомы: церебеллярная, пилоидная, микроцистная и субэпендимальная.
Астроцитомы различают по стадии злокачественности:
- К первой стадии (доброкачественная опухоль) относят пилоидную или пилоцитарную астроцитому головного мозга.
- Вторая стадия злокачественности: фибриллярная опухоль – это тоже обычная неоплазия, второй степени злокачественности.
- Третья стадия уже является раком. К ней относят анапластическую астроцитому головного мозга.
- Наиболее опасны для жизни – глиобластомы (гигантоклеточная глиобластома и глиосаркома), которые относят к 4 стадии и характеризуются стремительным ростом и возможностью давать метастазы.
Кроме названых есть и другие виды астроцитом, например, эпендимома (развивается из клеток желудочков), олигодендроглиома (передний мозг) – растут достаточно медленно без формирования метастаз и глиому ствола головного мозга.
Менингиома головного мозга
Удаление большой менингиомы средней черепной ямки до операции
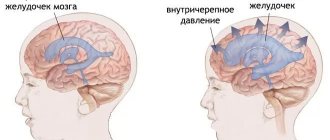
Начало патогенезу дают патогенные клетки в поверхностной оболочке, которые окружают мозговые ткани. Новообразование имеет овальную форму, медленно растет, поэтому считается доброкачественным. Менингиомы диагностируются в 15% случаев (от числа всех опухолей мозга). Риск перерождения в рак составляет около 3-4%. Проявляющиеся клинические признаки обуславливаются повышением внутричерепного давления и сдавливанием ткани. При малигнизации (перерождение соматических клеток в канцерогенные) менингиомы приобретают агрессивный характер. Обычно образуется более одного очага, возможно распространение на спинной мозг. После оперативного лечения высокая вероятность образования рецидивов. Как правило, патологию диагностируют случайно, потому что симптомы проявляются только, когда очаг достигнет больших размеров. Ранних признаков болезни нет.
Обратите внимание. Менингиомы чаще формируются у лиц женского пола.
Другие виды опухолей головного мозга
Разновидностей новообразований достаточно много. Вот некоторые из тех, которые диагностируются сравнительно часто (кроме вышеназванных):
- медуллобластома – рак головного мозга, начало которому дают структуры мозжечка;
- герминома – формируется из зародышевых клеток, чаще всего ее выявляют в первой половине жизни человека;
- краниофарингеома – развивается в области гипофиза в основании головного мозга;
- шаваннома – образуется из переродившихся шванновых клеток;
- опухоли в районе шишковидной железы.
Химиотерапия
Химиопрепараты способны оказывать нейротоксическое влияние на ЦНС, заключающееся в когнитивных расстройствах. Действие цитостатиков выражено в прекращении процессов роста, развития, механизма деления клеток, к сожалению, не только злокачественных, но и нормальных. Вводятся противоопухолевые средства различными путями:
- перорально – через рот;
- парентерально – постановкой внутримышечных, внутривенных, внутриартериальных инъекций;
- непосредственно в саму опухоль или окружающие ее ткани;
- в полости, оставшиеся после удаления;
- в эпидуральное пространство (цереброспинальную жидкость).
Поскольку все эти лекарства представляют собой вещества с высокой биологической активностью и отсутствием избирательности, страдают костный мозг, слизистые пищеварительной системы, волосяные фолликулы. Выраженность и частота нежелательных явлений зависят от вида цитостатика, используемой дозировки, схемы введения, общего состояния пациента. Наиболее характерные побочные эффекты:
- угнетение гемопоэза (лейкопения, тромбоцитопения, анемия);
- симптомы интоксикации – тошнота, рвота, диарея;
- стоматиты;
- алопеция – потеря волос на всех участках тела;
- аллергические реакции – сыпь, кожный зуд, эритемы;
- развитие кардиомиопатии;
- нейротоксичность;
- гепатотоксичность;
- нефротоксичность;
- тромбофлебиты и флебосклероз;
- местнораздражающее действие с некрозом и изъязвлениями вплоть до обнажения сухожилий, мышц;
- гриппоподобный синдром – озноб, повышение температуры, слабость, головная и мышечные боли.
Подбор конкретного ЛС зависит от чувствительности к нему живых раковых клеток, взятых из организма человека. Резистентность определяется с помощью тестирования, что дает возможность избежать приема неэффективных препаратов и не упустить время.
Стоимость лечения
| Наименование услуги | Цена, руб. | Ед. измерения |
| Консультация врача онколога радиотерапевта | 1 500 | шт. |
| Консультация врача детского онколога | 0 | шт. |
| Повторная консультация специалистов | 500 | шт. |
| Топометрия на специализированном компьютерном томографе первичная | 15 000 | процедура |
| Топометрия на специализированном компьютерном томографе повторная | 7 000 | процедура |
| Дозиметрическое планирование лучевой терапии (томотерапии) первичное | 20 000 | шт. |
| Дозиметрическое планирование лучевой терапии (томотерапии) повторное | 7 000 | шт. |
| Лучевая терапия (томотерапия), включая IMGRT (*) | 315 000 | курс |
| Лучевая терапия (томотерапия) стереотаксическая радиочастотная хирургия (*) | 315 000 | курс |
| Лекарственная сопроводительная терапия: внутривенные введение в процедурном кабинете (без учета стоимости лекарственных препаратов) | 1 000 | процедура |
| Лекарственная сопроводительная терапия: внутримышечное введение в процедурном кабинете (без учета стоимости лекарственных препаратов) | 200 | процедура |
| Топометрическая разметка | 750 | процедура |
| Проведение исследования плана лучевой терапии по абсолютной дозиметрии на специализированном фантоме “Cheese Phantom Accuray” | 15 000 | процедура |
| Проведение процедуры гарантии качества (QA) плана лучевой терапии на специализированном фантоме “PTW Octavius” | 30 000 | процедура |
Вид лучевой терапии и количество сеансов курса определяется врачебной комиссией индивидуально для каждого пациента исходя из локализации, нозологии опухоли и с учетом анамнеза.
Бесплатная онлайн консультация
Записаться
Лучевая терапия
По окончании ее проведения могут также возникнуть нежелательные реакции из-за воздействия гамма-лучей на близлежащие ткани, повреждения и распада деструктивных клеток. Развиваются они спустя 1-2 недели после лечения, проявляясь в виде:
- снижения лейкоцитов, тромбоцитов, эритроцитов;
- общей интоксикации – тошноты и рвоты;
- сухости, шелушения, зуда кожных покровов головы и шеи, красных пятен, пузырьковых высыпаний;
- кровоизлияний, язв, ожогов мягких тканей;
- потери слуха вследствие отечности слухового канала;
- диплопии (двоения в глазах);
- выпадения волос;
- потери аппетита;
- чувства усталости и недомогания;
- нарушения координации и судорог.
Данное лечение применяется как индивидуально, так и в постоперационном периоде для удаления остаточных структур, прорастающих в окружающие ткани.
Одной из методик лучевой терапии считается стереотаксическая радиохирургия, принцип действия которой состоит в однократном облучении патологических очагов высокими дозами при участии аппаратов Гамма-нож и Кибер-нож. Она является альтернативой традиционным операциям и позволяет проводить манипуляции без общего наркоза, иссечения тканей и трепанации черепа. Отличается высокой точностью и незначительным риском осложнений. Большим недостатком техники можно назвать отсроченность результата, поэтому в случаях проявления острой симптоматики ее не используют.
Причины появления опухоли головного мозга у взрослых и детей
Согласно официальной статистике, около 6 % из всех новообразований приходится на опухоли в черепной коробке. В детском возрасте они встречаются реже, у пожилых риск развития доброкачественных или злокачественных образований выше, а лечение проходит сложнее. Хотя до сих пор нет точных данных о том, по каким причинам клетки меняют структуру и начинают неконтролируемо расти. Выявлена взаимосвязь между развитием опухолевых процессов и следующими факторами:
- некоторые генетические заболевания, онкология у родственников;
- воздействие токсинов, канцерогенов, ионизирующего излучения;
- иммунодефицитные состояния;
- черепно-мозговые травмы;
- внутриутробные нарушения развития мозговых тканей плода.
Противопоказания после операции
Несмотря на большие успехи современной медицины в создании новых протоколов и оборудования, лечение патологии довольно сложный процесс, требующий физических и психических усилий. Реабилитация после удаления опухоли головного мозга под руководством профессионалов поможет преодолеть последствия заболевания, вернуться к прежнему образу жизни. И начинается она с ряда запретов, при которых недопустимы:
- употребление алкоголя длительный период;
- посещения сауны, бани;
- авиаперелеты в течение трех месяцев;
- активные занятия спортом на протяжении года, при которых есть риск получить травму головы (хоккей, футбол, бокс);
- пребывание на солнце и в солярии;
- пробежки. Лучше их заменить быстрой ходьбой;
- санкур- и грязелечение.
Как проводят операцию?
Нейрохирургические операции по удалению злокачественных опухолей – сложные и высокотехнологичные. Врачу важно удалить новообразование полностью, и при этом не повредить функционально значимые зоны мозга.
Процедуры, определяющие успех операции, часто начинаются ещё до её начала. Врачи проводят тщательное обследование пациента, особенно при глубоком залегании опухоли. Они определяют границы опухоли при помощи ПЭТ или функциональной МРТ. Затем требуется выявление функционально значимых зон, чтобы обойти их, рассекая мозговую ткань. Для этого используется функциональное картирование и электрофизиологическое исследование. При необходимости исследования могут быть выполнены прямо во время операции.
Операция проводится под стереотаксическим контролем. Стереотаксис позволяет врачу идеально ориентироваться внутри черепа пациента. Классический вариант подразумевает использование жесткой рамы, которую фиксируют винтами к надкостнице. В последние годы получили распространение системы безрамного стереотаксиса.
Важнейшая задача нейрохирурга, определяющая успех операции, состоит в полном удалении опухоли. Но для этого её нужно отличить от здоровой ткани. Выглядят они практически одинаково. Чтобы найти границы новообразования, используется флуоресцентная диагностика и лазерная спектроскопия. Врач использует вещество, которое поглощается патологическими клетками и заставляет их светиться.
Немецкое исследование с участием 350 пациентов показало, что без флуоресцентной диагностики только у 1 из 3 пациентов глиобластому удается удалить полностью, а при её использовании – в 2/3 случаев. Вероятность отсутствия рецидива опухоли в течение 6 месяцев после операции увеличивается в 2 раза.
Наш эксперт в этой сфере:
Малахов Игорь Юрьевич
Врач-нейрохирург
Врач высшей квалификационной категории
Опыт работы: Более 27 лет
Позвонить врачу
Позвонить врачу
Что входит в реабилитацию
Восстановление занимает довольно продолжительное время, и чтобы вернуть прежние функции головного мозга, нужно начинать нейрореабилитацию как можно раньше. Для этого привлекаются специалисты многих областей и различное оборудование. Мультидисциплинарная команда врачей, педагогов, среднего медперсонала разрабатывает индивидуальную программу, адаптированную под каждого пациента. Медикаментозная неврологическая терапия совмещается с услугами дефектолога, нейропсихолога, логопеда. Среди методик используются:
- физиотерапия с привлечением индуктотермии, лазеротерапии, УВЧ, электрофореза, магнитотерапии для стимуляции обмена веществ, купирования болей, ускорения регенерации и т.д.;
- ЛФК со специальными тренажерами, направленными на наращивание подвижности конечностей, мелкой моторики рук, уменьшение отечности и скованности в них. Упражнения помогут восстановить баланс тела, умение сидеть, стоять и ходить;
- кинезио-и иглотерапия – воздействие на биоактивные точки для стимуляции всевозможных биологических процессов;
- психотерапевтическая помощь – снятие признаков депрессии, преодоление страхов и комплексов, приобретение позитивного настроя;
- лечебный массаж – улучшение кровоснабжения, эластичности и тонуса мышц, повышение иммунитета;
- трудотерапия – обучение самообслуживанию, личной гигиене, приобретению навыков ведения домашнего хозяйства, использования бытовой техники без постороннего участия;
- диетотерапия – сбалансированное питание с оптимизацией под особенности больного.
В некоторых ситуациях понадобится сопровождение химиотерапевтов и радиологов, диагностический контроль.
Сегодня лечение рака вышло на новый уровень. Разработанная уникальная техника, степень эффективности которой доказана уже более чем двадцатилетней практикой, дает надежду многим пациентам. Действие уникальной методики, используемой в нашей клинике доктора Борисова, называемая Избирательная хронофототерапия (ИХФТ) в основе которой лежит фотодинамическая терапия способна активируя каскад биохимических и клеточных реакций регулировать уровень показателей иммунного статуса, демонстрирует прекрасный результат как при самостоятельном применении, так и в комплексе с другими методами. Что значительно снижает опасность рецидивов онкозаболеваний и тяжесть побочных явлений от цитостатических средств, при этом усиливая их действие на пораженные клетки.
Щадящая методика доктора Борисова может использоваться неоднократно, рекомендуется курсовое лечение. Количество процедур регулируется схемой лечения и достижением необходимого результата.
Мы рекомендуем принимать капсулы ВИАЛАЙФ или раствор ВИАЛАЙФ, ведь в них содержатся максимально возможная концентрация хлорофилла, который:
- укрепляет иммунную систему;
- усиливает регенерацию клеток;
- насыщает ткани кислородом;
- оказывает антиоксидантное, противовоспалительное, детоксикационное действие.
Диагностика
Поскольку новообразования головного мозга не имеют специфических симптомов, врачу предстоит задача исключить другие заболевания и объемные процессы в черепной коробке, а также выяснить идет ли речь о первичной опухоли или о метастазах из других органов.
Наибольшей информативностью в этом плане отличается магнитно-резонансная томография (МРТ). С помощью этого метода можно достаточно достоверно проводить дифференциальную диагностику и даже уточнить природу первичного новообразования. МРТ с контрастным усилением позволяет точно определить расположение и количество метастатических опухолей, а по своим возможностям значительно превосходит компьютерную томографию (КТ), которая более чувствительна в оценке кровоизлияний и изменении костей. МРТ эффективно обнаруживает метастазы у 70-80%, тогда как КТ только у 50% пациентов.
В обязательный объем обследования, помимо МРТ также входят:
- электроэнцефалография, с целью исключения судорожной активности; рентгенография органов грудной клетки, УЗИ органов брюшной полости и малого таза, остеосцинтиграфия — для поиска первичной опухоли (при метастазах в мозг);
- исследование крови с целью оценки общего состояния организма и работы печени и почек;
- если первичный очаг обнаружен, то проводится его оценка методами КТ или МРТ;
- если имеют место метастазы в мозг, но первичный очаг перечисленными выше способами найти не удается, то задействуют КТ брюшной полости и малого таза, КТ грудной клетки, МРТ или позитронно-эмиссионную томографию (ПЭТ) всего тела, эндоскопические исследования органов пищеварения.
Окончательный диагноз выставляется по результатам гистологического исследования опухоли. Для этого ее клетки изучают под микроскопом и сравнивают их строение со строением нормальных клеток. Получить ткани опухоли можно разными способами:
- Открытая биопсия. Если новообразование располагается поверхностно и доступно хирургическому вмешательству, то проводится трепанация черепа, опухоль удаляют и отправляют на анализ.
- Пункционная биопсия проводится, если риск операции превышает возможную пользу от нее. В этом случае забор тканей осуществляется тонкой иглой.
- Стереотаксическая биопсия показана при опухолях, которые труднодоступны для открытой операции или при противопоказаниях к ней. Представляет собой пункционную биопсию, которая проводится под контролем сложных нейронавигационных систем.
Современные системы навигации при проведении стереотаксической биопсии позволяют контролировать перемещение иглы с точностью до десятых долей миллиметра.
Цели реабилитации
В задачи программы входят предотвращение метастазирования и рецидивов рака, возрождение утраченных функций, активизация мыслительных процессов. К счастью, человеческий мозг обладает большим потенциалом к восстановлению, если его структуры не повреждены окончательно. Например, нарушение части коры, ответственной за речь, компенсируется за счет тренировки мелкой моторики. В момент регенерации мозга происходит выработка ростовых факторов, которые не только воссоздают поврежденные фрагменты, но и стимулируют рост новых. Поэтому основной миссией нейрореабилитации является обеспечение мозга внешними раздражителями и соответствующей медикаментозной поддержкой.
Когнитивная реабилитация направлена на возобновление навыков ведения разговора, долговременной и кратковременной памяти, умения концентрировать и удерживать внимание. Для этого используются ноотропные препараты совместно с игровыми приемами (складыванием слов из пазлов, написанием дневников). Если же полное восстановление функций невозможно, необходимо приложить все усилия для адаптации человека к возникшим ограничениям, что существенно облегчит ему жизнь.
Физическая активность
В первые послеоперационные дни делается легкая дыхательная гимнастика для предупреждения госпитальной пневмонии, тромбообразования и других осложнений, связанных с гиподинамией. После перевода больного из реанимации и стабилизации состояния внимание уделяется восстановлению утраченных движений. При отсутствии противопоказаний разрешается вставать на ноги и пробовать ходить. Затем добавляются дополнительные приспособления – утяжелители, мячи. Упражнения должны выполняться без болевых ощущений и переутомления.
Важно постоянно акцентировать внимание и хвалить пациентов, чтобы мотивировать на достижение новых успехов, так как большая часть из них склонна к отрицанию и депрессии. Положительная динамика даст возможность понять, что жизнь не закончилась и возвращение к прежнему существованию вполне достижимо.
Врачи «Клиники доктора Борисова» оказывают помощь людям с нарушениями различной степени сложности. Это непростой период как для самих прооперированных, так и для членов их семей. Но нужно быть готовыми к тому, что для полного восстановления понадобится немало времени или достигнуть прежнего уровня состояния будет невозможно. Наши специалисты стараются делать все, чтобы были получены максимально положительные результаты. Приглашаем на бесплатную первичную консультацию, где мы сможем ознакомиться с Вашей проблемой и вместе найти пути ее решения.