ПЕЧЕНОЧНАЯ ЭНЦЕФАЛОПАТИЯ в практике врача скорой медицинской помощи
Какие клинические симптомы позволяют диагностировать ПЭ? Каковы проявления неврологических нарушений на разных стадиях развития ПЭ? В чем заключаются особенности развития ПЭ при алкоголизме? Каких ошибок должен избежать врач при лечении ПЭ?
Этиология и патогенез
Печеночная энцефалопатия (ПЭ) представляет собой потенциально обратимое расстройство нервной и психической деятельности, возникающее при любом из заболеваний печени, протекающем с недостаточностью печеночно-клеточной функции. В большинстве случаев ПЭ осложняет течение терминальной стадии хронических диффузных заболеваний печени или острого некротизирующего (фульминантного) гепатита. Установлено, что при поражении печени любой этиологии ПЭ может привести к развитию комы и стать непосредственной причиной смерти пациента (см. таблицу 1).
| Таблица 1. Причины развития ПЭ. | ||
| Вариант энцефалопатии | Выживаемость | Этиология |
| Острая энцефалопатия без фиброза/цирроза печени | 20–45% | Вирусный гепатит. Алкогольный гепатит. Острые отравления (химические и биологические яды, лекарства). Абстинентный синдром |
| Острая энцефалопатия на фоне фиброза/цирроза печени | 70-80% | Форсированный диурез Рвота, понос Кровотечение ЖКК Инфекции Прием алкоголя Абстинентный синдром Запор Избыток белка в рационе Хирургические вмешательства Прием седативных средств |
| Хроническая портосистемная энцефалопатия при терминальном заболевании печени | 100% | Портосистемное шунтирование Контраминация кишечника Избыток белка в рационе |
| Рисунок 1. Механизм развития ПЭ. |
Патогенез ПЭ не до конца установлен. Считается, что развитие ПЭ является результатом сочетанного влияния на ЦНС нескольких механизмов, активность которых инициируется и поддерживается выраженным нарушением печеночного клиренса токсинов и метаболитов (см. рисунок 1). Наиболее существенным для развития ПЭ считают:
- быстро нарастающее увеличение концентрации аммиака в плазме;
- увеличение плазменной концентрации и нарушение баланса между синтезом и катаболизмом нейротрансмиттеров и их предшественников в ЦНС.
Клинические симптомы и диагноз ПЭ. Тип и количество избыточных, «токсических» метаболитов, циркулирующих в плазме и ЦНС, в той или иной степени коррелируют с различными симптомами ПЭ, к числу которых относят:
- нарушение сознания;
- изменение личности;
- расстройство интеллекта;
- собственно неврологические нарушения (см. таблицу 2).
| Таблица 2. Шкала оценки нарушений сознания Глазго (GCS). | ||
| Симптом | Выраженность симптома | Балл |
| Сознание | ориентирован | 5 |
| спутанность/заторможенность | 4 | |
| Словесная реакция | ответ невпопад | 3 |
| невнятные звуки | 2 | |
| ответа нет | 1 | |
| выполняет команды | 6 | |
| целенаправленная реакция на боль | 5 | |
| ненаправленная реакция на боль | 4 | |
| Двигательная реакция | сгибательная реакция на боль | 3 |
| разгибательная реакция на боль | 2 | |
| нет реакции | 1 | |
| спонтанная | 4 | |
| Реакция глаз | на голос | 3 |
| на боль | 2 | |
| нет | 1 | |
| Суммарный показатель (10–15 баллов): сопор, 5—10 баллов: прекома, 0—5 баллов: кома. | ||
Механизм развития ПЭ
К ранним признакам нарушений сознания (НС) при ПЭ относят уменьшение спонтанных движений, фиксированный взгляд, заторможенность, апатию. Для нарушения сознания при ПЭ в принципе характерны сонливость и инверсия нормального ритма сна и бодрствования. При этом ухудшение состояния и переход сонливости в кому могут произойти в течение очень короткого времени. Для определения степени НС нередко применяют шкалу Глазго (см. таблицу 2). Однако в клинической практике для оценки глубины НС именно при ПЭ используют более простую качественную шкалу, в соответствии с которой:
- для I стадии НС характерны ослабление концентрации внимания, эйфория и тревожность;
- для II стадии характерны появление сонливости, дезориентация, изменения личности и неадекватное поведение;
- на III стадии НС развиваются ступор, гиперсомния и спутанность сознания, однако больной может выполнять простые команды и произносить слова членораздельно;
- при IV степени НС пациент впадает в кому и контакт с ним оказывается невозможен.
Неврологические нарушения при ПЭ в целом не носят специфического характера и могут также развиваться при уремии, выраженной дыхательной и сердечной недостаточности. Однако одним из наиболее патогномоничных неврологических симптомов ПЭ считают развитие «хлопающего» тремора (астериксиса), отличительной чертой которого является неспособность пациента удерживать фиксированную позу. Наибольшая выраженность гиперкинеза мышц конечностей при поддержании постоянной позы и его уменьшение при движении позволяют дифференцировать астериксис от тремора при алкогольном делирии и нейроэнцефалопатии.
Наиболее надежным способом определить степень нарушений интеллекта при ПЭ является проведение теста связывания чисел (тест Рейтана). Изменения личности и интеллекта при ПЭ наиболее трудны для диагностики, поскольку всегда накладываются на конституциональные, приобретенные ранее нарушения и всегда требуют оценки в динамике. Наибольшие трудности в клинической практике встречаются при дифференциальной диагностике ПЭ и нарушений личности, развивающихся при хроническом злоупотреблении алкоголем (токсическая или алкогольная энцефалопатия, наличие которой прямо не влияет на исход острой ПЭ, однако определяет риск развития делирия на фоне алкогольного абстинентного синдрома). Важно, что при алкоголизме острая ПЭ может развиться при любой из клинико-морфологических форм алкогольной болезни печени (см. рисунок 2).
| Рисунок 2. Естественная история развития алкогольной болезни печени при хроническом злоупотреблении алкоголем. |
ПЭ у больных алкоголизмом в целом имеет те же характерные признаки, что и в остальных случаях, однако у них часто наблюдается мышечная ригидность, гиперрефлексия, клонус стоп. Алкогольный делирий отличается от «чистой» ПЭ продолжительным двигательным возбуждением, повышенной активностью вегетативной нервной системы, бессонницей, устрашающими галлюцинациями и быстрым мелким тремором (см. таблицу 3). Часто наблюдается выраженная анорексия, сопровождающаяся тошнотой и рвотой.
| Таблица 3. Характерные особенности ПЭ и делирия при синдроме отмены алкоголя. | |
| Печеночная энцефалопатия | Алкогольный делирий |
|
|
Характерной особенностью ПЭ является изменчивость клинической картины. Диагностировать ПЭ легко, например, у больного с циррозом печени,
с массивным желудочно-кишечным кровотечением или сепсисом, при обследовании которого определяют спутанность сознания и хлопающий тремор. В случае, когда очевидных причин ухудшения состояния выявить не удается и признаков цирроза печени также нет, распознать начало ПЭ невозможно, если не придать должного значения малозаметным признакам синдрома. Большое значение при этом могут иметь данные анамнеза, полученные от членов семьи, заметивших изменения в состоянии или поведении больного.
У больных с острой ПЭ без признаков хронической портальной гипертензии (варикозные вены передней стенки живота, отечно-асцитический синдром, спленомегалия, заболевание печени или алкоголизм в анамнезе) диагностика на догоспитальном этапе особенно затруднена. В этих случаях она должна базироваться, во-первых, на тщательном изучении анамнеза, если это возможно; во-вторых — на анализе эффективности применения стандартной неспецифической терапии комы. Дифференциальный диагноз у больных без цирроза печени необходимо проводить с рядом заболеваний, приводящих к внезапному и выраженному нарушению сознания (см. таблицу 4).
| Таблица 4. Причины острых нарушений сознания у больных без признаков портосистемного шунтирования. | ||
| Заболевание | Характерные симптомы и анамнестические данные | Неотложная терапия |
| Гипогликемия | Гипотония, брадикардия, сахарный диабет или сахаросни-жающая терапия в анамнезе | Введение концентри-рованной декстрозы |
| Острое отравление алкоголем | Запах алкоголя, гипертония, одышка, гиперемия лица, тахикардия, указания на прием алкоголя | Массивная инфузионная и поддерживаю-щая терапия |
| Алкогольный синдром отмены с делирием | Хроническое злоупотребление алкоголем, последний прием алкоголя не более трех-пяти дней назад, острый психоз с возбуждением и галлюцинациями | Введение маннитола концентри-рованной глюкозы и диазепама, поддерживаю-щая терапия |
| Острое отравление диазепинами | Глубокое нарушение сознания, указание на психоэмоцио-нальные проблемы, попытки самоубийства | Введение флумазенила, поддерживаю-щая терапия |
| Острое отравление парацетамолом | Указание на недавнее воспалительное заболевание, психоэмоцио-нальные проблемы, попытки самоубийства | Введение ацетил-цистеина, поддерживаю-щая терапия |
| Острое отравление опиатами | Указание на наркоманию, симптомы опиатного опьянения | Введение налоксона, поддерживаю-щая терапия |
| Энцефалопатия Вернике | Нистагм, двусторонний парез отводящих мыщц, указания на голодание, алкоголизм в анамнезе | Введение тиамина |
| Внутричерепные патологические процессы (травма, инфаркт, аневризма, менингит, энцефалит) | Анамнестические указания, характерные сипмтомы, отсутствие эффекта от экстренной терапии комы | Поддерживаю-щая терапия, экстренная госпитализация |
| Эндогенные интоксикации и гипоксические состояния (уремия, ОРДС, острые инфекционные заболевания) | Анамнестические указания, характерные симптомы, отсутствие эффекта от экстренной терапии комы | Поддерживаю-щая терапия, экстренная госпитализация |
У больных циррозом печени и активным портосистемным шунтированием важнейшим вопросом диагностики также является определение причин, приведших к развитию ПЭ (см. таблицу 5).
| Таблица 5. Факторы, способствующие развитию острой ПЭ при циррозе печени. |
Метаболические:
|
Кровотечение и кровопотеря:
|
Влияние химических и фармакологических факторов:
|
Инфекционные заболевания:
|
| Запоры |
| Рацион с большим содержанием белка |
В большинстве случаев любой из перечисленных выше факторов либо напрямую подавляет функции ЦНС, либо нарушает их опосредованно — угнетая функцию печени, увеличивая концентрацию азотсодержащих продуктов в кишечнике и количество крови, протекающей, минуя печень, через портокавальные анастомозы.
Лабораторные данные занимают довольно скромное место в диагностике ПЭ. Известно, что ни функциональные печеночные пробы, ни повышенная концентрация аммиака в плазме прямо не коррелируют с выраженностью нарушений сознания.
Лечение ПЭ
Лечение ПЭ преследует три базовые цели:
- выявление и немедленное устранение факторов, провоцирующих ПЭ;
- уменьшение количества аммиака и других токсинов, образующихся в кишечнике в процессе пищеварения и жизнедеятельности микробной флоры;
- нормализацию обмена нейромедиаторов.
Схематично лечение ПЭ (III и IV стадии) представлено в таблице 6.
| Таблица 6. Лечение печеночной энцефалопатии. |
|
Объем лечебных мероприятий при ПЭ относится к числу стандартных и выверенных клинической практикой алгоритмов неотложной помощи, поскольку эффективность лечения прямо зависит от как можно более раннего начала терапии. В этом смысле фармакотерапия ПЭ прямо относится к презумпции скорой медицинской помощи. Тем не менее на практике оказывается, что пациенты с ПЭ, как на догоспитальном этапе, так и в условиях стационара, нередко не получают адекватного лечения. Более того, во многих случаях больным назначают фармакотерапию, которая способна спровоцировать ухудшение состояния сознания и нарушение вегетативных функций. К числу наиболее распространенных ошибок лечения можно отнести:
- недостаточную инфузию концентрированных растворов глюкозы, обладающих помимо энергонесущей активности также ярким осмотическим действием, что важно при угрожающем отеке мозга;
- необоснованное и неконтролируемое введение изотонического и других неконцентрированных полиионных растворов, что влечет за собой прямую угрозу развития отека мозга и легких;
- недооценку важности планового назначения осмотических слабительных и экстренной очистки кишечника высокими осмотическими клизмами (эффективно уменьшают всасывание аммиака в кишечнике и его бактериальную контаминацию, способствуют снижению портального давления);
- недооценку опасности диуретической терапии, массивного лапароцентеза и назначения седативных средств в отношении углубления стадии ПЭ.
Одной из наиболее существенных причин проведения неадекватного лечения нередко является часто неудовлетворительная диагностика ПЭ. Как ни парадоксально, сегодня во всех звеньях здравоохранения на фоне реально существующих регламентирующих врачебную деятельность документов выявление и точная квалификация ПЭ как угрожающего жизни осложнения основного заболевания печени в значительной степени утратила практический смысл. Например, при алкогольной болезни печени и в практике СМП, и в стационаре ПЭ нередко вообще не диагностируется, поскольку включена в редко используемые рубрики «острая или подострая печеночная недостаточность», «острый гепатит», «острое отравление алкоголем» или «абстинентное состояние». В подавляющем большинстве случаев при выявлении алкогольной болезни печени с нарушением сознания на практике ставятся диагнозы, соответствующие рубрикам К.70.0 — К.70.2, что нисколько в случае с ПЭ не отражает реального положения дел (см. таблицу 7). Кроме того, термин «ПЭ» при диагностике часто подменяется термином «токсическая (алкогольная) энцефалопатия», что влечет за собой недооценку тяжести состояния больного и риска летального исхода и позднее начало специфического лечения.
| Таблица 7. Определение алкогольной болезни печени и мозга по МКБ-10. |
Алкогольные заболевания печени
Алкогольные заболевания НС
Психические расстройства
|
При выявлении ПЭ на догоспитальном этапе пациенты с III и IV стадиями нарушения сознания должны быть немедленно госпитализированы в отделение интенсивной терапии.
Прогноз ПЭ
Прогноз ПЭ всецело зависит от выраженности печеночно-клеточной недостаточности и времени начала лечения. При циррозе печени у больных с относительно сохранной функцией паренхимы и интенсивным коллатеральным кровообращением прогноз лучше, а у больных с острым гепатитом — хуже. Прогноз существенно улучшается, если удается быстро устранить факторы, ведущие к усугублению ПЭ: инфекцию, передозировку диуретиков или кровопотерю. Однако наиболее эффективным способом улучшить прогноз является как можно более точная диагностика и раннее начало лечения ПЭ.
Литература
- Майер К.-П. Гепатит и последствия гепатита. — М.: ГЭОТАР — МЕД., 2001.
- Шерлок Ш., Дули Дж.. Заболевания печени. — М.: ГЭОТАР — МЕД., 1999.
- Bailey B., Amre D. K, Gaudreault P. Crit Care Med 2003 Jan; 31(1):299-305.
- Carthy M. M., Wilkinson M. L. BMJ 1999 May; 318:1256-9.
- Fedosiewicz-Wasiluk M. Pol Merkuriusz Lek 2002 Aug; 13(74):151-3.
- D. W. World J. Gastroenterol 2002 Dec;8(6):961-5.
- Helewski K. J., Kowalczyk-Ziomek G. I., Konecki J. J. Wiad Lek 2002;55(5-6):301-9.
- McGuire B. M. Semin Gastrointest Dis 2003 Jan;14(1):39-42.
- Kelly D. A. Postgrad Med J 2002 Nov;78(925):660-7.
- Samuel D. J. Gastroenterol Hepatol 2002 Dec;17 Suppl 3:S274-S279.
Е. И. Вовк МГМСУ, ННПОСМП, Москва
Общие данные
Патология печени крайне редко осложняется печеночной энцефалопатией. Однако, если болезнь все-таки была обнаружена, исход ее почти всегда трагичный: для 2/3 заболевших энцефалопатия заканчивается смертью. Заболевания печени хронического характера чаще осложняются печеночной энцефалопатией, чем острые. Они являются потенциально обратимыми, но в значительной степени влияют на трудоспособность, образ жизни пациента.
Современная медицинская наука пока не имеет четкого представления о причинах развития заболевания, но последние исследования позволяют надеяться на решение этой проблемы в скором времени. Раскрытие механизмов возникновения болезни будут способствовать разработке эффективного плана лечения, которое не только уменьшит количество смертельных исходов, но значительно улучшит качество жизни заболевших.
Терапия
Терапия данного заболевания — это комплексный процесс, требующий, как можно более оперативного выяснения причин его возникновения. В курс лечения входит: диетотерапия, очищение кишечника, понижение уровня азота и симптоматическая терапия.
Необходимо снизить количество белка, поступающего с пищей. Придерживаться данного рациона необходимо длительное время, так как повышение количества белка с пищей у вылечившегося больного способно спровоцировать рецидив заболевания.
Для ускорения выведения аммиака с каловыми массами необходимо добиться не менее двух дефекаций в сутки. Для этого применяются очистительные клизмы.
Антибактериальная терапия предполагает прием антимикробных препаратов, действие которых особенно эффективно в просвете кишечника (ванкомицин, метронидазол, неомицин).
Для достижения седативного эффекта применяются препараты бензодиазепинового ряда, отдавая предпочтение галоперидолу.
Источники
- И. Л. Кляритская Печеночная энцефалопатия. 2005. Крымский терапевтический журнал;
- Полухина А.В., Хайменова Т.Ю., Винницкая Е.В. Печеночная энцефалопатия: проблема фармакотерапии. 2021. Медицинский совет;
- Иваников И. О., Сюткин В. Е. Печеночная (порто-системная) энцефалопатия. 2003. Практическая медицина;
- Подымова Светлана Дмитриевна Новые подходы к патогенезу, клинике, лечению печеночной энцефалопатии. 2021. Терапевтический архив;
- Цапяк Т. А., Клопотий Е. В., Вильцанюк И. А. Печеночная энцефалопатия и возможности ее медикаментозной коррекции. 2007. Крымский терапевтический журнал;
- Полунина Т. Е., Маев И. В. Печеночная (порто-системная) энцефалопатия. 2011. Медицинский совет.
Видео с YouTube по теме статьи:
Прогноз и профилактика болезни
Прогноз развития заболевания хоть и зависит от целого комплекса факторов, но практически всегда негативный. Выживаемость пациентов выше, если заболевание развилось на фоне хронических патологий печени. При циррозе прогноз серьезно ухудшается в случае наличия желтухи и асцита.
При острой печеночной недостаточности прогноз развития заболевания ухудшается у детей до 10 лет и взрослых после 40 лет на фоне вирусного заражения. Смертность на первых двух стадиях достигает 30%, а на последних превышает 80%.
Профилактика сводится к нормализации образа жизни, отказа от избыточного приема лекарственных средств и своевременного лечения заболеваний, провоцирующих развитие энцефалопатии.
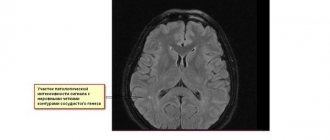
В связи с тем, что летальность заболевания напрямую зависит от стадии его развития, огромное значение достигает своевременное выявление заболевания. Для этого важно при малейших подозрениях на наличие болезни обратиться за консультацией к специалисту, а также сделать КТ и МРТ. Пройти диагностику можно в одной из клиник, размещенных в базе сервиса . Сайт собрал в себе информацию о сотнях диагностических клиник. Консультант готов по телефону помочь с выбором клиники и записать на удобную дату.
Причины гепатоэнцефалопатии при алкогольной зависимости
В основе мозговых нарушений при этом заболевании лежит печёночная недостаточность на фоне гепатита, вызванного алкоголем. Этанол оказывает прямое повреждающее действие на клетки печени. Гепатоциты разрушаются, перестают выполнять ряд своих основных функций. Особенно опасен острый процесс на фоне приёма больших количеств спиртных напитков.
Сбои работы печени приводит к:
- скоплению токсинов избирательно действующих на нейроны;
- изменению кислотно-основных свойств крови, гемостаза;
- отклонениям значений онкотического (создаваемого белками плазмы) и гидростатического давления;
- нарушению электролитного и водного баланса организма.
Указанные патологические процессы становятся причиной угнетения функции астроцитов – клеток, выполняющих роль естественной защиты между тканями нервной системы и крови.
В результате деструкции гепатоцитов и астроцитов в центральной и периферической нервной системе:
- скапливаются необезвреженные яды;
- наступает электролитный дисбаланс;
- формируется сбой работы нейромедиаторов – передатчиков импульсов;
- резко возрастает продукция ликвора – цереброспинальной жидкости, приводящая к выраженному повышению внутричерепного давления;
- отмечаются нарастающие признаки отёка головного мозга.
Особый разрушительный эффект на нервную ткань оказывает:
- аммиак;
- появление ложных нейротрансмиттеров – веществ, замещающих собой основные медиаторы нервной системы, что приводит к недостаточности функций последних;
- некоторые виды жирных кислот и аминокислот.
Симптомы заболевания
В клинической картине заболевания выделяют два типа нарушений: неврологического и психического характера.
К ним относят:
- расстройства сознания;
- изменение цикла сна (в дневное время наступает сильная сонливость, в ночное же мучает бессонница);
- поведенческие отклонения (резкое изменение настроения, беспричинная апатия, безучастность и отстраненность);
- расстройства интеллекта (забывчивость, спутанность мыслей, нарушение мелкой моторики, письма и памяти);
- отсутствие эмоционального окраса речи.
Кроме того, из-за нарушений в работе печени может появиться запах ацетона изо рта. Связано его появление с тем, что организм всеми способами пытаясь избавиться от продуктов распада, выводит их при помощи дыхательной системы.
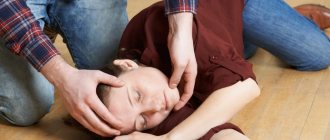
В некоторых случаях о наличии печеночной недостаточности можно судить по появлению астериксиса – несимметричных размашистых аритмичных мышечных подергиваний, возникающих в шее и конечностях после их тонического напряжения. В некоторых случаях при энцефалопатии поражается часть мозга, ответственная за регулирование температуры тела, из-за чего может отмечаться резкое ее изменение.
По скорости появления симптомов выделяют: острую и хроническую форму заболевания. Острая форма развивается молниеносно и быстро, способна привести к состоянию комы. Хроническая форма развивается постепенно, в течение долгого времени.
В своем развитии заболевание последовательно проходит несколько этапов:
- Первый этап – субкомпенсация. Данный этап характеризуется развитием заболевания, происходят изменения психики (апатичность, нарушение сна и резкие изменения настроения), сопровождающиеся поражениями кожных покровов и слизистых оболочек.
- Второй этап – декомпенсация. На данном этапе нарушения психики усугубляются, больной становится раздражительным и агрессивным. Возможно появление обмороков и неадекватности поведения.
- Третий этап – терминальный. Сопровождается угнетением сознания вплоть до состояния полной отрешенности, однако реакция на раздражитель (в особенности болевые) может сохраниться.
- Четвертый этап – кома, характеризуется полным отсутствием реакции на раздражители, появляются судороги. На данной стадии выживает один пациент из 100.
Диагностика заболевания
Главной целью диагностики является выявление характерных симптомов, определение тяжести поражения и стадии развития заболевания. Огромную роль может сыграть подробный анамнез (важно выяснить перенес ли ранее больной гепатит, злоупотреблял ли алкоголем или бесконтрольным приемом лекарственных средств).
Консультация врача гастроэнтеролога должна быть проведена на ранних стадиях развития заболевания. Очень важно, чтобы гастроэнтеролог уделил внимание симптомам неврологической и психологической природы. Выявление симптомов поражения мозговой ткани у пациента в коматозном состоянии свидетельствует о возможности скорого летального исхода.
Для подтверждения диагноза используются следующие методы лабораторной диагностики:
- анализ крови (диагностирует анемию, угнетение производства тромбоцитов, лейкоцитоз);
- коагулограмму (выявляет коагулопатию, после развития, которой синдром ДВС);
- печеночные пробы (отмечается рост всех без исключения маркеров, характеризующих состояние печени).
При необходимости используются диагностические методы, позволяющие выявить поражения других органов и систем организма.
Для определения степени поражения печени и других внутренних органов используются такие методы аппаратной диагностики, как УЗИ, МРТ и КТ. Обязательно при подозрении на энцефалопатию проводится биопсия тканей печени (позволяет выяснить причину возникновения заболевания). Для оценки состояния мозговой ткани используется электроэнцефалография.