Классификация кохлеарного неврита слухового нерва
Кохлеарный неврит — это самая распространенная причина, по которой у человека снижается способность к восприятию звука. Заболевание слухового нерва может поражать одну сторону, но иногда снижение слуха проявляется на обеих сторонах. Согласно этому, разделяют:
- односторонний неврит;
- двусторонний неврит.
Другая классификация заболевания касается степени клинического развития кохлеарного неврита. Она показывает, как давно протекает дисфункция нерва и насколько сильно он поражен. Таким образом, выделяют следующие три формы кохлеарного неврита:
- Острый кохлеарный неврит. Период протекания заболевания на этом этапе составляет до четырех недель. Если обратиться к врачу на этом этапе заболевания, то вероятность полного восстановления слуха — 70-90%.
- Подострая нейросенсорная тугоухость. Этот этап диагностируется, если поражение нерва длится от одного до трех месяцев. Лечение здесь также применяется, вероятность выздоровления составляет около 30-70%.
- Хроническая нейросенсорная тугоухость, которая протекает от 3-х месяцев, слабо поддающаяся лечению.
Различают типы кохлеарного неврита и согласно тому, какой характер и уровень поражения диагностируется врачом. Поскольку заболевание имеет нейросенсорный характер, то и дисфункция нерва может иметь разное происхождение:
- периферический кохлеарный неврит — причины нарушения звуковосприятия во внутреннем ухе;
- центральная нейросенсорная тугоухость — причины нарушения слуха вызваны дисфункцией соответствующих структур в головном мозге.
По степени развития заболевания выделяют четыре этапа кохлеарного неврита:
- Легкая (I) степень, когда порог восприятия звука составляет 26-40 дБ;
- Умеренная (II) степень, слуховая граница здесь достигает 41-55 дБ;
- Умеренно тяжелая (III) степень, порог восприятия звука 56-70 дБ;
- Тяжелая (IV) степень, когда слуховая граница составляет 71-90 дБ.
Если же звуковое восприятие практически полностью нарушено, и пациент не в состоянии слышать какие-либо звуки, врач диагностирует полную глухоту.
По вероятным результатам лечения, характеру протекания и симптоматике, кохлеарный неврит классифицируют на:
- обратимый;
- прогрессирующий;
- стабильный.
Кроме того, различают кохлеарный неврит по причине возникновения болезни.
- Врожденная нейросенсорная тугоухость, которая проявляется с детства.
- Приобретенный кохлеарный неврит, причиной для появления которого может быть множество вещей. Согласно этому, приобретенную нейросенсорную тугоухость также рассматривают, как:
- ишемическую;
- лучевую;
- профессиональную;
- посттравматическую;
- аллергическую.
Если кохлеарный неврит возникает до того, как человек научится говорить, то такой тип болезни называется прелингвальным. Если же он появляется после, тогда такой неврит классифицируется как постлингвальный.
Причин для возникновения кохлеарного неврита может быть множество, и для врожденного и приобретенного нарушения слуха они разнятся.
Ишемические кохлеовестибулярные синдромы: алгоритм диагностики и комплексной терапии
Ишемические кохлеовестибулярные синдромы (ИКВС) являются одной из наиболее частых причин головокружения и развиваются при наличии недостаточности кровообращения в артериях, кровоснабжающих внутреннее ухо и корешок VIII нерва, а также вестибулярных ядер и проводящих путей.
В статье предложен алгоритм диагностики ишемических кохлеовестибулярных синдромов и описаны принципы лечения больных с ИКВС. Особую роль в клинической и морфологической картинах ишемии играет окислительный стресс. На примере Актовегина рассмотрены возможности включения в терапию ИКВС препаратов, обладающих нейрометаболическими эффектами, улучшающими выживаемость нейронов в условиях хронической гипоксии.
МРТ – магнитно-резонансная томография; УЗИ – ультразвуковое исследование; ЭКГ – электрокардиография; ЭЭГ – электроэнцефалография.
Головокружение – одна из самых распространенных причин потери равновесия и жалоб пациентов, обращающихся к врачам общей практики [1]. Головокружения очень часто бывают вызваны ишемическими кохлеовестибулярными синдромами (ИКВС), которые представляют собой сочетание вестибулярных нарушений (головокружение, неустойчивость) с шумом в ушах и снижением слуха. ИКВС развиваются при наличии недостаточности кровообращения в артериях, кровоснабжающих внутреннее ухо и корешок VIII нерва [2], которая обусловлена нарастающими проявлениями общей ишемии головного мозга, хронической сосудистой церебральной недостаточности и синдромами обкрадывания [1, 3–5].
Различают периферический и центральный кохлеовестибулярные синдромы. Периферический ИКВС связан с недостаточностью кровообращения в мелких артериях, питающих лабиринт и VIII нерв [6, 7]. Центральный кохлеовестибулярный синдром возникает в результате ишемии вестибулярных ядер, расположенных в стволе мозга [8, 9]. Этиологическими факторами развития головокружения в этих случаях являются атеросклеротическое поражение экстра- и интракраниальных сосудов головного мозга (стеноз, окклюзия), артериальная гипертония, деформации позвоночных артерий, аномалии артерий вертебрально-базилярной системы, нарушения гемореологии и гемостаза, артерио-артериальные и кардиальные эмболии, тромбозы венозных синусов, нарушение параметров центральной гемодинамики [10, 11].
Нередко головокружение возникает при опухолях головного мозга, эпилепсии, дегенеративных заболеваниях центральной нервной системы, а также при метаболических расстройствах (прежде всего сахарном диабете, при котором нарушается кровообращение внутреннего уха), когнитивных расстройствах, тревожных расстройствах, дегенеративно-дистрофических заболеваниях шейного отдела позвоночника. В основе патогенеза всех ишемических кохлеовестибулярных синдромов лежат локальные и общемозговые нарушения гемодинамики, влекущие за собой разные формы функциональных нарушений вестибулярной системы. Патогенетическими факторами развития ИКВС являются ишемия, нарушение трофики рецепторов лабиринта и лабиринтозависимых структур головного мозга и метаболизма в результате заболеваний сосудов головного мозга различного генеза и, как следствие, вторичных энцефалопатических нарушений [12, 13].
Можно предположить, что в патогенезе острого ИКВС важную роль играет затруднение венозного оттока из поперечного синуса при гипертоническом кризе в результате открытия артериоло-венозных шунтов. Часто у таких пациентов выявляется «вторичный» гидропс лабиринта, который обусловлен нарушением кровообращения внутреннего уха на фоне нарушения венозного оттока из полости черепа и/или наружной гидроцефалии. Расстройства гемоликвородинамики усугубляются повышением активности перекисного окисления липидов, снижением основных показателей антиоксидантной системы, изменением (по типу гиперкоагуляции) реологии крови и показателей липидного обмена. Однако неоспоримым фактом является то, что в основе развития цереброваскулярных заболеваний лежат изменения метаболизма и трофики нейронов, нейромедиаторных систем [5, 10, 14]. Нарушения метаболических и белоксинтетических процессов в сосудистой стенке и нейронах лежат в основе последующих морфологических повреждений (атеросклеротического либо нейродегенеративного характера), являющихся фундаментом дальнейшего развития и манифестации заболевания. Не меньшее значение имеет и нарушение процессов нейрогуморальной регуляции, в частности нейромедиаторных систем, сосудистого тонуса и адаптационных возможностей сосудистого русла [3]. В зависимости от характера сосудистых изменений патологический очаг может локализоваться как на «периферии» (в лабиринте), так и на любом уровне головного мозга, что клинически проявляется периферическим и центральным лабиринтным синдромом.
Симптомы ИКВС имеют возрастные особенности [15]. Это связано с тем, что в пожилом возрасте трудно выделить одну причину развития ИКВС, к ИКВС могут привести гиперхолестеринемия, изгиб одной или обеих позвоночных артерий, атеросклеротический стеноз (нередко гемодинамически не значимый) внутренних сонных артерий, наличие дегенеративно-дистрофических изменений в позвоночнике [16]. В пожилом и старческом возрасте нередко наблюдаются множественность и повторяемость острых ишемических инсультов, особенно в вертебрально-базилярной системе. Клинически это проявляется частыми приступами головокружения, нистагмом, нарушениями равновесия и координации. Отражением хронической ишемии головного мозга являются изменения белого вещества (лейкоареоз), прежде всего в глубинных отделах мозга. У пожилых пациентов выявлена связь между распространенностью лейкоареоза, особенно в передних отделах мозга, локализацией лакунарных очагов в чечевицеобразном ядре и выраженностью нарушений ходьбы и равновесия [13]. У пациентов с когнитивными расстройствами трудно собрать правильный анамнез и дифференцировать жалобы, поэтому постановка диагноза ИКВС у этой группы больных вызывает затруднения.
Диагностика ИКВС в целом представляет собой непростую задачу. С одной стороны, головокружение при различных заболеваниях может протекать индентично, с другой – иметь различную клиническую картину при одном и том же заболевании. Например, у амбулаторных пациентов с головокружением причина головокружения бывает установлена только в 20% случаев [4]. Для того чтобы поставить правильный диагноз и назначить больному оптимальное лечение, врачу необходимо придерживаться определенного алгоритма диагностики (рис.).
Методы исследования при ИКВС
Прежде всего необходимо тщательно обследовать пациента, включая детальный сбор анамнеза и анализ жалоб с целью выяснения вида головокружения. Произвести измерение артериального давления в положении лежа и стоя: при значительном снижении систолического давления (более 20 мм рт. ст.) в вертикальном положении симптоматика, схожая с признаками вертебрально-базилярной недостаточности, как правило, обусловлена ортостатической гипотензией. При неврологическом обследовании следует обращать внимание на наличие или отсутствие нистагма, статической или динамической атаксии. Показательны пробы Ромберга (больной, стоя с закрытыми глазами, отклоняется в сторону поражения лабиринта) и Бабинского – Вейля (больной с закрытыми глазами несколько раз делает по пять шагов вперед и назад – при одностороннем вестибулярном поражении его маршрут будет иметь форму звезды). У пожилых пациентов и пациентов с отягощенным анамнезом (злоупотребление алкоголем, токсическими веществами, наркотиками) необходимо проводить нейропсихологическое тестирование с целью выявления когнитивных расстройств.
Системное головокружение
Системное головокружение – результат нарушения функционирования вестибулярного анализатора вследствие его поражения [7, 17]. Выделяют проприоцептивное системное головокружение (чувство пассивного движения собственного тела в пространстве или тактильное осязательное ощущение движения опоры под ногами или руками, приподнимания или проваливания тела, ощущения «на волне», раскачивания вперед-назад, вправо-влево, вверх-вниз, «ходьбы как по кочкам») и зрительное системное головокружение (ощущение поступательного перемещения предметов в поле зрения). В зависимости от уровня и глубины поражения системное головокружение классифицируют как периферическое (поражение вестибулярных ганглиев, полукружных каналов) или как центральное системное головокружение (поражение мозжечка, мозгового ствола и, в частности, вестибулярных ядер или их связей с другими компонентами центральной нервной системы).
Периферическое системное головокружение чаще всего связано с воспалительными заболеваниями внутреннего уха, вирусными поражениями, болезнью Меньера, травмой или ишемией лабиринта [3, 18]. Обычно системное головокружение имеет приступообразный характер, проявляется интенсивнее, чем центральное, и сопровождается выраженными вегетативными симптомами (тошнотой, многократной рвотой, не связанной с приемом пищи, бледностью (гиперемией) лица, гипергидрозом и др.). Периферическое системное головокружение всегда сопровождается спонтанным нистагмом – клоническим, горизонтальным или горизонтально-ротаторным разной степени интенсивности, ассоциированной с гармоничным отклонением туловища и рук в сторону медленного компонента.
При остром начале приступа пациенты ощущают кажущееся движение предметов в сторону больного уха, в эту же сторону направлен и нистагм (стадия раздражения или ирритации лабиринта), в последующем (в стадии угнетения лабиринта) – ощущение кажущегося движения предметов и направление нистагма в сторону здорового уха. Продолжительность приступов может колебаться от нескольких минут до нескольких часов. Отмечается положительное влияние поворота головы (в сторону медленного компонента нистагма). Как правило, периферическое вестибулярное головокружение обусловлено односторонним патологическим процессом и сопровождается нарушением слуха и ушным шумом на пораженной стороне [19]. В ряде случаев слуховые нарушения выражены не интенсивно и чаще связаны с нарушением разборчивости речи. Рецидивы приступов связаны с повышением или колебаниями артериального давления, поворотами головы и туловища, переменой положения тела.
Причинами головокружений центрального генеза чаще всего являются вертебрально-базилярная недостаточность и травмы [3, 18]. Кроме того, причиной центрального головокружения могут быть тяжелые неврологические заболевания [20]. В редких случаях изолированное вестибулярное головокружение может быть обусловлено острым нарушением мозгового кровообращения [21, 22]. Так проявляется окклюзия дистальной ветви передней нижней мозжечковой артерии, вызывающая ишемию клочка мозжечка, окклюзия срединной мозжечковой ветви задней нижней мозжечковой артерии (когда вестибулярное головокружение возникает без других проявлений синдрома Валленберга – Захарченко), окклюзия артерии лабиринта. Артерия лабиринта снабжает кровью не только периферический вестибулярный аппарат, но и улитку, а так как последняя менее чувствительна к ишемии, нарушений слуха при окклюзии артерии может не быть.
Более чем у 70% пожилых пациентов регистрируется вертебрально-базилярная недостаточность [4]. Более половины всех ишемических инсультов у пожилых больных в той или иной степени связаны с поражением экстрацеребральных артерий, прежде всего атеросклеротического генеза. У 50% больных старше 60 лет атеросклероз сочетается с артериальной гипертонией [10]. Атеросклеротический процесс вызывает изменения мозгового кровообращения, приводя к стенозированию и окклюзии магистральных артерий головы, ухудшению возможности коллатерального перераспределения крови, увеличению мозгового периферического сосудистого сопротивления, снижению церебральной перфузии, кислородному и энергетическому голоданию ткани мозга, способствуя развитию дисциркуляторных расстройств [4]. Возникают изменения сосудистой стенки с повышением ее проницаемости, перивентрикулярным отеком, вторичным сдавлением венул, замедлением венозного оттока [2, 5]. Частая причина головокружения при гипертонической болезни – повышение внутричерепного давления: до 60% больных с внутричерепной гипертензией страдают головокружением в сочетании со снижением слуха. Центральное головокружение нередко возникает при заболеваниях крови (анемии, тромбоцитопении, тромбофилии, полицитемии). Полицитемия заслуживает особого внимания, поскольку артерии внутреннего уха являются малыми по диаметру артериями. Их кровообращение зависит не только от системной гемодинамики, но также от реологических свойств крови. Полицитемия обусловливает выраженные нарушения кровообращения, особенно в мелких артериях, и головокружение также может быть ведущим синдромом [18].
При мигрени в структуре сосудистых пароксизмов также нередко возникает головокружение. Каждый пароксизм, особенно затянувшийся, может давать ухудшение кровообращения в области уха [23]. Дегенеративно-дистрофические заболевания позвоночника также могут привести к возникновению головокружения [24]. Остеофиты, образующиеся при остеохондрозе и деформирующем спондилезе в области унковертебральных сочленений, оказывают наибольшее компрессирующее влияние на позвоночную артерию. Они вызывают динамическую ирритацию ее симпатического сплетения лишь при определенных положениях или движениях в шейном отделе позвоночника. Кроме механической компрессии, может возникать спазм сосуда в результате раздражения периартериального нервного сплетения. Смещение и компрессия позвоночных артерий могут наблюдаться и в результате подвывиха суставных отростков позвонков. Позвоночная артерия травмируется верхушкой верхнего суставного отростка нижележащего позвонка вследствие патологической подвижности между отдельными сегментами (два позвонка, соединенные диском) шейного отдела позвоночного столба [16, 25]. Сдавление позвоночных артерий возможно также мышцами шеи (лестничными, длинной мышцей шеи, нижней косой мышцей головы) при их сокращении в определенных положениях головы.
Для центрального головокружения характерно менее острое начало, головокружение может носить системный и несистемный характер, снижение слуха (менее резкое) или шум в ушах чаще носят двусторонний характер, нистагм имеет двусторонний характер. При центральном головокружении появляются затылочные головные боли, иррадиирующие в шею, иногда в теменно-височную область и глазницу, наблюдаются неустойчивость при ходьбе и стоянии (статическая атаксия), реже динамическая атаксия, свидетельствующая о преходящей ишемии мозжечковых структур. Часто развиваются приступы внезапного падения без потери сознания (дроп-атаки), синкопальные состояния. Возможно прогрессирование зрительных и глазодвигательных расстройств: преходящей диплопии, приступов «затуманивания зрения», «пятен» и «зигзагов» в поле зрения, преходящей гемианопсии – все это свидетельствует об ишемии затылочных долей мозга. Кроме того, ухудшается память на текущие события, изредка возникают приступы транзиторной глобальной амнезии, когда на несколько часов у больного нарушается оперативная память (способность к запоминанию), пациент растерян, дезориентирован. Часто головокружения центрального генеза сопровождаются нарушениями сна, повышенной утомляемостью, вегетативными нарушениями (гипергидрозом, бледностью или цианозом кожных покровов) [9]. Врачу общей практики следует помнить о том, что пациент с системным головокружением должен обязательно направляться на консультацию к отоневрологу.
Несистемное головокружение
Несистемное головокружение часто возникает при артериальной гипотонии, астенических состояниях, при хронических соматических болезнях, при состояниях, связанных со снижением объема крови (анемия, острая потеря крови, гипопротеинемия и низкий объем плазмы, дегидратация) [9, 13]. При падении артериального давления на фоне текущего цереброваскулярного заболевания часто развивается ишемия в области ствола головного мозга, проявляющаяся также головокружением несистемного характера [21]. Дефицит адренергических влияний и, следовательно, клинические проявления ортостатической гипотензии проявляются в картине болезни Аддисона, амилоидоза почек, в некоторых случаях применения фармакологических средств (ганглиоблокаторов, гипотензивных препаратов, дофаминомиметиков типа Накома, Мадопара и некоторых агонистов дофаминовых рецепторов), при органической патологии сердца и сосудов (при аортальном стенозе, желудочковой аритмии, тахикардии, фибрилляции предсердий) [3].
Появление головокружения возможно при брадикардии вследствие усиления вагального рефлекса. В этом случае происходит снижение частоты сердечных сокращений вплоть до потери сознания при отсутствии какого-либо заболевания сердца. Вероятно, это связано с тем, что стимулы, способные вызвать такой необычный вегетативный ответ, могут исходить из разных органов, афферентная иннервация которых бывает вагальной, тригеминальной, глоссофарингеальной или спинальной. Предобморочное состояние отличается чувством дурноты, близости утраты сознания, причем истинное ощущение вращения самого больного или окружающего его мира отсутствует [23]. Несистемное головокружение проявляется внезапно наступающей общей слабостью, ощущением дурноты, «потемнения в глазах», звоном в ушах, предчувствием неминуемого падения и потери сознания (обморок). В последнем случае, то есть когда головокружение предшествует потере сознания (обмороку), оно носит название предобморочного состояния [9]. Предобморочное состояние не обязательно переходит в обморок (это зависит от скорости и степени падения артериального давления). Эти состояния могут часто повторяться, тогда основной жалобой больного будет головокружение.
Выделяют вазодепрессорный (вазовагальный); гипервентиляционный обморок (синкопе); обморок, связанный с гиперчувствительностью каротидного синуса; кашлевой обморок; никтурический, гипогликемический, ортостатический и другие типы обмороков. Во всех этих случаях больной испытывает ощущение дурноты, жалуется на головокружение и предчувствие потери сознания [3, 14, 26]. В таких случаях обмороки необходимо дифференцировать с эпилептическими приступами с помощью проведения электроэнцефалографии.
Дифференциальная диагностика ИКВС с головокружениями другой этиологии
Дифференциальная диагностика ИКВС должна проводиться с учетом характерных особенностей тех или иных патологических состояний. Психогенное головокружение наблюдают в рамках тревожных и депрессивных расстройств. Это самый трудный раздел неврологической диагностики. Распространенность психогенного головокружения достигает 12–15% случаев. Диагноз устанавливается при отсутствии морфологической причины, каких-либо повреждений очагового характера. Кроме того, головокружение может быть проявлением соматизированных депрессий – неврозов с фобическими расстройствами, вегетативных пароксизмов, патологических изменений личности при истерии [27]. Физиологическое головокружение возникает при чрезмерном раздражении вестибулярного аппарата. Наблюдается в случае резкой смены скорости движения (укачивание), вследствие длительного вращения, при наблюдении за перемещающимися предметами, нахождении в состоянии невесомости и др.
Иногда воспринимаются и описываются больными как состояния, напоминающие головокружение, нарушения равновесия и походки (дисбазия), связанные с паретическими, атактическими, гиперкинетическими, акинетическими, апрактическими или постуральными расстройствами [9]. К причинам нарушения равновесия, обусловленного изменениями эфферентного звена двигательного акта, относятся нормотензивная гидроцефалия, болезнь Паркинсона, хроническая субдуральная гематома, опухоли лобных долей, а также прием ряда лекарственных препаратов – антиконвульсантов (фенитоин, фенобарбитал, карбамазепин), бензодиазепинов, нейролептиков (фенотиазины, галоперидол), препаратов лития. Наиболее выраженные нарушения развиваются при мозжечковых расстройствах, опухолях мостомозжечкового угла, височной кости и задней черепной ямки. Они характеризуются ощущением неустойчивости, затруднениями при ходьбе или поддержании определенной позы, возможно усиление неприятных ощущений при выполнении действий, требующих четкой координации движений. Характерно усиление симптоматики в темноте. Значительно реже при данной патологии наблюдается системное головокружение. В подавляющем большинстве случаев выявляется сопутствующая неврологическая симптоматика.
При острой черепно-мозговой травме, особенно при переломе пирамиды височной кости, головокружение отмечается как ведущий синдром. Фактически любое сотрясение мозга имеет цервикальный компонент вследствие баллистических изменений соотношения массы головы и позвоночника [8, 9]. Цервикально-хлыстовая травма часто возникает при автодорожной аварии, когда происходит резкая гиперэкстензия, затем резкая гиперфлексия в шейном отделе позвоночника. Трудности диагностики обусловлены тем, что симптомы головокружения появляются не в остром периоде, а спустя 1–2 недели после травмы, а травма возникает при отсутствии видимых повреждений шеи. Причиной головокружения является патологическая проприоцептивная пульсация, связанная с травмой мягких тканей шеи и суставов позвоночника [18]. Необходимо помнить о том, что головокружение может входить в структуру судорожного припадка при локализации эпилептогенного очага в височной доле мозга. Головокружение может возникать как единственный симптом, который потом заканчивается сам по себе (разряд, проходящий в виде головокружения), и также может входить в структуру парциального припадка вторичного генеза. Начало приступа в этих случаях развивается с головокружения с последующим развитием тонико-клонических судорог. В таких случаях обследование пациента должно включать электроэнцефалографию [4].
Приступ болезни Меньера напоминает приступ при периферическом кохлеовестибулярном синдроме, но по продолжительности значительно короче, течение болезни рецидивирующее. Появляется внезапный неожиданный приступ резко выраженного системного головокружения в сочетании с тошнотой, а часто и рвотой, снижение слуха на одно ухо (или шум в нем), спонтанный нистагм с короткой продолжительностью (1–3 ч) и полным купированием всех симптомов. Характерно отсутствие каких-либо других неврологических симптомов, изменений сосудов головного мозга (при обследовании). Рассеянному склерозу также может сопутствовать головокружение. Заболевание имеет ремиттирующий характер, для него типично сочетание вестибулярных и мозжечковых нарушений с другими симптомами рассеянного склероза. При магнитно-резонансной томографии головного мозга выявляются очаги демиелинизации белого вещества. Для опухолей мостомозжечкового угла (невринома VIII нерва) ранним признаком является поражение слуховой функции (резкое снижение слуха, чаще на одно ухо); реже вестибулярная дисфункция (головокружение не резко выражено), часто с поражением других близлежащих черепно-мозговых нервов, на поздних этапах присоединяются расстройства равновесия. Диагноз может быть подтвержден при проведении магнитно-резонансной томографии.
Дополнительные методы обследования
Среди дополнительных методов обследования можно выделить классический и расширенный отоневрологический метод с использованием данных компьютерной электронистагмографии, аудиометрии, слуховых вызванных потенциалов, исследование центральной гемодинамики, определение гемореологических показателей, ультразвуковые методы исследования мозгового кровотока (дуплексное сканирование, транскраниальную допплерографию), компьютерную и магнитно-резонансную томографию головного мозга, магнитно-резонансную ангиографию и радиоизотопную ангиосцинтиграфию головного мозга. При подозрении на спондилогенное влияние на позвоночную артерию проводят рентгенографию или магнитно-резонансную томографию шейного отдела позвоночника.
Выбор терапии ИКВС
Основными принципами терапии ИКВС являются предотвращение возникновения или прогрессирования патологического процесса, улучшение когнитивных функций и принятие общетерапевтических мер [6, 10, 26]. Терапия ИКВС должна быть комплексной, включать препараты с разнонаправленным механизмом действия. С целью профилактики вторичных ишемических нарушений требуется назначение антиагрегантов (ацетилсалициловая кислота, тиклопидин, дипиридамол), а в случае нарастания симптоматики – антикоагулянтов [24]. Лечение системного головокружения во многом определяется его причиной, кроме того, важную роль играет симптоматическая терапия [4]. Следует четко разграничивать так называемую «скоропомощную» терапию и длительную терапию [12]. Необходимым является раннее и длительное использование вестибулолитических препаратов. Примером таких препаратов служит бетагистина дигидрохлорид, обладающий воздействием на гистаминовые Н₁- и H₃-рецепторы и улучшающий микрогемоциркуляцию в лабиринте и нейротрансмиссию в области вестибулярных ядер центральной нервной системы [6]. Использование этого лекарственного средства не дает быстрого клинического эффекта, а требует соблюдения режима дозирования (суточная доза 48 мг) и длительного приема (не менее 1 месяца).
«Скоропомощная» терапия ИКВС должна проводиться препаратами, обладающими вазоактивными, нейропротективными и метаболическими свойствами (Вазобрал, Кавинтон). Чрезвычайно важным является то, что данная терапия направлена на коррекцию локальных патофизиологических механизмов – нарушенного тонуса мозговых артерий и вен, метаболических процессов в мозге, гемореологии и микроциркуляции [12]. Клинический эффект этих препаратов обычно достигается в течение 10–14 дней. Продолжительность курса лечения и выбор препарата определяются врачом индивидуально. Вследствие снижения тонуса мозговых вен и нарушений венозного оттока с успехом применяют венотоники. В связи с тем что особую роль в клинической и морфологической картинах ишемии играет окислительный стресс, используются препараты, обладающие нейрометаболическими эффектами, которые улучшают выживаемость нейронов в условиях хронической гипоксии (Актовегин).
Актовегин представляет собой депротеинизированный гемодериват из крови телят, содержащий низкомолекулярные пептиды и дериваты нуклеиновых кислот [28]. Следует отметить активирующее влияние Актовегина на энергетический метаболизм клеток различных органов [11, 19, 22]. Это связано, прежде всего, со способностью препарата повышать захват и утилизацию глюкозы и кислорода, приводя к улучшению аэробной продукции энергии в клетке и оксигенации в микроциркуляторной системе. Одновременно улучшается анаэробный энергообмен в эндотелии сосудов, сопровождающийся высвобождением эндогенных веществ с мощными вазодилатирующими свойствами – простациклина и оксида азота. В результате улучшается перфузия органов и снижается периферическое сопротивление [18]. Активация кислородного энергообмена практически во всех органах, находящихся в состоянии метаболической недостаточности, способствует усилению обмена высокоэнергетических фосфатов в клетке, активации ферментов окислительного фосфорилирования и ускорению синтеза углеводов и белков и распада продуктов анаэробного гликолиза [20]. Увеличение потребления кислорода различными тканями под влиянием гемодиализата было продемонстрировано в опытах in vitro, на животных моделях и у людей [5, 8, 9, 12, 14, 16, 22, 25]. Исследования на здоровых добровольцах показали, что в условиях гипоксии препарат не только увеличивает потребление кислорода, но и способствует его накоплению, то есть максимальный эффект препарата проявляется именно в условиях кислородной недостаточности.
Актовегин обладает инсулиноподобным действием, что повышает эффективность его использования у пациентов с ИКВС на фоне сахарного диабета. Он стимулирует транспорт глюкозы внутрь клетки, не влияя при этом на рецепторы инсулина [19]. Предполагается, что Актовегин принимает участие в заключительном этапе активации имеющихся в мембране носителей глюкозы [20]. По активности в отношении внутриклеточного транспорта глюкозы препарат лишь в два раза уступает инсулину. Кроме того, Актовегин стимулирует (до 5 раз) биосинтез липидов. Этот эффект также является инсулинонезависимым и не изменяется под влиянием антител к инсулину. Препарат оказывает выраженное угнетающее действие на липолитический эффект, обусловленный стимуляцией адренергической системы. Актовегин оказывает положительное действие на нарушенный церебральный метаболизм при ишемии, обеспечивая заметные изменения в накоплении глюкозы, аденозинтрифосфата и лактата под действием основных субстратов препарата [17]. Кроме случаев общей церебральной ишемии, гемодиализат с успехом применялся для улучшения энергетического статуса клеток, при поражениях гиппокампа.
Актовегин обладает как центральным действием, стимулируя процессы церебрального метаболизма, так и достаточно выраженным эффектом при периферических артериальных нарушениях. Этот механизм обеспечивает стабилизацию функционального метаболизма тканей в условиях временно индуцированного стресса и гипоксии при периферических ИКВС [8]. Актовегин наиболее эффективен при применении в высоких дозах – от 800 мг до 4 г [15, 22]. У пациентов с ИКВС препарат назначают в дозах 800–1200 мг/сут внутривенно в течение 10 дней, с последующим переходом на пероральный прием по 200 мг 3 р/сут в течение 1–3 месяцев. К достоинствам Актовегина относятся его низкая токсичность и хорошая переносимость. Единственным противопоказанием к применению препарата является гиперчувствительность. В большинстве исследований переносимость препарата оценивалась как «очень хорошая» и «хорошая» [17, 20, 22]. В редких случаях развивались реакции гиперчувствительности. Отмена препарата из-за плохой переносимости в клинических исследованиях наблюдалась крайне редко.
Понимание механизма действия лекарственных веществ расширяет диапазон возможностей медикаментозной терапии ишемических кохлеовестибулярных синдромов [26]. Окончательное заключение об эффективности выбранного лечения и необходимости его коррекции можно делать в случае отсутствия терапевтического эффекта после 2–3 курсов длительностью не менее 3 месяцев. Не следует отказываться от выбранного препарата, если его доза не была повышена до индивидуальной максимальной и хорошо переносимой. В случае недостаточной эффективности, но хорошей переносимости лекарственного вещества к выбранному препарату можно добавить еще один препарат из другого класса. Однако, несмотря на то что в арсенале врачей появились новые возможности, остается много нерешенных вопросов. По всей видимости, необходимо кардинально пересмотреть подходы к изучению этой темы, определить строгие критерии назначения, комбинации и дозировки лекарственных средств.
Заключение
Таким образом, распространенность головокружения у пациентов с ишемией головного мозга и сложности медикаментозной коррекции его негативных последствий представляет собой одну из самых сложных и актуальных проблем современной медицины. Исследования в этой области имеют очень большое значение для клинической практики. Использование предложенного алгоритма позволит систематизировать знания о причинах, типах и возможностях медикаментозной коррекции ИКВС.
Причины врожденного кохлеарного неврита
Врожденный кохлеарный неврит, симптомы которого проявляются с самого рождения, может возникнуть из-за генетических отклонений, болезней, перенесенных матерью во время беременности или проблем во время процесса родов.
- Наследственное нарушение слуха может возникнуть из-за синдрома Ваарденбурга, бранхиооторенального синдрома, болезнь Рефсума, синдрома Альпорта, синдрома Стиклера.
- Перенесенные матерью во время беременности заболевания, способные вызвать кохлеарный неврит. Среди них выделяют: краснуху, менингит, сифилис, грипп, отит, паротит, герпес, ОРВИ.
- Проблемы во время родов могут вызвать поражение слухового нерва. Например, такое заболевание может быть причинено гипоксией плода, преждевременными родами, слабость родовой деятельности или ее дискоординация, родовая травма, узкий таз рожающей.
Причины приобретенного кохлеарного неврита
Приобретенный кохлеарный неврит в трети случаев вызван воспалительными и инфекционными заболеваниями. Помимо этого, поражения слухового нерва вызываются препаратами, нарушением кровоснабжения, травмами, аллергией.
- К инфекциям и воспалительным процессам, способным вызвать кохлеарный неврит, относятся: ОРВИ, грипп, краснуха, скарлатина, паротит, сифилис, тиф и сифилис.
- Токсическое влияние лекарственных средств, например, таких, как антибиотики, средства против аритмии; медикаментов, содержащих тяжелые металлы или фосфор.
- Травма черепа, опухоли, которые могут повредить слуховой нерв.
- Тромбоз артерий, атеросклеротические бляшки, нарушающие мозговое кровообращение и снабжение кровью слухового нерва.
- Долгосрочная профессиональная деятельность, связанная с постоянным пребыванием в шумной обстановке, воздействием громких звуков или вибраций.
- Возрастной кохлеарный неврит, связанный исключительно с постепенными изменениями в слуховом нерве.
Симптомы кохлеарного неврита
Как односторонний, так и двусторонний кохлеарный неврит характерны двумя основными симптомами, которые постоянно присутствуют:
- нарушение (снижение) слуха;
- ощущение постоянного шума.
Эти проявления заболевания могут дополняться и другими проблемами с восприятием звука, например, смещением ощущения источника звука. Встречаются расстройства вестибулярного аппарата, головокружение, рвота, тошнота. Эти симптомы характерны больше для хронического кохлеарного неврита.
Из-за того что при заболевании поражается слуховой нерв и восприятие звуков затруднено, дети с кохлеарным невритом страдают от психоэмоциональных проблем, моральных расстройств, затруднений с речью. Наблюдается снижение эмоционального фона, замкнутость, обособленность от социума.
3.Симптомы и диагностика
Наиболее типичными проявлениями кохлеарного неврита, помимо собственно тугоухости, являются ощущения постоянного постороннего шума в голове и асимметричность снижения слуха. У некоторых больных отмечается также комплекс вестибулярных нарушений (головокружения, расстройства координации и равновесия, шаткость походки и т.п.).
Очевидно, что любая тугоухость, в т.ч. обусловленная кохлеарным невритом, является социально-значимой проблемой, поскольку приводит к нарушениям коммуникации и социального функционирования, требует применения слуховых аппаратов, во многих случаях ограничивает или исключает профессиональную пригодность, провоцирует развитие психологических расстройств депрессивного регистра.
Степень функциональной несостоятельности слухового анализатора устанавливается в серии аудиометрических, камертональных и других подобных проб. Производится отоскопия, микроотоскопия; назначаются также электрокохлеаграфия, вестибулометрические исследования, консультации (и соответствующие обследования) профильных специалистов, батарея лабораторных тестов.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Диагностика кохлеарного неврита
Для того чтобы начать лечение заболевания, необходимо провести широкую диагностику данной проблемы. Как уже было сказано, кохлеарный неврит существует в самых разнообразных видах и типажах, может быть классифицирован и определен по группам. Поэтому врачу нужно провести множество тестов, анализов и процедур для того, чтобы полностью описать заболевание, выявив все аспекты кохлеарного неврита и определив его генезис, причины, симптоматику, период протекания и т.д. Это скрупулезный процесс, на ранней степени сложный и в случае, если в наличии односторонний, и двухсторонний кохлеарный неврит.
Степень поражения слухового нерва определяется с помощью аудиометрии или акустической импедансометрии. Дополнительно изучается способность вестибулярного аппарата реагировать на раздражители и нагрузку. Чтобы определить природу заболевания, проводят различные пробы и анализы, отдельно, с помощью компьютерной томографии, рентгеновских исследований или магниторезонансной томографии изучается сосудистая система, черепные кости, головной мозг человека.
Для уточнения диагноза и проверки его на истинность, проводятся манипуляции, направленные на обнаружение других болезней. Так, пациента могут проверить на отит, серную пробку, отосклероз с помощью эндоскопии или отоскопии.
После того, как другие возможные варианты исключены из поля диагностики, врач сужает круг поисков и не только фиксирует заболевание, но и характеризует его, описывая тип, разновидность, возможную причину, его вызвавшую.
Цены
| Заболевание | Ориентировочная цена, $ |
| Цены на диагностику и лечение патологий пазух носа | 10 370 — 17 560 |
| Цены на лечение тиреотоксического зоба | 22 590 — 22 670 |
| Цены на лечение рака гортани | 6 170 — 77 000 |
| Заболевание | Ориентировочная цена, $ |
| Цены на диагностику мигрени | 7 060 — 8 260 |
| Цены на диагностику детской эпилепсии | 3 100 — 4 900 |
| Цены на шунтирование мозга при гидроцефалии | 33 180 |
| Цены на лечение болезни Паркинсона | 58 600 |
| Цены на лечение мигрени | 9 680 |
| Цены на диагностику бокового амиотрофического склероза | 6 550 |
| Цены на диагностику эпилепсии | 3 520 |
| Цены на реабилитацию после инсульта | 78 300 — 82 170 |
| Цены на лечение детской эпилепсии | 3 750 — 5 450 |
| Цены на лечение рассеянного склероза | 4 990 — 17 300 |
Отоларингология в Израиле отзывы собирает исключительно положительные, и причина тому не только в высокой эффективности лечения, но и в его доступной для большинства медицинских туристов стоимости. Цены на лечебно-диагностические процедуры в израильских больницах минимум на треть ниже, чем в аналогичных по уровню медучреждениях Западной Европы, США, Канады и других стран с развитой медициной.
Стоимость лечения ЛОР-заболевания в Израиле зависит от его характера, локализации, стадии развития, используемых медикаментов, количества и вида требуемых диагностических процедур, терапевтических методов, а также индивидуальных особенностей пациента. Ориентировочную цену решения той или иной лор-проблемы можно узнать у медицинского представителя клиники в рамках бесплатной консультации. Окончательная же стоимость будет ясна уже на месте, после прохождения всех обследований и утверждения врачом лечебного плана.
Лечение кохлеарного неврита
Целью лечения данного заболевания является полное или частичное восстановление слуха. В том случае, если пациент болен хронической формой кохлеарного неврита, назначается лечение, направленное на стабилизацию уже существующего состояния и предупреждения его ухудшения. В других случаях, кохлеарный неврит может поддаваться различным формам лечения, как в стационаре, так и в обычных условиях.
Применяют медикаментозное лечение, назначаемое обычно внутривенно. Препараты сосудорасширяющего действия, венотоники, нейропротекторы и дизагреганты показаны к введению на протяжении двух недель. Затем переходят к другой стадии лечения, когда лекарство может приниматься внутрь или вводиться внутримышечно.
Если нарушение слуха было вызвано интоксикацией, сначала проводят курс процедур, выводящих из организма вредные вещества, такие, как тяжелые металлы, мышьяк, фосфор. После того, как токсический элемент устранен, назначается лечение.
Купируют и симптомы заболевания, устраняя боль, головокружение, тошноту, расстройство вестибулярного аппарата, если таковые имеются.
Помимо лечения медикаментозными средствами, назначаются и манипуляции. При широких возможностях современной ЛОР-медицины, успешно применяют такие процедуры, как электростимуляция, оксигенобаротерапия, электро-, лазеро-, акупунктура, а также фонофорез.
Данный спектр возможностей лечения показан для тех видов болезни, когда есть вероятность полного или частичного восстановления слуха. Если же задача стоит так, что необходимо сохранить уже существующее состояние здоровья пациента, или в качестве дополнительной терапии, может быть назначено протезирование слуха.
Слухопротезирование показано не только для того, чтобы облегчить восприятие звуков пациентам, но и для восстановления речевой функции. Применяют линейные, аналоговые, digital-слуховые аппараты. Для того чтобы назначенный протез правильно функционировал, его настройку и выбор должен осуществлять профессионал ЛОР-сферы узкого профиля.
Хирургическое вмешательство, о возможности назначения которого мы упоминали ранее, показано в том случае, если требуется кохлеарная, стволовая имплантация, или же нарушения слуха вызваны травмой, опухолью или новообразованием, удаление которого необходимо. Кроме того, операция будет проведена тем пациентам, для которых симптом головокружения или шума становится мучительным.
Если пациент болен тяжелой формой кохлеарного неврита, тогда хирургическое вмешательство может быть направлено на манипуляции на улитке.
Случай из практики
В СПб НИИ ЛОР в марте 2007 года обратились родители пациентки К., 2005 года рождения с жалобами на отсутствие у ребенка реакции на звуки и отсутствие речи. В ходе обследования был установлен диагноз: Хроническая двухсторонняя сенсоневральная тугоухость IV степени, врожденной этиологии. Вторичное расстройство рецептивной и экспрессивной речи. Последствия перенесенной внутриутробной цитомегаловирусной инфекции, внутриутробного поражения центральной нервной системы. Резидуально-органическое поражение центральной нервной системы. Левосторонний спастический верхний монопарез. Аплазия I пальца левой кисти. Дисплазия тазобедренных суставов. Спастическая кривошея. Тазовая дистопия гипоплазированной правой почки. Задержка психомоторного развития.
По заключению детского психолога – познавательные способности ребенка в пределах возрастной нормы, интеллект сохранен.
Ребенок слухопротезирован бинаурально сверхмощными слуховыми аппаратами, без эффекта. По данным аудиологического обследования коротколатентные слуховые вызванные потенциалы не зарегистрированы при максимальном уровне сигнала 103 дБ, отоакустическая эмиссия не зарегистрирована с обеих сторон.
При проведении игровой аудиометрии в слуховых аппаратах выявлены реакции на звуки интенсивностью 80-95 дБ в диапазоне частот от 250 до 1000 Гц.
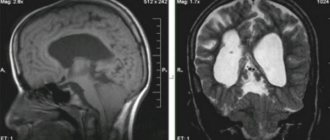
КТ височных костей выявила наличие двухсторонней аномалии развития улитки в виде неполного разделения I типа (табл. 4). При этом данное утверждение верно как для левого, так и для правого уха, несмотря на различную, на первый взгляд, картину (рис.1).
После обследования пациентке проведена КИ на левом ухе классическим доступом через антромастоидотомию и заднюю тимпанотомию, с введением электрода через кохлеостому. Для операции использовался специальный укороченный электрод (Med-El, Австрия), имеющий рабочую длину активного электрода около 12 мм, специально разработанный для применения в случаях аномалии или оссификации улитки.
Несмотря на сохранные слуховые косточки и сухожилие стременной мышцы, акустические рефлексы со стременной мышцы в ходе операции зафиксированы не были. Однако, при проведении телеметрии нервного ответа, были получены четкие ответы при стимуляции 7 электродов из 12.
Послеоперационная трансорбитальная рентгенография улиток выявила, что активный электрод импланта находится в общей полости (рис. 4, стрелка), приняв форму идеальной окружности.
При контрольном аудиологическом обследовании через год после операции у пациентки обнаружены реакции в свободном звуковом поле на звуки интенсивностью в 15-20 дБ в диапазоне частот от 250 до 4000 Гц. Речь пациентки представлена одно- и двусложными словами («мама», «дай», «пить», «киса» и др.), простой фразой из не более двух одно- или двусложных слов. Учитывая то, что возраст пациентки на момент повторного обследования составлял менее 3 лет, результаты слухоречевой реабилитации в данном случае следует считать отличными.
Прогноз при кохлеарном неврите
Прогноз на результативность лечения кохлеарного неврита во многом зависит от времени протекания и симптоматики болезни. Современные и проверенные ЛОР-методики очень хорошо себя показывают, зарекомендовав как реально действенные и эффективные решения данной проблемы, однако, если кохлеарный неврит был диагностирован на поздней стадии, то помочь здесь не способна никакая медицина. Однако, в том случае, когда пациент вовремя обращается к врачу, например, на стадии острого кохлеарного неврита, то вероятность выздоровления и полного восстановления слуха составляет от 50%. Частичное восстановление слуха гарантировано еще трети пациентам.
Хронический кохлеарный неврит практически не поддается лечению, медикаментозное и процедурное вмешательство здесь мало поможет, однако усилия врачей будут направлены на стабилизацию и поддержание сложившегося состояния здоровья человека. Важно не допустить регрессию и дальнейшее поражение слухового нерва. Именно поэтому таким пациентам назначается протезирование слуха: оно минимизирует вероятность дальнейшего ухудшения состояния, поскольку значительно облегчает работу слуховой системы, не допуская ее перенапряжения.
Врачи неоднократно подчеркивают важность своевременного обращения в больницу в случае поражения слухового нерва. И в том случае, если кохлеарный неврит возник внезапно, и в том, если он беспокоит пациента на протяжении определенного периода времени, пойти к специалисту необходимо. Ранняя постановка диагноза может спасти вам слух или не допустить его дальнейшего ухудшения. Помните, что ваше здоровье — это самое главное, а проблемы со слухом имеют далеко не локальный характер: поражение слухового нерва влечет за собой нарушение в речи, а значит — и в социализации, поведенческой сфере, эмоциональном фоне, психическом и моральном состоянии.
Литература
- Jackler R.K. Congenital malformations of the inner ear: a classification based on embryogenesis//R.K. Jackler, W.M. Luxford, W.F. House/ Laryngoscope. – 1987. – Vol. 97, №1. – P. 1 – 14.
- Jackler R.K. The large vestibular aqueduct syndrome//R.K. Jackler, A. De La Cruz/ Laryngoscope. – 1989. – Vol. 99, № 10. – P. 1238 – 1243.
- Marangos N. Dysplasien des Innenohres und inneren Gehörganges//N. Marangos/HNO. – 2002. – Vol. 50, №9. — P. 866 – 881.
- Sennaroglu L. A new classification for cochleovestibular malformations//L. Sennaroglu, I. Saatci/Laryngoscope. – 2002. – Vol. 112, №12. – P. 2230 – 2241.
- Siebenmann F. Grundzüge der Anatomie und Pathogenese der Taubstummheit// F. Siebenmann/Wiesbaden: J. F. Bergmann; 1904. – 76s.
- Stellenwert der MRT bei Verdacht auf Innenohrmissbildung//S. Kösling, S. Jüttemann, B. Amaya et al. / Fortschr Röntgenstr. – 2003. – Vol. 175, № 11. – S. 1639 – 1646.
- Terrahe K. Missbildungen des Innen- und Mittelohres als Folge der halidomidembryopathie: Ergebnisse von Röntgenschichtuntersuchungen//K. Terrahe/Fortschr Röntgenstr. – 1965. – Vol. 102, №1. – P. 14.
Руководитель отдела разработки и внедрения высокотехнологичных методов лечения — доктор медицинских наук профессор Аникин Игорь Анатольевич. Телефон клиники
Комиссия по отбору пациентов на оказание высокотехнологичной медицинской помощи Секретарь комиссии — кандидат медицинский наук Кузовков Владислав Евгеньевич, телефон
Расписание консультационного приема сотрудниками клиники