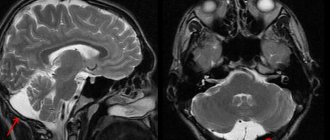
МРТ вен головного мозга — это современная диагностическая методика, позволяющая получить точный рисунок вен и определить малейшие отклонения в работе сосудистой системы.
Магнитно-резонансная томография вен применяется для диагностики широкого ряда заболеваний. В основе метода лежит воздействие магнитного излучения на ткани человека, что абсолютно безопасно и дает возможность с точностью визуализировать строение сосудов головного мозга.
Схема мозгового кровообращения на МР-скане
Анатомия вен головного мозга, что видно на МРТ?
Вены — это кровеносные сосуды, которые предназначены для оттока крови от мозга. Насыщенная кислородом кровь поступает в нервный центр по артериям, а отдав питательные вещества и кислород клеткам, кровь возвращается к сердцу по венам.
Нарушения в работе вен мозга могут способствовать плохому самочувствию, усталости и постепенному развитию отека мозга. Вот почему своевременная и точная диагностика так важна.
Обследование состояния венозного русла на магнитно-резонансном томографе называется МР-венографией.
По информативности МРТ артерий и вен головного мозга на шаг опережает традиционные способы диагностики с применением рентгеновских лучей или ультразвука. На МР-изображениях врачи-диагносты получают наглядную информацию о функционировании вен головного мозга.
МР-венография позволяет с высокой точностью определить:
- анатомический рисунок венозной системы;
- врожденные и приобретенные отклонения в строении и функционировании сосудов;
- нарушения трофики и оттока крови от отделов мозга;
- возможные повреждения сосудов и их последствия;
- наличие опухолевых образований, перекрывающих сосудистое русло.
Обследование на томографе является полностью безопасной процедурой, позволяющей не только подробно и качественно визуализировать особенности строения венозной сети мозга, но и проводить сканирование в профилактических и диагностических целях с любой частотой без негативного влияния на здоровье.
Трудности диагностики тромбоза мозговых вен и венозных синусов
В статье освещены трудности диагностики тромбоза мозговых вен и венозных синусов. Представлены клинические примеры.
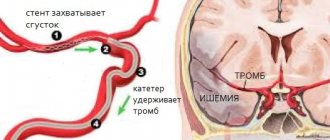
Тромбоз мозговых вен и венозных синусов чаще наблюдается у молодых женщин, чем у мужчин, но в целом встречается редко (до 1% всех случаев инфарктов мозга) [1]. По данным ISCVT (International Study on Cerebral Vein and Dural Sinus Thrombosis, 2004), заболеваемость ежегодно составляет 3–4 случая на 1 млн у взрослых и до 7 случаев на 1 млн у детей. Летальность при данном заболевании составляет от 5 до 30%, в процессе более чем 2-летнего наблюдения зафиксирован соответствующий показатель 8,3%. В то же время более чем у 90% больных прогноз был благоприятным. Основными факторами риска развития тромбоза мозговых вен и венозных синусов в популяции являются инфекционные воспалительные процессы (отиты, мастоидиты, синуситы, септические состояния) и неинфекционные причины. Неинфекционные причины тромбоза мозговых вен и венозных синусов могут быть локализованными и общими. В числе первых чаще всего упоминаются черепно-мозговая травма, опухоли, хирургические вмешательства в области головы и шеи, а также имплантация кардиостимулятора или установка центрального венозного катетера. Общие заболевания, способствующие тромбозу мозговых вен и венозных синусов, включают такие состояния, как нарушение гемодинамики (например, застойная сердечная недостаточность, обезвоживание организма), заболевания крови (полицитемия, серповидно-клеточная анемия, тромбоцитопения) и коагулопатии (при синдроме диссеминированного внутрисосудистого свертывания крови, дефиците антитромбина, протеина С и протеина S), а также тромбофилитические состояния, связанные с беременностью, родами и приемом оральных контрацептивов, антифосфолипидный синдром, системные васкулиты. При этом в 15% случаев причина развития синус-тромбоза остается неустановленной [5]. Трудности диагностики тромбоза мозговых вен и венозных синусов обусловлены полиморфизмом его клинической картины и вариабельностью строения венозной системы головного мозга. Анатомические особенности строения венозной системы головного мозга В развитии тромбоза мозговых вен и синусов важную роль играют анатомические особенности строения венозной системы головного мозга (рис. 1). В отличие от артерий и периферических вен мозговые вены лишены мышечной стенки и клапанного аппарата. Венозная система мозга характеризуется «ветвистостью», большим количеством анастомозов и тем, что одна вена может принимать кровь из бассейнов нескольких артерий. Мозговые вены делятся на поверхностные и глубокие. Поверхностные вены – верхние мозговые, поверхностная средняя мозговая вена (вена Лаббе), нижняя анастоматическая вена (вена Тролара), нижние мозговые вены – лежат в субарахноидальном пространстве и, анастомозируя между собой, образуют сеть на поверхностях полушарий большого мозга. Главная масса венозной крови из коры и белого вещества оттекает в поверхностные вены, а затем в близлежащий синус твердой мозговой оболочки. В глубокие мозговые вены кровь поступает из вен сосудистого сплетения боковых желудочков, базальных ядер, таламусов, среднего мозга, моста мозга, продолговатого мозга и мозжечка. Поверхностные и глубокие вены впадают в синусы твердой мозговой оболочки. Поверхностные вены впадают в основном в верхний сагиттальный синус. Основным коллектором глубоких вен являются большая мозговая вена (вена Галена) и прямой синус. Кровь из верхнего сагиттального и прямого синуса попадает в поперечный и сигмовидный синусы, которые собирают кровь из полости черепа и отводят ее во внутреннюю яремную вену. В развитии тромбоза мозговых вен и венозных синусов участвуют 2 механизма, определяющих симптоматику заболевания. Первый – окклюзия мозговых вен, вызывающая отек мозга и нарушение венозного кровообращения. Вторым звеном патогенеза тромбоза мозговых вен и венозных синусов является развитие интракраниальной гипертензии вследствие окклюзии крупных венозных синусов. В норме цереброспинальная жидкость транспортируется из желудочков мозга через субарахноидальное пространство нижней и верхнелатеральной поверхности полушарий большого мозга, адсорбируется в паутинных сплетениях и оттекает в верхний сагиттальный синус. При тромбозе венозных синусов повышается венозное давление, в результате чего нарушается абсорбция цереброспинальной жидкости, развивается интракраниальная гипертензия [5]. Оба эти механизма обусловливают клиническую симптоматику синус-тромбоза.
Клиника и диагностика Клинические проявления тромбоза мозговых вен и венозных синусов зависят от локализации тромбоза, скорости его развития и характера основного заболевания. Для тяжелых нарушений венозного кровообращения характерны головная боль, рвота, отек дисков зрительных нервов, фокальные и генерализованные судороги, прогрессирующее угнетение сознания. Однако при раннем распознавании процесса клиническая картина может быть менее выраженной. Очаговые неврологические нарушения могут возникать при изолированном тромбозе глубоких либо поверхностных вен или при распространении тромбоза с синусов на вены. Менингеальный синдром считается редким проявлением неосложненного тромбоза синусов. Давление цереброспинальной жидкости, по данным большинства авторов, бывает нормальным или умеренно повышенным. Состав цереброспинальной жидкости может быть как неизменным, так и с незначительно повышенным содержанием белка и плеоцитозом не более 200/3 [1, 11–13]. Для септического тромбоза поперечного и сигмовидного синусов характерны выраженный размах температуры тела, лейкоцитоз, ускорение СОЭ, но применение антибиотиков может сгладить эти проявления. Весьма часто встречаются отек области сосцевидного отростка, боль при его пальпации, меньшее наполнение внутренней яремной вены на больной стороне. Иногда тромбоз сигмовидного синуса распространяется на внутреннюю яремную вену, что сопровождается присоединением местных воспалительных изменений по ходу вены [1]. В отличие от артериального тромбоза и тромбоэмболии неврологическая симптоматика при тромбозе мозговых вен и венозных синусов чаще развивается подостро – в срок от нескольких дней до 1 мес. (50–80% случаев), хотя может отмечаться и острое начало (20–30% случаев) [6]. Наиболее частый симптом тромбоза мозговых вен и венозных синусов – интенсивная головная боль (92% пациентов), являющаяся отражением развития интракраниальной гипертензии. Она напоминает боль при субарахноидальном кровоизлиянии и не купируется анальгетиками. Кроме того, согласно данным ISCVT и др. [1, 7–13], выявляются следующие симптомы: – двигательные нарушения – 42%; – судорожный синдром – 37% (в т. ч. эпилептический статус – в 13%); – психомоторное возбуждение – 25%; – афазия – 18%; – зрительные нарушения – 13%; – угнетение сознания (оглушение, сопор, кома) – 13%; – нарушения иннервации черепных нервов – 12%; – нарушения чувствительности – 11%; – менингеальный синдром – 5%; – вестибуло-мозжечковые нарушения – 1%. В отдаленном периоде наиболее частые симптомы – головная боль (14%) и судорожный синдром (11%). Пещеристый и верхний сагиттальный синусы относительно редко бывают очагами инфекции. Чаще интракраниальный процесс является результатом распространения инфекции из среднего уха, придаточных пазух носа, кожных покровов вблизи верхней губы, носа и глаз. При тромбофлебите краевого синуса, обычно возникающем на фоне воспаления среднего уха или мастоидита, появляются боль в ухе и болезненность при надавливании на сосцевидный отросток. Спустя несколько дней или недель появляются лихорадка, головная боль, тошнота и рвота, обусловленные повышением интракраниального давления. Возникают отечность в области сосцевидного отростка, расширение вен и болезненность по ходу внутренней яремной вены на шее. При вовлечении в патологический процесс внутренней яремной вены наблюдаются боль в области шеи и ограничение ее движений. Часто развиваются сонливость и кома. У 50% больных обнаруживают отек дисков зрительных нервов (у некоторых больных – односторонний). Возникают судорожные приступы, но очаговые неврологические симптомы встречаются редко. Распространение патологического процесса на нижний каменистый синус сопровождается нарушением функции отводящего нерва и тройничного нерва (синдром Градениго). Тромбофлебит пещеристого синуса вторичен по отношению к окулоназальным инфекциям. Клинический синдром проявляется отеком глазницы и признаками нарушения функции глазодвигательного и блокового нервов, глазничной ветви тройничного нерва и отводящего нерва. Последующее распространение инфекции на противоположный пещеристый синус сопровождается возникновением двусторонней симптоматики. Заболевание может начинаться остро, с появлением лихорадки, головной боли, тошноты и рвоты. Больные жалуются на боль в области глазного яблока, болезненность в области орбиты при надавливании. Отмечаются хемоз, отек и цианоз верхней половины лица. Сознание может оставаться ясным. Могут возникать офтальмоплегия, нарушения чувствительности в области иннервации глазничной ветви тройничного нерва, кровоизлияния на сетчатке и отек диска зрительного нерва. Инфицирование верхнего сагиттального синуса может произойти при переносе инфекции из краевого и пещеристого синусов или ее распространении из носовой полости, очага остеомиелита, эпидуральной и субдуральной областей. Заболевание проявляется лихорадкой, головной болью, отеком дисков зрительных нервов. Характерно развитие судорожных приступов и гемиплегии сначала на одной стороне, а затем и на другой в связи с распространением патологического процесса на церебральные вены. Двигательные нарушения могут проявляться моноплегией или преимущественным вовлечением нижних конечностей. Все типы тромбофлебита, особенно обусловленного инфекцией уха и придаточных пазух носа, могут осложняться другими формами интракраниальных гнойных процессов, включая бактериальный менингит и абсцесс мозга. В связи с отсутствием патогномоничных клинических симптомов заболевания важнейшее значение при диагностике тромбоза мозговых вен и венозных синусов имеют инструментальные и лабораторные методы исследования. В последние годы совершенствование нейровизуализационных технологий открывает новые возможности для диагностики синус-тромбоза (МРТ, МР-, КТ-веносинусография). Так, например, при проведении МРТ в стандартных режимах теперь можно определить признаки венозного тромбоза, выражающиеся в повышении интенсивности сигнала в режимах Т1 и Т2, а также Т2-FLAIR от измененного синуса (рис. 2). При проведении МР-веносинусографии выявляются снижение сигнала от кровотока по правому поперечному синусу, а также компенсаторное усиление сигнала от кровотока по левому поперечному синусу (рис. 3). Если после проведения МРТ или КТ-исследования диагноз остается неясным, возможно выполнение контрастной дигитальной субтракционной ангиографии, которая позволяет выявить не только тромбоз синусов, но и редко встречающийся изолированный тромбоз мозговых вен. Также в ходе данного исследования возможно выявление расширенных и извитых вен, что является косвенным признаком тромбоза мозговых венозных синусов [14]. Вместе с тем необходима тщательная оценка данных нейровизуализации для исключения ошибок в диагностике, к которым можно отнести, например, гипоплазию или врожденное отсутствие синуса [6, 15]. Лечение Как уже отмечалось, в основе развития симптоматики при тромбозе мозговых вен и венозных синусов лежат окклюзия мозговых вен и синусов, изменение ткани мозга и развитие интракраниальной гипертензии. Данное сочетание потенциально опасно и может быть ассоциировано с неблагоприятным прогнозом у пациентов с тромбозом мозговых вен и венозных синусов. Следовательно, необходимо проведение комплексной терапии, включающей патогенетическую терапию (реканализация синусов) и симптоматическую (борьба с интракраниальной гипертензией, инфекцией) [1, 4, 10]. Основной целью терапии при тромбозе мозговых вен и венозных синусов является восстановление их проходимости. В настоящее время препаратами выбора в данной ситуации являются антикоагулянты, в частности, низкомолекулярные гепарины (НМГ). По данным исследований, применение прямых антикоагулянтов в остром периоде тромбоза мозговых вен и венозных синусов улучшает прогноз и уменьшает риск смерти и инвалидизации [16]. Кроме того, в ходе исследования ISCVT были получены следующие данные в отношении 80 пациентов с тромбозом мозговых вен и венозных синусов, получавших НМГ: 79% из них выздоровели, у 8% – сохранялась легкая симптоматика, у 5% – наблюдались значительно выраженные неврологические нарушения, 8% пациентов умерли [1]. Эти данные свидетельствуют об эффективности и безопасности применения НМГ в остром периоде тромбоза мозговых вен и венозных синусов. В случае развития септического синус-тромбоза должна проводиться антибактериальная терапия с использованием высоких доз антибиотиков широкого спектра действия, таких как цефалоспорины (цефтриаксон, 2 г/сут в/в), меропенем, цефтазидин (6 г/сут в/в), ванкомицин (2 г/сут в/в). При этом нет единой точки зрения о целесообразности и безопасности антикоагулянтной терапии, хотя большинство авторов придерживаются тактики ведения таких пациентов при помощи НМГ [18]. По окончании острого периода тромбоза мозговых вен и венозных синусов рекомендовано назначение непрямых оральных антикоагулянтов (варфарин, аценокумарол) в дозе, при которой значения международного нормализованного отношения (МНО) составляют 2–3. Прямые антикоагулянты вводят пациенту до тех пор, пока МНО не достигнет целевых значений. В случае развития тромбоза мозговых вен и венозных синусов во время беременности назначения непрямых антикоагулянтов следует избегать ввиду их тератогенного потенциала и возможности проникновения через плацентарный барьер. В таких случаях рекомендовано продолжение лечения непрямыми антикоагулянтами [18].
В настоящее время нет исследований, четко регламентирующих длительность применения оральных антикоагулянтов. Cогласно рекомендациям EFNS (2006), непрямые антикоагулянты должны применяться в течение 3 мес. при вторичном тромбозe мозговых вен и венозных синусов, развившемся при наличии так называемого транзиторного фактора риска, от 6 до 12 мес. – у пациентов с идиопатическим тромбозом и при наличии «малых» тромбофилических состояний, таких как дефицит протеинов С и S, гетерозиготная мутация фактора Лейдена или мутации в гене протромбина (G20210A). Антикоагулянтная терапия в течение всей жизни рекомендуется пациентам с рецидивирующим тромбозом венозных синусов, а также при диагностировании врожденных тромбофилических состояний (гомозиготная мутация фактора Лейдена, дефицит антитромбина) [17]. Кроме базисной терапии должны проводиться мероприятия по предотвращению таких осложнений, как судорожный синдром и интракраниальная гипертензия. Данные состояния требуют ведения по общим правилам (назначение антиконвульсантов, приподнятое изголовье кровати, проведение ИВЛ в режиме гипервентиляции с положительным давлением на выдохе, введение осмотических диуретиков). Эффективность глюкокортикостероидов при отеке мозга, возникшем в результате тромбоза мозговых вен и венозных синусов, не доказана [19]. В ряде случаев при тяжелых формах тромбоза, осложнившихся дислокацией структур головного мозга, может быть рассмотрен вопрос о проведении декомпрессионной гемикраниотомии, являющейся жизнеспасающей операцией [20, 21]. В настоящей статье приведены истории болезни 3 пациентов, находившихся в разное время во 2-м неврологическом отделении НЦН с диагнозом «тромбоз мозговых синусов». Цель – продемонстрировать современные возможности диагностики и лечения нарушений венозного кровообращения. Пациент К., 31 год, поступил в НЦН с жалобами на интенсивную головную боль, тошноту, рвоту. Анамнез заболевания: в течение 2 нед. получал лечение по поводу грыжи межпозвоночных дисков с применением больших доз глюкокортикостероидов, диуретиков. 8 февраля 2010 г. внезапно появились интенсивная головная боль, не купируемая приемом анальгетиков, тошнота, рвота, светобоязнь. Состояние было расценено как повышение интракраниального давления, в связи с чем амбулаторно были назначены диуретики. 16 февраля 2010 г. внезапно развился генерализованный тонический эпилептический припадок. Бригадой скорой помощи больной госпитализирован в клинику с диагнозом «Субарахноидальное кровоизлияние. Ушиб головного мозга», который был снят в последующем. После проведенного лечения (венотоники, глюкокортикостероиды, ноотропы) головная боль регрессировала. Однако 7 марта 2010 г. внезапно повторно возникли головная боль, тошнота, рвота. 19 марта 2010 г. пациент был госпитализирован в НЦН. При осмотре: выраженное расширение подкожных вен на лице. В неврологическом статусе отмечается легкая ригидность затылочных мышц. Очаговой симптоматики нет. Лабораторные методы исследования. Волчаночный антикоагулянт – 1,10%, результат отрицательный. Антитела к кардиолипинам IgG – 15,8 Ед/мл, результат слабоположительный (норма – до 10 Ед/мл). Гомоцистеин – 16 мкмоль/л (норма – до 15 мкмоль/л). Антиген к фактору Виллебранда – 273% (норма – до 117%). Факторы свертывания крови – без отклонения от нормальных значений. Исследование крови на тромбофилические мутации – результат отрицательный. При осмотре офтальмологом выявлены признаки интра-краниальной гипертензии: гиперемия и отечность дисков зрительных нервов, расширение и полнокровие вен на глазном дне. Инструментальные методы исследования: при проведении МРТ в режиме Т2 отмечено повышение интенсивности МР-сигнала от верхнего сагиттального и левого сигмовидного синусов (рис. 4). При проведении МР-веносинусографии отсутствует кровоток по обоим поперечным, верхнему сагиттальному и левому сигмовидному синусам. Обращает на себя внимание усиление кровотока по поверхностным мозговым и лицевым венам (рис. 5). Диагноз: тромбоз обоих поперечных, левого сигмовидного и верхнего сагиттального синусов. Проведено лечение: надропарин 0,6 мл 2 р./сут п/к в течение 10 дней с переходом на варфарин (уровень МНО 2–3), венотоники (диосмин внутрь, аминофиллин в/в капельно), карбамазепин (судорожный синдром). Через 10 дней после начала терапии отмечено улучшение самочувствия – уменьшилась головная боль. При проведении МР-веносинусографии отмечена положительная динамика – восстановился кровоток по обоим поперечным синусам. Через 4 мес. после лечения отмечено появление кровотока по верхнему сагиттальному синусу (рис. 5). Продолжается прием антикоагулянтов.
Пациентка М., 36 лет. Поступила в НЦН с жалобами на интенсивную головную боль, пульсирующий шум справа. Анамнез жизни: с юности повторяются приступы мигрени без ауры. Длительное время принимала эстрогеносодержащие контрацептивы. Анамнез заболевания: 11 августа 2009 г. внезапно развилась интенсивная головная боль, по характеру отличная от обычной мигренозной боли, анальгетиками не купировалась. Позже присоединились пульсирующий шум в правом ухе, ощущение «тяжести» в голове, тошнота, пошатывание при ходьбе, слабость. 21 августа 2009 г. госпитализирована в НЦН. При осмотре: общемозговой, менингеальной и очаговой симптоматики не выявлено. Лабораторные исследования. Волчаночный антикоагулянт – 1,15%, результат отрицательный. Антитела к кардиолипинам IgG – 30 Ед/мл (норма – до 10 Ед/мл). Через 3 мес. при повторном исследовании в Центре ревматологии – 10 Ед/мл, в пределах нормы. Гомоцистеин – 11 мкмоль/л (норма – до 15 мкмоль/л). Коагулограмма – без особенностей. Факторы свертывания крови – без патологии. Анализ крови на тромбофилические мутации – результат отрицательный. Инструментальные методы исследования. При проведении стандартных КТ и МРТ патологии не выявлено. При выполнении контрастной КТ-ангиографии выявлено отсутствие сигнала от кровотока по правому сигмовидному синусу (рис. 6). Диагностирован тромбоз правого сигмовидного синуса.
Проведено лечение: надропарин 0,6 мл 2 р./сут п/к с переходом на варфарин с достижением цифр МНО 2–3 (6 мес.), аминофиллин, рутозид. В связи с повторными приступами мигрени и длительным болевым синдромом были назначены пропранолол и антидепрессанты из группы селективного ингибирования обратного захвата серотонина. На фоне лечения головная боль исчезла. Через 6 мес. при проведении контрольного исследования (МР-веносинусография) отмечено восстановление кровотока по правому сигмовидному синусу (рис. 7). С учетом отсутствия признаков коагулопатии, верифицированной причины синус-тромбоза терапия антикоагулянтами продолжалась 6 мес.
Пациентка К., 56 лет, поступила 13 августа 2010 г. Жалоб не предъявляла в связи со снижением критики к своему состоянию. Анамнез жизни: артериальная гипертония, тромбоз глубоких вен голеней. Анамнез заболевания: 13 августа 2010 г. внезапно нарушилось цветовосприятие окружающих предметов (изменился цвет дома). Родственники заметили неадекватное поведение – пациентка стала «заговариваться». Присоединилась слабость в левой руке и ноге, нарушилась ходьба, появились судорожные подергивания в левых руке и ноге. Бригадой скорой помощи доставлена в НЦН. При осмотре: частично дезориентирована по месту, времени. Адинамична. Сонлива. Снижена критика к своему состоянию. Речь не нарушена. Менингеальные симптомы отрицательные. Глазодвигательных расстройств нет. Лицо симметрично, язык по средней линии. Бульбарных расстройств нет. Легкий левосторонний гемипарез с повышением тонуса мышц по пластическому типу. Сухожильные и периостальные рефлексы живые, S>D. Рефлекс Бабинского слева. В левых конечностях – периодические клонические судорожные подергивания различной амплитуды, длительностью до 1 мин. Чувствительных нарушений нет. Лабораторные исследования: гомоцистеин – 39 мкмоль/л (норма – до 15 мкмоль/л), антиген к фактору Виллебранда – 231% (норма – до 117%). Волчаночный антикоагулянт – 1,1%, результат отрицательный. Антитела к кардиолипинам IgG – 24 Ед/мл, результат слабоположительный (норма – до 10 Ед/мл). Факторы свертывания крови – без патологии. При осмотре офтальмологом выявлены признаки затруднения венозного оттока. Инструментальные исследования: при МРТ головного мозга выявлены инфаркт с геморрагическим компонентом, осложненный субарахноидальным кровоизлиянием в правом полушарии большого мозга, а также тромбоз правого поперечного синуса (рис. 8). Диагноз: инфаркт с геморрагическим компонентом в правом полушарии большого мозга вследствие тромбоза правого поперечного и сигмовидного синусов, осложненный субарахноидальным кровоизлиянием.
Проведено лечение: эноксапарин 0,4 мл 2 р./сут п/к с переходом на варфарин (постоянный прием) под контролем МНО 2–3; венотоники (рутозид, аминофиллин). В связи с выявленной гипергомоцистеинемией были также назначены фолиевая кислота и витамин В12. Кроме того, проводилась гипотензивная терапия. Через 10 дней от начала терапии отмечены исчезновение клонических подергиваний в левых руке и ноге, нарастание в них силы и объема движений, пациентка стала более адекватной, ориентированной по месту и времени. При повторном исследовании отмечено появление сигнала от кровотока по правому поперечному синусу (рис. 9). С учетом тромбоза правого поперечного синуса, тромбоза глубоких вен голеней в анамнезе, повышения уровня гомоцистеина больной была рекомендована постоянная терапия антикоагулянтами и фолиевой кислотой.
Заключение В 3 продемонстрированных случаях среди возможных причин на первое место, по-видимому, следует ставить повышенный тромбогенный потенциал крови (повышение уровня антигена к фактору Виллебранда, гормональная терапия, гипергомоцистеинемия). Тромбофилическое состояние могло послужить пусковым фактором развития тромбоза венозных синусов. Таким образом, в данной ситуации основным направлением патогенетической терапии является назначение антикоагулянтов прямого действия с переходом на непрямые антикоагулянты и поддержанием значений МНО на уровне 2–3. Кроме того, продемонстрирована важность тщательного сбора анамнеза, в частности, пристальное внимание к наличию инфекционного процесса, черепно-мозговой травмы, венозного тромбоза, приему лекарственных препаратов, способных провоцировать развитие гиперкоагуляционного состояния. Также подчеркивается важность физикального осмотра, при котором могут выявляться косвенные признаки нарушения венозного оттока по мозговым венам и венозным синусам (расширение лицевых вен у первого пациента). У 2 больных при исследовании глазного дна были выявлены признаки нарушения венозного оттока и интракраниальной гипертензии: застойные, отечные, гиперемированные диски зрительных нервов, расширенные, полнокровные вены на глазном дне, отсутствие спонтанного венного пульса. Все эти признаки наряду с указанием на впервые возникшую, интенсивную, плохо поддающуюся лечению головную боль должны дать повод клиницисту для исключения нарушения мозгового венозного кровообращения, что в свою очередь является залогом успешного лечения больных и вторичной профилактики данного вида патологии.
Как делают МРТ вен головного мозга
Классический протокол МР-венографии представляет собой цикл из нескольких последовательных действий:
- пациента располагают на горизонтальной платформе в положении «на спине», в области головы устанавливается специальная РЧ-катушка, которая усиливает сигнал томографа;
- подвижная часть с человеком направляется в круглый магнит;
- врачи выходят в соседний кабинет для контроля работы приборов по компьютеру.
Нужно быть готовым, что в процессе работы медицинское оборудование может издавать звуки в виде хлопков, щелчков или стуков. Чтобы сделать процесс более комфортным, в медицинском пациентам предлагают надеть наушники и провести скрининг под приятное музыкальное сопровождение.
МРТ с контрастом
В большинстве случаев МРТ способна передать достаточно четкое изображение и без применения контраста. Но, изредка, при определенной патологии, когда требуется прицельная тщательность обследования, может применятся контрастное вещество.
Контраст применяется при подозрении на наличие опухоли. Вещество способного накапливаться в патологически измененных структурах и четко отображать их на снимках.
Благодаря чему точно устанавливается местоположение доброкачественной или злокачественной опухоли, препятствующей венозному оттоку, повреждений и изменений в строении и функционировании вен головного мозга.
В большинстве случаев вещество-контраст благополучно выводится организмом без каких-либо негативных последствий. Больным с отягощенным анамнезом или склонностью к аллергическим реакциям предварительно делают пробу на восприимчивость к красящему препарату.
Показания и противопоказания к МРТ вен головного мозга
Показаниями к проведению магнитно-резонансной томографии вен головного мозга могут служить следующие симптомы и состояния:
- частые головные боли;
- внезапно возникшая тупая головная боль;
- черепно-мозговые травмы;
- шум в ушах, головокружения, обмороки;
- чувство давления и распирания в определенном участке головы;
- ощущение давления на глазные яблоки;
- нарушения координации;
- проблемы с памятью, речью;
- резкое снижение когнитивных способностей и возможности сконцентрироваться у молодых пациентов;
- нарушение когнитивных функций у пожилых людей;
- однократные или повторяющиеся эпилептические припадки.
При возникновении одного или нескольких вышеперечисленных симптомов пациентам необходимо обратиться к врачу, который даст направление на проведение МРТ вен головного мозга.
Врач-диагност подготавливает пациента к исследованию
МР-венография может быть показана не только при наличии какого-либо недомогания, но и в профилактических целях на предмет раннего выявления болезней сосудов.
Противопоказания к процедуре
МРТ считается более безопасной методикой визуальной диагностики внутренних структур тела, чем КТ. Тем не менее МР-сканирование также имеет ряд противопоказаний, которые условно можно разделить на абсолютные и относительные.
К абсолютным противопоказаниям относятся:
- наличие металлических предметов в теле (осколки от ранений, дробь);
- установленные у пациента кардиостимулятор или нейростимулятор;
- кохлеарные имплантаты, сосудистые клипсы;
- весовая категория пациента свыше 130 килограмм и обхват тела от 150 сантиметров;
- первый триместр беременности;
- возраст до 5 лет.
Прежде чем выписать направление на МРТ вен головного мозга, врач в обязательном порядке проверяет больного на наличие факторов риска.
Относительные противопоказания не отменяют диагностику, но предполагают тщательную предварительную подготовку. Процедура не показана в случае:
- тяжелых поражений сердечно-сосудистой системы в стадии обострения;
- наличия татуировок на теле с содержанием краски с частицами металла;
- психических расстройствах в стадии обострения;
- боязни находиться в замкнутом пространстве;
- неспособности сохранять длительную неподвижность.
Протезы из неферромагнетиков не запрещают проведение МР-скрининг при выполнении следующих требований:
- наличие документов на протез;
- протез был установлен не позднее, чем за 3 месяца до проведения диагностики;
Кроме того, если протез находится вне области сканирования, его наличие никак не помешает проведению скрининга.
Трудности диагностики тромбоза мозговых вен (МВ) и венозных синусов (ВС) связаны с многообразием клинических проявлений, локализацией тромбоза, скоростью его развития, причиной заболевания [1—3]. В МВ и синусах твердой мозговой оболочки содержится около 70% крови, притекающей к головному мозгу, однако тромбоз МВ и ВС встречается значительно реже, чем артериальный. Течение тромбоза МВ и ВС является крайне вариабельным — от прогредиентного и рецидивирующего до доброкачественного и курабельного [4].
Об этом заболевании известно более 200 лет — первое описание тромбоза МВ и ВС в 1761 г. сделал J. Morgagni [5]. В 1825 г. французский врач M. Ribes [6] описал пациента с головной болью, эпилептическим приступом и делирием, у которого был обнаружен тромбоз МВ и ВС.
Проведение крупных эпидемиологических и клинических исследований ограничивает небольшое число больных с тромбозом МВ и В.С. Большинство публикаций об этом заболевании — казуистические сообщения. Результаты многоцентровых исследований были опубликованы только в течение последних 15 лет, в том числе международное исследование International Study on Cerebral Vein and Dural Sinus Thrombosis (ISCVDST) [7], основанное на 624 наблюдениях. В Итальянский регистр входят данные 706 случаев тромбоза МВ и ВС [8]. Одно из последних ретроспективных исследований [9], включающее 152 больных с тромбозом МВ и ВС, было проведено в 2021 г.
Эпидемиология
На сегодняшний день отсутствуют эпидемиологические исследования, посвященные тромбозу МВ и ВС, поэтому точный уровень заболеваемости неизвестен. Первые данные о частоте тромбоза МВ и ВС были получены по результатам аутопсий. H. Ehlers и C. Courville [10] в 1936 г., обобщив результаты 12 500 вскрытий, выявили 16 случаев тромбоза МВ и ВС, однако данные современных исследований [4] свидетельствуют, что заболеваемость в 10 раз выше.
Распространенность тромбоза МВ и ВС неоднородна. У большинства больных заболевание развивается в возрасте 20—50 лет. Заболевают также дети и люди пожилого возраста. В связи с этим эпидемиология заболевания отдельно описана для разных возрастных групп. По данным ISCVDST, заболеваемость тромбозом МВ и ВС у взрослых составляет 3—4 случая на 1 млн, а у детей и новорожденных — 7 случаев на 1 млн детского населения. До середины 60-х годов встречаемость тромбоза МВ и ВС у мужчин и женщин считали равной, однако, по последним сообщениям [7], тромбоз МВ и ВС чаще возникает у женщин, особенно в возрастной группе от 20 до 35 лет (соотношение мужчины: женщины равно 3:1). Широкая распространенность заболевания у женщин детородного возраста, вероятнее всего, связана с беременностью, послеродовым периодом и использованием оральных контрацептивов [11]. По данным исследования, проведенного в США в 1993—1994 гг., порядка 12 родов из 100 000 осложняются развитием тромбоза МВ и ВС [7]. Показано увеличение доли женщин среди пациентов с тромбозом МВ и ВС за последнее десятилетие, в настоящее время она составляет около 70%. Преобладание пациентов женского пола объясняется гормональными факторами. Около 1/3 женщин детородного возраста в западных странах используют оральные контрацептивы, что составляет примерно ½ пациентов с тромбозом МВ и ВС [12].
Достоверные данные относительно географических или этнических различий заболеваемости отсутствуют, однако при проведении нескольких исследований были получены заслуживающие внимания результаты. В 2021 г. были опубликованы данные исследования в регионе Аделаида (Австралия) с взрослым населением около 1 млн. При проведении ретроспективного анализа всех случаев тромбоза МВ и ВС за период 2005—2011 гг. заболеваемость составила 15,7 случая на 1 млн населения в год; было обнаружено почти равное распределение пациентов по полу (52% женщин, 48% мужчин) [13]. Распространенность тромбоза МВ и ВС в Нидерландах в 2008—2010 гг. составила 13,2 случая на 1 млн населения; в Хамадан (Иран) в 2009—2015 гг. — 13,5 случая на 1 млн населения [12].
Локализация
Тромбоз чаще локализуется в синусах твердой мозговой оболочки, чем в М.В. Наиболее распространен тромбоз верхнего сагиттального, сигмовидных и поперечных синусов, а далее — по степени убывания: тромбоз корковых вен, кавернозного синуса, мозжечковых вен. Тромбоз верхнего сагиттального синуса встречается в 46% случаев, сигмовидного или поперечного синусов — в 32%, нескольких синусов — в 20%, верхнего сагиттального синуса и поверхностных мозговых вен — в 40% случаев [4]. В 2/3 случаев тромбоз не ограничивается одним синусом, а распространяется на смежные синусы и вены. Изолированный тромбоз верхнего сагиттального синуса наблюдается в 13—55% случаев, сигмовидного и поперечного синусов — в 10%; в 40% случаев наблюдается гипоплазия синусов, которую трудно отличить от тромбоза [14].
В ретроспективном исследовании J. Liang и соавт. [15] были получены следующие данные: тромбоз верхнего сагиттального синуса встречался в 72,7% случаев, левого поперечного синуса — в 43,2%, левого сигмовидного синуса — в 43,2%, правого поперечного — в 36,4%, правого сигмовидного — в 36,4%, прямого синуса — в 9,1%. В 47,7% случаев тромбоз МВ и ВС сопровождался вторичными изменениями мозга (инфаркты выявлены в 43,2% случаев, кровоизлияния — в 27,3%). Чаще всего вторичные изменения локализовались в лобных (31,8%) и теменных (36,4%) долях. Субарахноидальные кровоизлияния встречались в 13,6% случаев, субдуральные гематомы — в 4,5%.
L. Zhou и соавт. [16] выявили тромбоз поперечного синуса у 65,0% больных, сигмовидного — у 55,6%, верхнего сагиттального — у 54,7%. Вторичные изменения головного мозга были обнаружены у 56,4% пациентов. Отек ограниченных участков мозга наблюдали у 30,8% больных, массивный отек — у 4,3%, внутричерепные гематомы — у 15,4%, субарахноидальные кровоизлияния — у 4,3%.
Факторы риска
К заболеваниям, которые наиболее часто ассоциированы с тромбозом МВ и ВС, относятся инфекции глазничной области, мастоидит, воспалительные заболевания среднего уха и лица, менингит. Воспалительные процессы в области сосцевидного отростка или лица являются предрасполагающим фактором для развития тромбоза поперечных и сигмовидных синусов. Причиной тромбоза кавернозного синуса являются инфекции околоносовых пазух (решетчатой и клиновидной) [3, 4]. S. Imam и cоавт. [17] описали тромбоз МВ и ВС у 39-летнего больного ветряной оспой.
Факторами риска развития асептического тромбоза МВ и ВС являются прием оральных контрацептивов, беременность, послеродовой период, черепно-мозговая травма (в том числе легкая), имплантация кардиостимулятора или длительное стояние подключичного венозного катетера с его тромбированием, опухоли, коллагенозы (системная красная волчанка, болезнь Бехчета, синдром Шегрена), заболевания крови (полицитемия, серповидно-клеточная анемия, тромбоцитопения), антифосфолипидный синдром, тромбофилия (чаще всего обусловлена мутациями в генах фактора V Лейдена и протромбина, дефицитом антитромбина III, протеина С), нефротический синдром. Наличие в анамнезе указаний на эпизоды повышенной свертываемости крови (тромбоз глубоких вен, тромбоэмболия артерий системы легочного ствола, инсульт, инфаркт миокарда, множественные выкидыши) дают основание предположить состояние первичной гиперкоагуляции. Состояния, сопровождающиеся вторичной гиперкоагуляцией, включают позднюю беременность, роды, наличие опухоли мозга. Нарушения гемодинамики включают дегидратацию, анемию, застойную сердечную недостаточность. Изменения сосудистой стенки могут возникать в результате травмы, опухоли мозга, вирусного энцефалита [3, 4]. В отдельных случаях предполагается связь тромбоза МВ и ВС с височным артериитом, гранулематозом Вегенера [18] и синдромом Черджа—Стросса [19].
В акушерско-гинекологической практике тромбоз МВ и ВС в основном встречается в послеродовом периоде, особенно в течение первых 3 нед после родов. К факторам риска развития заболевания относятся дегидратация, анемия, кесарево сечение, артериальная гипертония, инфекционные заболевания, возраст матери (15—24 года), тромбофилия [4]. Тромбофилия составляет 34,1% всех причин тромбоза МВ и ВС [4]. Чаще всего речь идет об аномалии фактора V, что придает ему устойчивость к активированному протеину С; реже встречаются мутации генов антитромбина III и протеинов С и S. Тромбоз может быть также обусловлен дефицитом факторов противосвертывающей системы крови и устойчивостью фактора V к протеину С. Кроме того, к тромбозу предрасполагает гипергомоцистеинемия. По данным исследования Y. Kapessidou и соавт. [20], наследственные и приобретенные формы тромбофилии явились причиной тромбоза МВ и ВС в 64% (7 из 11) случаев, в том числе дефицит протеина S выявлен у 4 пациентов, идиопатическая тромбоцитопеническая пурпура — у 2 пациентов (в одном случае ассоциированная с системной красной волчанкой, в другом — с антифосфолипидным синдромом).
По результатам нескольких исследований, проведенных по принципу «случай—контроль» [21—23], и одного метаанализа [8] прослеживается тесная связь между приемом оральных контрацептивов и развитием тромбоза МВ и В.С. Риск развития тромбоза может изменяться в зависимости от состава препаратов. Оральные контрацептивы третьего поколения характеризуются повышенным риском развития заболевания [21], а риск его развития при использовании контрацептивных пластырей аналогичен риску при приеме пероральных форм [24]. Примерно в 1/3 случаев, приводимых в литературе, этиология тромбоза МВ и ВС остается неясной [4].
Клиническая картина
Клиническая картина тромбоза МВ и ВС вариабельна. Средний период от появления симптомов до установления диагноза составляет 7 сут [7]. Наиболее частым начальным признаком тромбоза МВ и ВС является внезапная интенсивная головная боль, которая, как правило, бывает диффузной и плохо купируется анальгетиками. Его течение может быть острым (менее 48 ч), подострым (от 48 ч до 30 сут) и хроническим (более 30 сут). Затем возникают такие очаговые и общемозговые симптомы, как угнетение или спутанность сознания, эпилептические приступы (обычно парциальные с вторичной генерализацией и послеприступным параличом), гемипарез, афазия, застойные диски зрительных нервов, психические нарушения. Неврологическая симптоматика при тромбозе МВ и ВС чаще развивается подостро, в период от нескольких дней до 1 мес (в 50—80%), хотя может отмечаться и острое начало (в 20— 30%) [25].
Международным обществом головной боли определены диагностические критерии головной боли при тромбозе МВ и ВС:
A. Впервые возникшая головная боль, отвечающая критериям C и D.
B. Тромбоз М.В. и ВС, диагностированный с помощью методов нейровизуализации.
C. Одновременное развитие головной боли, очаговых неврологических симптомов и тромбоза МВ и ВС.
D. Головная боль, регрессирующая в течение 1 мес после начала специфического лечения.
При тромбозе МВ и ВС вследствие затруднения венозного оттока развивается венозный застой в головном мозге. Раздражение рецепторов, находящихся в стенке МВ, и интерорецепторов оболочек головного мозга при повышении давления в венозной системе мозга обусловливает появление головной боли. Нарушение венозного оттока приводит к повышению интракраниального давления и развитию гипоксии, вследствие чего возникают некротические изменения в ткани мозга. Около 90% пациентов в качестве основной жалобы при тромбозе МВ и ВС описывают упорную интенсивную головную боль, сильнее выраженную в утренние часы. Характерно усиление боли при пребывании больного в горизонтальном положении [25, 26].
Головная боль при тромбозе МВ и ВС не имеет специфических особенностей. Ее клинические проявления зависят от локализации и тяжести тромбоза, возраста пациента, времени от начала заболевания. Она реже встречается у пациентов пожилого возраста, чем у молодых, что может быть связано с меньшей частотой развития интракраниальной гипертензии и снижением активности системы восприятия боли у пожилых [26].
Головная боль при тромбозе в 50% случаев имеет подострое начало, усиливается в течение нескольких суток, однако может иметь приступообразный характер. В 10% случаев наблюдается громоподобная головная боль. Постепенно боль становится упорной, рефрактерной к обезболивающим препаратам и сохраняется в ночные часы, усиливается при физической нагрузке, проведении пробы Вальсальвы.
Субъективные характеристики головной боли не имеют диагностической ценности. Чаще наблюдается диффузная, преимущественно распирающая, головная боль, реже (в 42%) — локальная. Интенсивность болевого синдрома обычно умеренная или высокая. В большинстве случаев головная боль усиливается в ночные и ранние утренние часы, сопровождается тошнотой, рвотой и фонофобией. Может имитировать мигрень, головную боль напряжения, цервикалгию и никоим образом не связана с локализацией патологического процесса [27].
Головная боль может быть следствием хронического течения тромбоза МВ и В.С. Ее особенность заключается в том, что указаний на острый эпизод головной боли или возникновение неврологической симптоматики не отмечается, однако при МРТ в режиме веносинусографии обнаруживаются признаки тромбоза одного из В.С. Преобладает двусторонняя головная боль давящего или распирающего характера со склонностью к постоянству, усиливающаяся при физическом напряжении или эмоциональном переживании [2].
В проспективном исследовании изучались характеристики головной боли у 123 пациентов с тромбозом МВ и В.С. Из исследования были исключены пациенты с интракраниальной гипертензией и менингитом. Было показано, что у 14% больных головная боль была единственным проявлением заболевания. У 88% пациентов в тромбоз вовлекались поперечные синусы, и почти во всех (за исключением одного) случаях одностороннего венозного тромбоза имела место ипсилатеральная головная боль. Пациенты часто характеризовали головную боль как постоянную, одностороннюю, имеющую высокую интенсивность и пульсирующий характер. В большинстве случаев пациенты отмечали внезапное начало приступа, 3 пациента описывали «громоподобный» характер головной боли. Болевой синдром регрессировал в течение нескольких суток или недель после начала лечения тромбоза МВ и В.С. Прогноз во всех случаях был благоприятным. Авторы предположили, что патогенез головной боли при отсутствии интракраниальной гипертензии связан с раздражением нервных окончаний в стенках окклюзированных МВ и ВС [28].
Отек дисков зрительных нервов наблюдается у 45—86% больных с тромбозом МВ и В.С. Начальными проявлениями могут быть эпилептические приступы, частота которых составляет от 10 до 60%. Очаговые неврологические симптомы (парезы, дизартрия, зрительно-пространственные нарушения, гомонимная гемианопсия) встречаются у 15% больных [7, 27].
Результаты трехлетнего клинического исследования пациентов с тромбозом МВ и ВС показали, что у 60% (29 из 48) больных развивалась головная боль: мигрень (у 14), головная боль напряженного типа (у 13), другие виды головной боли (у 2). При дальнейшем обследовании (средний период 44 мес) хроническая мигрень была диагностирована у 25% (6 из 24) пациентов. У большинства пациентов выявлены микрогематомы. В исследовании R. Cumurciuc и соавт. [29] у 30% пациентов с тромбозом МВ и ВС в течение 3 мес наблюдалась хронизация головной боли. В ретроспективном исследовании L. Zhou и соавт. [16], в которое входили 117 пациентов с тромбозом МВ и ВС, было показано, что головная боль наблюдалась у 87,2% больных, эпилептические приступы — у 31,6%, очаговые неврологические симптомы — у 29,9%, зрительные нарушения — у 26,5%, нарушения сознания — у 15,4%.
Диагностика
В связи с отсутствием патогномоничных клинических симптомов, важнейшее значение при диагностике тромбоза МВ и ВС имеют инструментальные методы исследования. В последние годы совершенствование нейровизуализационных технологий открывает новые возможности для диагностики заболевания (МРТ, МРТ- и КТ-веносинусография). При К.Т. и МРТ в стандартных режимах можно выявить отек мозга, очаги некротических изменений в ткани мозга, дефект наполнения в области слияния синусов («дельта-признак»), а также признаки венозного тромбоза (повышение интенсивности сигнала от измененного ВС в режимах Т1 и Т2, а также T2-FLAIR) [2, 3, 30].
Если после проведения МРТ или КТ диагноз остается неясным, возможно выполнение дигитальной субтракционной ангиографии, которая позволяет выявить не только тромбоз ВС, но и редко встречающийся изолированный тромбоз М.В. Также в ходе дигитальной субтракционной ангиографии возможно выявление расширенных и извитых вен, что является косвенным признаком тромбоза В.С. Вместе с тем необходима тщательная оценка данных нейровизуализации для исключения диагностических ошибок, которые могут быть обусловлены, например, гипо- или аплазией синусов [2, 3]. В недавнем исследовании J. Kang и соавт. [31] было показано, что метод ASL-перфузии при МРТ позволяет с высокой точностью диагностировать тромбоз МВ и ВС.
При подозрении на наследственную тромбофилию определяют уровень гомоцистеина, концентрацию и активность антитромбина III, протеинов С и S, тромбофилических мутаций: мутации в гене метилентетрагидрофолат-редуктазы — C677T
; мутации в гене фактора свертывания крови V —
G1691A
(фактор V Лейдена); мутация в гене протромбина —
G20210A
[2, 3, 25].
При приеме оральных контрацептивов и болезнях печени снижается концентрация всех трех факторов противосвертывающей системы крови одновременно, а при беременности — в первую очередь протеинов С и S. При нефротическом синдроме концентрация антитромбина III снижается, а протеинов C и S повышается. Нарушения противосвертывающей системы крови — далеко не единственная причина тромбоза МВ и ВС: заболевание может быть обусловлено антифосфолипидным синдромом и коагулопатией. Диагноз подтверждается исследованием волчаночного антикоагулянта, антител к кардиолипину и β2-гликопротеину, факторов свертывания крови, определением фактора Виллебранда.
Лечение
Основной целью лечения при тромбозе МВ и ВС является восстановление их проходимости. По данным разных исследований, применение прямых антикоагулянтов в остром периоде тромбоза МВ и ВС улучшает прогноз и уменьшает риск развития инвалидизации. Эффективность применения гепарина в лечебной дозировке доказана в двойных слепых плацебо-контролируемых исследованиях. Геморрагический компонент при тромбозе МВ и ВС не является противопоказанием к введению гепарина в лечебной дозе. Начальная доза гепарина составляет 5000 ЕД и вводится внутривенно болюсно, после чего переходят на внутривенное капельное введение со скоростью 1000 ЕД/ч. Средняя суточная доза препарата составляет 20 000—40 000 Е.Д. Активированное частичное тромбопластиновое время следует контролировать каждые 3 ч; оно должно быть увеличено вдвое по сравнению с нормой. Если желаемого результата достичь не удается, дозировку гепарина ступенеобразно увеличивают каждые 6—8 ч на 100—200 Е.Д. По завершении острой фазы заболевания рекомендуется перевести пациента на пероральный прием варфарина. При этом на фоне продолжения введения прямых антикоагулянтов назначают варфарин под контролем международного нормализованного отношения (МНО) (МНО 2—3), затем гепарин отменяют, а пероральный прием варфарина продолжают в течение 8—12 мес [4, 32].
В исследовании ISCVDST [7] 80 больных из 624 с тромбозом МВ и ВС получали низкомолекулярные гепарины. У 79% из них наступило выздоровление, у 8% отмечалась легкая симптоматика, у 5% наблюдались значительно выраженные неврологические нарушения, у 8% наступил летальный исход. Эти данные свидетельствуют об эффективности и безопасности применения низкомолекулярных гепаринов в остром периоде тромбоза МВ и ВС.
J. Scott и соавт. [33] первыми сообщили об эффективности применения локальной тромболитической терапии (ТЛТ) при тромбозе МВ и В.С. Наряду с медикаментозной ТЛТ [34] в последние годы при тромбозе МВ и ВС применяются инструментальные методы удаления тромбов из синусов твердой мозговой оболочки — тромбэктомия [35] и декомпресcивная трепанация черепа [30].
Летальность
Летальность при тромбозе МВ и ВС составляет 5—10% [5, 30]. Снижение летальности обусловлено повышением качества оказания стационарной помощи и улучшением диагностики заболевания [36], а также уменьшением частоты черепно-мозговых травм и тяжелых инфекционных заболеваний. Применение антикоагулянтной терапии и декомпрессивной трепанации черепа оказало положительное влияние на выживаемость пациентов [12, 30].
Рецидивирующее течение
Частота развития рецидивов тромбоза МВ и ВС остается неизвестной. В исследовании P. Palazzo и соавт. [37], включавшем 187 пациентов, средний период наблюдения составил 73 мес, средняя продолжительность лечения антикоагулянтами — 14 мес. Повторный тромбоз МВ и ВС был диагностирован у 6 пациентов, экстракраниальный венозный тромбоз — у 19. Частота рецидивов венозного тромбоза через 1 год составляла 3%, через 2 года — 8%, через 5 лет — 12%, через 10 лет — 18%. По результатам исследования ISCVDST [7], частота развития рецидивов тромбоза МВ и ВС была 2,2%, экстракраниального венозного тромбоза — 3%; период наблюдения составлял 16 мес.
Прогноз
При начале лечения на ранних стадиях тромбоза МВ и ВС более чем у 90% больных прогноз является благоприятным. При отсутствии лечения тромбоза МВ и ВС прогноз является неблагоприятным в 15% случаев, летальность достигает 10%, но даже при значительно выраженных неврологических нарушениях возможно полное спонтанное восстановление. Факторами риска развития неблагоприятного прогноза заболевания являются быстрое прогрессирование тромбоза с угнетением сознания, генерализованные эпилептические приступы в дебюте заболевания, детский и старческий возраст пациентов, локализация тромбоза (мозжечковые вены и глубокие МВ) [4, 7].
Авторы заявляют об отсутствии конфликта интересов.
Что показывает МРТ вен головного мозга
МРТ — высокоточный метод, который позволяет получить объемную картину венозной сетки головного мозга в трех проекциях.
МР-скрининг помогает выявить целый ряд потенциально опасных для жизни заболеваний и состояний:
Венозный застой
Возникает вследствие нарушения способности сосудов выполнять свою функцию по отводу крови из мозга. Застой венозной крови способствует возникновению головных болей, головокружений, быстрой утомляемости. Но главная его опасность заключается в постепенном развитии кислородного голодания мозга и отека, что может привести к серьезному нарушению самочувствия.
Новообразования
Доброкачественные и злокачественные новообразования могут пережимать венозное русло, затрудняя отток крови и приводя к стремительному ухудшению общего самочувствия
Тромбоз вен и синусов
Закупорка венозного русла тромбом может привести к нарушению оттока крови в участке мозга. Симптомы появляются постепенно и часто включают в себя головную боль, головокружение, рвоту и помутнение сознания. Тромбозы вен редко развиваются остро, чаще протекая с умеренно выраженной симптоматикой.
Тромбофлебит вен мозга
Воспаление, возникающее вследствие перекрытия просвета сосуда тромбом. Заболевание сопровождается повышенной температурой, головными болями и рвотой.
Инсульт
Инсульт вен головного мозга встречается не так часто. 98% инсультов головного мозга происходят вследствие кровотечения из артерий. Оставшиеся 2% составляют кровоизлияния, вызванные повреждением вен. Симптомы заболевания развиваются постепенно и могут долго не приниматься пациентами во внимание, что затрудняет диагностику консервативными методами.
Аневризма
Выпячивание стенки сосуда, которое со временем может приводить к кровоизлиянию в мозговое вещество.
Энцефалопатия
Энцефалопатией называется дистрофические изменения тканей мозга в связи с недостаточностью их питания и снабжения кислородом. Энцефалопатия может возникать в том числе вследствие нарушений венозного оттока в локальном участке мозга или хронической легочной и сердечной недостаточности.
МР-венография способна выявить практически любые патологии вен головного мозга даже на начальной стадии их возникновения.
Внутричерепной и внутрипозвоночный флебит и тромбофлебит
Тромбоз — в случае нарушения оттока венозной крови из полости черепа развивается венозный застой. Выделяют ряд причин венозного застоя. Такими причинами могут являться сердечная недостаточность, легочная недостаточность, опухоли мозга, черепно-мозговые травмы, сдавление внечерепных вен, сдавление внутричерепных вен в случае краниостеноза и водянки головного мозга, а также тромбоз мозговых вен и синусов твердой мозговой оболочки. Тромбоз мозговых вен может возникать на фоне их предшествующего воспаления – тромбофлебит.
КЛИНИЧЕСКАЯ КАРТИНА И СИМПТОМЫ
Тромбоз поверхностных вен мозга
Тромбоз поверхностных вен мозга в большинстве случаев является осложнением разнообразных патологических процессов в организме, таких, как воспаление, инфекционные заболевания, хирургические вмешательства, черепно-мозговые травмы и т.д. Иногда может являться осложнением беременности, родов, абортов. Ведущую роль в патогенезе тромбоза мозговых вен имеет патологическое изменение их стенок, нарушение свертываемости крови, замедление тока крови, что приводит к формированию тромбов. Довольно часто тромбоз мозговых вен сочетается с тромбозом синусов твердой мозговой оболочки, а также с тромбозом вен нижней конечности.
К общим инфекционным симптомам относятся повышение температуры тела, изменение в анализах крови в виде увеличения СОЭ и нейтрофильного лейкоцитоза. При исследовании спинномозговой жидкости отмечается увеличение количества белка, небольшой плеоцитоз, в некоторых случаях определяется кровь. Довольно часто первыми проявлениями болезни являются головная боль, тошнота, рвота. Может присоединяться нарушение сознания в сочетании с психомоторным возбуждением. При прогрессировании заболевания отмечается появление очаговой мозговой симптоматики. К очаговым мозговым симптомам относятся эпилептические припадки, афазия, алексия, гемианопсия, парезы и параличи конечностей и т.д.
Симптоматика тромбоза поверхностных вен объясняется тем, что на фоне нарушения оттока крови развиваются геморрагические инфаркты, локализующиеся в сером и белом веществе головного мозга. Кроме этого, наблюдаются внутримозговые и субарахноидальные кровоизлияния. В большинстве случаев тромбофлебит поверхностных вен мозга развивается в послеродовом периоде. В данном случае при исследовании цереброспинальной жидкости отмечается ее геморрагический характер.
Тромбоз глубоких вен мозга и вены Галена (большой вены мозга)
Клинически данное заболевание характеризуется особо тяжелым течением, в типичных случаях состояние больного является коматозным. При обследовании отмечаются ярко выраженные общемозговые симптомы. Стволовые и подкорковые структуры оказываются функционально неспособными. Диагностировать данное заболевание при жизни больного является крайне затруднительным. При постановке диагноза необходимо обращать внимание на появление общих локальных мозговых симптомов, возникающих на фоне тромбофлебита верхних конечностей. Мозговые симптомы могут возникать и при наличии очагов воспаления в организме, что имеет место в послеродовом периоде, при заболеваниях придаточных пазух носа, ушей и т. д. В некоторых случаях заболевание характеризуется хроническим течением на протяжении многих лет.
Тромбоз синусов твердой мозговой оболочки
Часто данная патология формируется в результате попадания инфекционного агента из расположенного рядом очага, которым может являться гнойные процессы в глазнице придаточных пазухах носа, гнойный отит, мастоидит, остеомиелит костей черепа, а также гнойное поражение волосистой части головы и лица (фурункулы, карбункулы). Распространение инфекционного агента происходит по диплоическим и мозговым венам. Тромбоз мозговых синусов может развиваться на фоне тромбофлебита вен верхних и нижних конечностей, а также малого таза. В данном случае имеет место гематогенный механизм развития заболевания.
В ряде случаев тромбоз мозговых синусов сопровождается тромбофлебитом вен сетчатки, гнойным менингитом, абсцессом головного мозга. Зачастую тромбоз мозговых синусов развивается у лиц, страдающих туберкулезом, злокачественными новообразованиями, а также другими заболеваниями, при которых развивается кахексия.
Клиническая картина тромбоза венозных синусов характеризуется повышением температуры тела, резкой головной болью, на фоне которой появляется рвота. Наблюдаются изменения крови в виде лейкоцитоза. Отмечается симптоматика, характерная для повышения внутричерепного давления. Появляются симптомы поражения черепных нервов. Больные могут быть беспокойными, возможно появление эпилептических припадков. В некоторых случаях больные, наоборот, становятся сонливыми, апатичными, вялыми. Очаговая симптоматика в каждом конкретном случае соответствует локализации пораженного венозного синуса.
Тромбоз сигмовидного синуса
Данная патология встречается наиболее часто. Обычно тромбоз данного синуса развивается как осложнение мастоидита или гнойного отита. Характерно появление головной боли, брадикардии. Иногда больные предъявляют жалобы на диплопию. Температура тела поднимается до высоких цифр, появляется озноб. Состояние больного может переходить в сопорозное или коматозное. Нарушается сознание, что проявляется бредом и возбуждением. При осмотре отмечается наклон головы в сторону патологического очага, а также отек тканей в области сосцевидного отростка. При пальпации в данной области определяется болезненность. В некоторых случаях патологический процесс может распространяться на яремные вены. В данном случае к клинической картине присоединяются симптомы поражения языкоглоточного, блуждающего и подъязычного нервов.
Тромбоз кавернозного синуса
Тромбоз кавернозного синуса в большинстве случаев развивается как следствие септического состояния при гнойных заболеваниях лица, уха, придаточных пазух носа и орбиты. При осмотре обращают внимание на появляющиеся признаки венозного застоя, такие как экзофтальм, венозная гиперемия век и их отек, отек периорбитальных тканей, хемоз, застойные явления на глазном дне, возможна атрофия зрительных нервов. Обычно возникают симптомы поражения глазодвигательных нервов, что проявляется наружной офтальмоплегией. В патологический процесс вовлекается верхняя ветвь тройничного нерва, что клинически проявляется болью и гиперестезией в области ее иннервации. Тромбоз кавернозного синуса может быть как односторонним, так и двусторонним. При двустороннем поражении патологический процесс может распространяться на расположенный рядом синус.
Тромбоз верхнего продольного синуса
Клинические проявления данного заболевания находятся в зависимости от его этиологии, от скорости формирования тромба, от его локализации в верхнем продольном синусе, от степени вовлечения в патологический процесс вен, которые в него впадают. Тромбоз данного синуса может иметь септический и асептический характер. Наиболее тяжело протекает тромбоз верхнего продольного синуса. При осмотре больного отмечается извитость вен висков, лба, темени, корня носа, а также век, что связанно с переполнением их кровью. Помимо переполнения и извитости вен отмечается отек вышеперечисленных областей. Характерным для данной патологии является появление частых носовых кровотечений. При перкуссии в парасагиттальной области отмечается болезненность. Происходит повышение внутричерепного давления, развиваются судорожные припадки. В некоторых случаях возможно появление нижней параплегии в сочетании с недержанием мочи. Вышеперечисленные симптомы складываются в общий неврологический синдром.
ЛЕЧЕНИЕ
Лечение должно производиться исключительно врачом-неврологом. Самолечение недопустимо.
Необходимым условием является санация очага инфекции, приведшего к развитию тромбоза мозговых вен и синусов. В случае тромбоза или воспаления сигмовидного синуса гнойного характера необходимо провести незамедлительное оперативное вмешательство. Объем операции включает в себя вскрытие и дренирование области первичного очага, а также вскрытие сигмовидного синуса и удаление тромба.
Если тромбоз осложняется развитием абсцесса головного мозга, который чаще всего локализуется в височной доле и в области мозжечка, необходимо произвести вскрытие и дренирование полости абсцесса. В случае лечения тромбоза кавернозного синуса для достижения положительного эффекта необходимо проводить вскрытие гнойников, локализующихся на лице, в области орбиты, придаточных пазух носа и т. д.