Ишемический инсульт
Лечение последствий ишемического инсульта можно разделить на несколько направлений:
- Восстановление движения (занятия с физическим терапевтом, акватерапия, занятия на тренажерах, применение современных методик: Бобат-терапия, Экзарта, метод PNF);
- Возвращение независимости в быту (занятия с эрготепаревтом в специально оборудованной тренировочной квартире);
- Восстановление речи и глотания;
- Составление меню с рекомендациями лечащего врача;
- Контроль артериального давления и лекарственная терапия;
- Гигиенические процедуры (в том числе уход за стомами и снятие стом);
- Симптоматическое лечение (профилактика или лечение пролежней, снятие болевого синдрома и т.д.);
- Восстановление контроля органов таза;
- Лечение депрессивных состояний, помощь психолога.
Программа реабилитации проводится в три этапа.
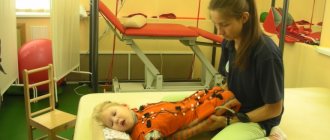
Первый этап начинается с первых дней после перенесенного ишемического инсульта. Возможности активной реабилитации при этом ограничены, так как пациент находится в постели и малоподвижен. Пациента переворачивают, делают массаж, проводят дыхательную гимнастику.
Важно общаться с пациентом, даже если его собственная речь нарушена или он не может ответить. Восприятие речи влияет на работу функциональных участков мозга и положительно сказывается на эмоциональном и физиологическом состоянии человека.
Второй этап длится до нескольких месяцев после перенесенного инсульта. Он может проходить как непосредственно в стационаре, так и в специализированном реабилитационном центре. В этот период назначают массаж, лечебную гимнастику, физиотерапию. Специалисты работают над речью и когнитивными функциями (память, мышление, воображение). Этот этап может длиться до полугода: все зависит от тяжести перенесенного инсульта.
В позднем, третьем, реабилитационном периоде применяются активные методы для восстановления функций и навыков. Восстанавливается мелкая моторика, навыки самообслуживания. Важно также сформировать у пациента приверженность к мероприятиям по реабилитации и позитивный настрой.
В некоторых случаях достаточно одного или двух курсов реабилитации (пациента выписывают с подробными рекомендациями и комплексом упражнений, которые нужно выполнять дома).
занимается лечением после ишемического мозгового инсульта. Каждый специалист проводит индивидуальный осмотр пациента и ставит определенные по времени и достижимые цели. Члены команды взаимодействуют между собой и обмениваются информацией, чтобы реабилитация была эффективной.
Лечение и реабилитация после инсульта
Лечебная физическая культура (ЛФК)
Важнейший метод восстановления двигательных функций. Назначается сразу же, как только состояние пациента позволит совершать посильные движения. Основная цель — полное или частичное восстановление двигательной функции тела, силы и ловкости в конечностях, координации движений.
В раннем периоде пациент занимается пассивной гимнастикой вместе со специалистом ЛФК. Упражнения позволяют нормализовать тонус конечностей, устранить риск возникновения пролежней.
Следующий этап — активная гимнастика. Пациент сначала учиться вставать с постели, удерживать равновесие, затем ходить с опорой, а потом и самостоятельно. Важной составляющей является восстановление мелкой моторики, которая необходима для социальной адаптации пациента. Специалисты помогают заново обучиться приему пищи, навыкам личной гигиены, самостоятельному одеванию и пр.
Лечебный массаж
Наряду с ЛФК, является неотъемлемой частью восстановительной программы по возвращению двигательной активности. Массаж позволяет купировать болевой синдром, устраняет мышечные спазмы, сохраняет функцию суставов, предупреждает возможность образования пролежней на начальном этапе, когда пациент мало двигается. Кроме того, массаж предупреждает легочные осложнения. Также он улучшает кровообращение и нормализует общее состояние организма. Массаж проводят в течение всего периода реабилитации.
Речевая реабилитация
Нарушения речи наблюдается более чем у трети людей, перенесших инсульт. Причем эта дисфункция может включать не только потерю возможности самостоятельно произносить слова, но и нарушения понимания речи окружающих, забывание названий предметов и действий. Кроме того, часто нарушается артикуляция звуков, теряются навыки чтения и письма. Для борьбы с этими нарушениями требуются длительные занятия по восстановлению речевых функций, которые проводит логопед-афазиолог.
Начинать занятия необходимо уже на начальном периоде, когда позволит уровень сознания. Затем упражнения усложняются, увеличивается длительность занятий. Здесь важно также подключаться родным и близким пациента. Для реабилитации важны не только профессиональные упражнения, но и постоянный речевой контакт на бытовом уровне.
Медикаментозная терапия
Без лекарственных средств не обойтись в достижении стабильных результатов. С помощью медикаментов врачи купируют болевой синдром, улучшают кровообращение, необходимое для восстановления функций пострадавших зон головного мозга. Лекарства также помогают устранить риск осложнений. Терапия проводится только по назначению лечащего врача. После выписки из медицинского центра принимать лекарства обязательно!
Психологическая терапия
С пациентами во время реабилитации постоянно работает психотерапевт. Он помогает справиться с депрессивными эмоциями, устранить навязчивые мысли и поверить в свои силы.
Диета
В результате инсульта страдает кровоснабжение головного мозга и сосуды. Поэтому крайне важно сократить употребление продуктов, содержащих холестерин. Рекомендуется исключить из рациона жирную жареную пищу, жирные сорта мяса, снизить употребление соли до минимума. Основу питания должны составлять продукты с высоким содержанием клетчатки и сложных углеводов. Это овощи, фрукты, крупы. Нужно употреблять продукты с полиненасыщенными жирными кислотами: рыбу, морепродукты. Также подойдут обезжиренные молочные продукты, нежирное мясо в отварном или тушеном виде, хлеб с отрубями и пр.
На начальных стадиях лечения, когда человеку еще трудно жевать, необходимо давать ему только отварную пищу, желательно в протертом виде. Если вы проходите терапию в стационаре, специалисты разработают специальную диету для пациента и обеспечат употребление только правильных продуктов.
Какие врачи лечат инсульт
Большинство больных с ишемическим или геморрагическим инсультом подлежат срочной госпитализации в специализированное нейрососудистое (инсультное) отделение или центр, при отсутствии такового – в неврологическое отделение. При нарушении жизненно важных функций госпитализируют в реанимационное отделение, при эпи-, суб-, внутримозговых гематомах – в нейрохирургию.
Ведущими врачами при лечении будут неврологи, нейрохирурги и нейрососудистые специалисты. Помимо них в лечебном процессе принимают участие врачи инструментальной и лабораторной диагностики, кардиологи, офтальмологи, психологи, логопеды, эндокринологи, реабилитологи и физиотерапевты, и другие специалисты.
Симптомы, признаки инсульта
Все симптомы инсульта головного мозга развиваются резко, быстро, проявляются внезапно:
- слабость, онемение, утрата чувствительности, паралич одной половины тела или лица, руки, ноги;
- интенсивная головная боль, описываемая пациентами как самая сильная в жизни;
- нарушение речи (человек не может говорить либо ему это удается с трудом), непонимание речи собеседника;
- ухудшение четкости зрения, оно расфокусировано либо полностью отсутствует в одном глазу;
- головокружение, расстройство координации движений, равновесия, ходьбы, иногда – потеря сознания;
- тошнота, рвота.
Важно: если вы стали свидетелем подобной симптоматики – немедленно вызывайте скорую помощь! Инсульт – неотложное состояние, требующее немедленной экстренной госпитализации!
Несведущие люди могут легко принять такие признаки за алкогольное либо наркотическое опьянение, поэтому крайне важно знать и отличать симптомы. Ведь скорость оказания медицинской помощи здесь играет ключевую роль – счет идет буквально на минуты, смерть от ОНМК напрямую связана с промедлением. Чем скорее будет госпитализирован пострадавший, тем меньше будут последствия инсульта и тем выше шансы сохранить жизнь.
Для облегчения определения возникновения инсульта врачи рекомендуют пользоваться тремя основными приемами распознавания. Их называют правилом «УЗП», это аббревиатура по первым буквам слов, обозначающих действие, которое просят совершить человека:
- У – улыбнуться. При инсульте улыбка нередко выглядит «кривой», неестественно перекошенной, когда один угол рта опущен, а другой приподнят.
- З – заговорить. Сказать несложное предложение, наподобие «Сегодня обещали хорошую погоду». Зачастую (но не всегда!) наблюдается неправильное произношение.
- П – поднять одновременно руки. Если одна рука непроизвольно отстает в движении или опускается – высока вероятность ОНМК.
При вызове скорой помощи обязательно опишите диспетчеру симптомы, такие случаи требуют вызова специализированной реанимационной бригады и доставки в профильную клинику. Не стоит пытаться самостоятельно доставить пациента в больницу, поскольку не все медицинские учреждения могут обеспечить требуемый комплекс экстренных медицинских мер и драгоценное время будет потеряно.
Первая помощь при инсульте
До приезда бригады медиков нужно оказать больному помощь:
- Уложить в горизонтальное положение, приподняв плечи, шею и голову на 30° относительно туловища (подложить подушку, валик из одежды).
- Обеспечить доступ свежего воздуха (расстегнуть стесняющую одежду, открыть окно).
- Повернуть его голову набок во избежание попадания рвотных масс в дыхательные пути.
Ни в коем случае нельзя давать пищу или воду – частичный паралич органов глотания способен спровоцировать попадание еды или питья в органы дыхания и последующее удушье. Другими словами, человек может захлебнуться или подавиться, что с большой вероятностью вызовет смерть на фоне ОНМК.
Стоимость первичного приема, исследований, лечения
О цене первичного приема целесообразно говорить при профилактическом осмотре, когда инсульта как такового нет, но у человека есть патологии, увеличивающие риск его развития. Стоимость диагностических процедур при ОНМК можно узнать из соответствующей таблицы, но нужно учитывать, что для мониторинга процесса лечения многие исследования применяются многократно.
Определить даже приблизительную цену лечения инсульта в Москве довольно сложно. Многое зависит от типа инсульта, обширности повреждений мозга, состояния пациента, своевременности оказания медицинской помощи и других важных факторов. В любом случае стоимость медицинских услуг будет оправданной – ведь речь идет о сохранении жизни.
Лечение пациентов в специализированных инсультных отделениях, кардиологических центрах – инсультных блоках (ИБ) – сокращает смертность и инвалидность на 20%, уменьшает финансовые затраты на всех этапах лечения.
Причины инсульта
Инсульт может быть вызван несколькими причинами. Важнейшими факторами риска этого состояния являются курение, малоподвижный образ жизни, злоупотребление алкоголем, ожирение, генетическая предрасположенность (её косвенным признаком можно считать случаи инсультов у близких родственников). В зависимости от вида инсульта причина может варьироваться. Два наиболее распространенных вида описаны ниже:
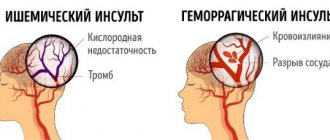
Геморрагический инсульт происходит из-за внутреннего кровотечения, когда разрывается сосуд внутри мозга. Другие названия геморрагического инсульта – кровоизлияние в мозг или внутричерепное кровоизлияние. В числе причин геморрагического инсульта выделяют:
- неактивный образ жизни;
- повышенный уровень стресса;
- злоупотребление алкоголем;
- ожирение;
- курение.
Геморрагический инсульт также может быть вызван аномальным образованием кровеносных сосудов или разрывом расширенных сосудов (осложнением венозной недостаточности сосудов головного мозга).
Ишемический инсульт происходит вследствие нарушения кровообращения. Типичный случай – перекрытие просвета сосуда кровяным сгустком. Причиной ишемического инсульта может быть:
- сахарный диабет;
- чрезмерное употребление алкоголя;
- ожирение;
- повышенное содержание холестерина (вызвавшее атеросклероз сосудов головного мозга);
- курение;
- артериальная гипертензия.
Мерцательная аритмия, вид нерегулярного сердцебиения, является еще одной причиной ишемического инсульта.
3-вида-инсульта Смертельный удар
Инсульт – одна из самых распространенных причин преждевременной смерти. В России от него каждый год погибает около 200 тысяч человек.Еще примерно 200 тысяч становятся инвалидами. Из них только 8% возвращаются к нормальной жизни.
Инсульт относится к неинфекционным заболеваниям и означает повреждение сосудов головного мозга. Долгое время его определяли словом «апоплексия» — в переводе с латинского «удар». Фактически это и есть удар по сосудам головного мозга.
Если не брать инсульты, полученные в результате травм или спровоцированные какими-либо врожденными заболеваниями или генетическими отклонениями, то их можно разделить на три группы – ишемический, геморрагический и субарахноидальное кровоизлияние.
Нетравматическое субарахноидальное кровоизлияние бывает реже, но такой вид инсульта самый опасный – почти 50% случаев заканчиваются летальным исходом. И даже при ранней диагностике и своевременном адекватном лечении человек с большей долей вероятности на всю жизнь останется тяжелым инвалидом.Основной симптом –острая резкая головная боль по типу «удара по голове», часто с пульсацией в затылочной области, также бывают рвота, судороги, нарушение сознания.
Геморрагический инсульт, или кровоизлияние в мозг, приводит к смерти в 40% случаев. Симптомы – жар, головная боль, нарушение зрения – можно даже не успеть заметить, т.к. инсульт развивается быстро, обычно в дневное время суток. Причинами его может быть, как банальное перенапряжение, так и гипертония, атеросклероз и другие сердечно-сосудистые заболевания, а в молодом возрасте – кокаиновая наркомания.
Ишемический инсульт, или инфаркт мозга – самый распространенный. Чтобы его распознать, достаточно запомнить слово «асимметрия», т.к. поражается участок мозга, отвечающий за двигательную функцию правой или левой части организма. Человек не может поднять одновременно обе руки-ноги или улыбается одним уголком рта. Кроме того, у него может быть спутанная речь, или он вообще теряет возможность реагировать на обращения к нему.
По факторам риска, приводящим к развитию ишемического инсульта до наступления старости, относятся артериальная гипертензия, гиперхолестеринемия, курение и сахарный диабет. Все эти факторы часто зависят от самого человека: чтобы их предупредить, нужно не курить, правильно питаться и быть физически активным. Что значит – соблюдать здоровый образ жизни.
Профилактика
Профилактика должна быть направлена на выявление и коррекцию основных факторов риска.
Атеросклероз
Необходимо постоянно следить за уровнем липидов крови — общий холестерин, ЛПНП, ЛПВП, ЛПОНП, ТГ, КА. При склонности к повышению холестерина необходимо соблюдать предписанную диету. Если соблюдение диеты не дает желаемого снижения уровня холестерина, назначается прием статинов — препараты, снижающих уровень липидов крови.
Артериальная гипертония
Если диагноз “Артериальная гипертония” выставлен, следует принимать все назначенные препараты без пропусков, даже при нормальных цифрах АД. Нужно вести дневник артериального давления, куда следует вписывать показатели АД и пульса. Если АД нестабильно, есть склонность к кризам, дневник следует заполнять 2 раза в день — утром и вечером. Такой дневник поможет врачу подобрать оптимальную терапию.
Нарушения ритма
Нарушения ритма могут быть следствиями многих заболеваний сердца, в т.ч. инфарктов миокарда. При нарушениях ритма в предсердиях, чаще это фибрилляция предсердий, человек может ничего не чувствовать, эти нарушения можно обнаружить при снятии ЭКГ. Фибрилляция предсердий вызывает образование тромбов — сгустков крови, которые могут вызывать не только инсульты, но и инфаркты других внутренних органов.
При выявлении фибрилляции предсердий назначаются антикоагулянты — препараты, препятствующие тромбообразованию. Прием антикоагулянтов повышает риск кровотечений. Прием антикоагулянтов прерывать нельзя, менять препарат или дозу без разрешения врача не следует.
При возникновении ПНМК или инсультов у лиц моложе 45 лет, без сердечно-сосудистых заболеваний, следует исключать более редкие причины.
Инсульт легче предотвратить, чем лечить последствия. В тяжелых случаях пациенты остаются прикованными к постели несмотря на все усилия врачей и родных. В остальных случаях реабилитация может занимать месяцы и годы. В сети пансионатов сформированы специальные программы для восстановления после инсульта в пансионатах, которые направлены на скорейшее восстановление под наблюдением специалистов.
Выделяют два типа инсульта:
Ишемический – закупориваются кровеносные сосуды в области шеи или мозга. Более распространен, спровоцировать его может тромбоз, эмболия, стеноз артерий. Чаще происходит ночью, ясность сознания при этом сохраняется. При микроинсульте блокировка кровотока является временной, но состояние также требует немедленной госпитализации.
Геморрагический (внутримозговой) – происходит в 10-15% случаев, но 30-60% из них оканчиваются смертью. Кровеносный сосуд разрывается полностью, кровь попадает в мозг. Часто инсульт провоцирует аневризма, менее чем в 1% случаев – артериовенозная мальформация (обычно врожденная). Инсульт этого типа, как правило, происходит днем, как результат чрезмерного физического или эмоционального напряжения.