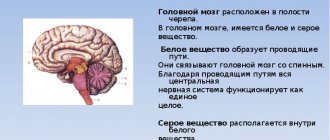
Магнитно-резонансная томография обладает высокой тканевой и жидкостной контрастностью. Процедура позволяет визуализировать рыхлые структуры организма без значимых инвазивных манипуляций. МРТ активно применяют в неврологии и нейрохирургии для диагностики заболеваний нервной системы. Магнитно-резонансное сканирование считается наиболее информативным методом изучения головного мозга. По результатам томографии выявляют воспалительные, дегенеративные, дистрофические изменения, опухоли.
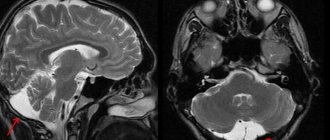
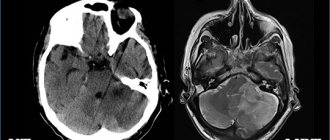
Коллоидная киста на МР-снимке
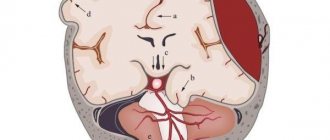
Киста головного мозга — доброкачественное новообразование внутри черепной коробки. Представляет собой замкнутое патологическое образование с преимущественно жидким содержимым. Врожденные кисты появляются при нарушении внутриутробного развития, приобретенные могут быть результатом травмы головы, инфекционного заболевания, нарушений мозгового кровообращения и других состояний. Образования не склонны к злокачественному перерождению, но при достижении внушительных размеров способны сдавливать окружающие структуры. Важно как можно раньше диагностировать кисту и определить тактику лечения. МР-сканирование позволяет выявить и дифференцировать образование, отследить динамику процесса.
1.Кисты головного мозга
Кисты головного мозга
– распространенные новообразования доброкачественного характера, представляющие собой округлую полость, заполненную жидкостным содержимым. Причины, по которым возникают кисты, могут быть весьма разнообразны.
Немалая часть кист имеет врожденный характер, некоторые образуются вследствие перенесенных травм, иногда даже в отдаленном прошлом. Могут такие мозговые новообразования также быть результатом воспалительных процессов, кровоизлияний, нарушений кровообращения и дистрофическо-дегенеративных изменений мозга.
Локализуются кисты между оболочками головного мозга (арахноидальные) и непосредственно в тканях мозга, в его глубине.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Разновидности эпидермальной кисты
Врачи выделяют несколько видов образований. Классификацию проводят по строению, симптоматики и наличию осложнений.
Чаще всего диагностируется атерома. Это образование локализуется в районе лица, на руках, шее и в мошонке. На коже может появиться единичная атерома или их может возникнуть сразу несколько.
Такой вид эпидермальной кисты, как атерома, имеет круглую форму и мягкое содержимое. Как правило, это образование имеет желтый или красный цвет.
Атерома не беспокоит человека, может оставаться в прежних размерах или слегка подниматься над кожей.
При попадании инфекции образование нагнаивается и приводит к воспалению соседних тканей.
2.Виды кист головного мозга
Кисты могут быть образованы различными видами клеточных структур, и в зависимости от этого их подразделяют на следующие виды:
- арахноидальные;
- пинеальные;
- коллоидальные;
- дермоидные;
- эпидермоидные (холестеатомы).
За исключением арахноидальных кист, о которых уже говорилось выше, все прочие относятся к разряду внутримозговых.
Эпидермоидные и дермоидные кисты
состоят из эпителиальных клеток, которые в силу тех, или иных процессов оказались не на своем месте, а попали внутрь других тканевых массивов. Это может быть следствием нарушений эмбриогенеза (врожденные кисты), или результатом травм, когда происходит попадание клеток эпидермиса в ткани, расположенные в глубине мозга (приобретенные кисты).
Дермоидные кисты
характерны наличием различных дермальных включений – жировых и потовых желез, волосяных фолликулов и т.п.
Большая часть таких кист обнаруживается в следующих отделах мозга:
- мостомозжечковом узле (ММУ);
- хиазмально-селлярной области (ХСО);
- полости желудочка;
- мозжечке;
- стволе головного мозга.
Посетите нашу страницу Нейрохирургия
Как лечат эпидермальную кисту?
Образование подлежит удалению при помощи хирургической операции. Однако существуют некоторые ограничения. Если она близко расположена к отделам мозга, то полное иссечение невозможно. Нейрохирург выполнит лишь частичное удаление и рекомендует ежегодные исследования для своевременной диагностики рецидивов.
Когда образование имеет злокачественный характер, то ее лечением занимается хирург-онколог. Обычно выбирают тактику одновременного облучения и химиотерапии. Если диагностирована атерома, то важную роль играют размеры опухоли. Образования небольшого размера можно оставить без лечения, а лишь наблюдать за ними. Когда опухоль начнет увеличиваться, показано иссечение под местным обезболиванием.
Операция по иссечению эпидермальной кисты поверхностного характера длится, как правило, не более 20 минут. Врач делает разрез и вынимает кисту вместе с капсулой. Потом выполняется выскабливание полости, очищение кожи и зашивание раны.
Если происходит рецидив, рекомендуют повторную операцию.
3.Симптомы мозговой кисты
Маленькие кисты отличаются бессимптомным течением и могут случайно определяться во время осмотра. В случае, когда новообразование достигает больших размеров, проявляющиеся симптомы зависят от места ее расположения. Среди самых характерных симптомов можно отметить:
- головную боль, головокружение;
- чувство распирания головы;
- слуховые и зрительные нарушения;
- судороги, параличи конечностей;
- эпилептические приступы;
- нарушение координации движений;
- обмороки, галлюцинации;
- нарушения сна.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Почему образуется эпидермальная киста?
Образование появляется в результате закрытия прохода волосяного фолликула избыточным образованием кожного сала и роговыми клетками.
Внешне киста напоминает шар до 5 см в диаметре, имеет розовый цвет и покрыта сетью мелких сосудов. Нередко ее поры темнеют и расширяются.
Внутреннее содержание кисты напоминает пасту желтого цвета.
Попадание внутрь кистозного образования инфекции может спровоцировать воспаление, увеличение, и появление боли.
Если образование локализуется на голове, то увеличиваясь оно может давить на мозг. А это в свою очередь провоцирует нарушение зрения, сильные головные боли, психические расстройства. Не редко эпидермальная киста провоцирует
4.Основные методы лечения
Как правило, кисты, не проявляющие тенденции к росту, вообще не требуют лечения. В противном случае, лечение новообразований осуществляется хирургическим методом. Это может быть:
- транскраниальное хирургическое вмешательство, обеспечивающее высокую эффективность кистэктомии, но являющееся травматичным для пациента;
- шунтирование кисты с целью эвакуации жидкостного содержимого, после чего ее стенки спадаются;
- щадящая эндоскопическая операция с применением специальной аппаратуры.
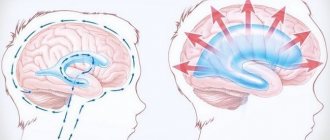
Диагностика и лечение арахноидальной кисты
Кисты, протекающие без каких бы то ни было проявлений, могут быть выявлены только случайно. В случае наличия неврологических проявлений врач в первую очередь анализирует жалобы больного. Однако проявления могут говорить только о том, что существуют какие-то сбои в работе головного мозга, но не позволяют классифицировать проблему. Гематомы, опухоли мозга, расположенные внутри мозга кисты имеют такую же симптоматику. Для более точной постановки диагноза врач может назначить электроэнцефалографию, эхоэнцефалографию или реоэнцефалографию. Недостатком этих методов является то, что они не дают информации ни о точном местоположении образования, ни о его природе.
Главной целью любого лечения арахноидальной кисты является отвод жидкости и снижение давления на ткани мозга.
На сегодняшний день наиболее точным методом диагностики, позволяющим с высокой степенью точности отличить арахноидальную кисту от опухоли или гематомы, являются компьютерная томография (КТ) и магнито-резонансная томография (МРТ).
Это может быть достигнуто разными методами, включающими:
- Шунтирование. При этом методе хирург устанавливает в кисту трубку (шунт) по которому жидкость отводится в другие части организма (например, брюшную полость), где она всасывается другими тканями.
- Фенестрация. В этом случае в черепе пациента и стенках кисты создаются отверстия для дренирования и обеспечения нормального потока спинномозговой жидкости.
- Игольная аспирация и соединение при помощи отверстий внутренней части кисты с субарахноидальным пространством для отвода в него жидкости.
Эпидемиология
Средний возраст составил 58 лет (диапазон 24-86 лет); большинство (69%) были женщинами [2]. Небольшие пространства ВР (<2 мм) выявляются во всех возрастных группах. С возрастом пространства ВР обнаруживаются с большей частотой и большим размером (> 2 мм) [1]. Некоторые исследования обнаружили корреляцию между расширенными пространствами ВР и психоневрологических расстройств [1], рассеянный склероз [1], легкая черепно-мозговая травмой [1], а также заболеваниями, связанными с микроангиопатией [1].
Источники
- «Virchow-Robin Spaces at MR Imaging.» Robert M. Kwee, Thomas C. Kwee link
- «Large anterior temporal Virchow-Robin spaces: unique MR imaging features.» Lim AT1, Chandra RV, Trost NM, McKelvie PA, Stuckey SL. link
- «Virchow-Robin spaces at MR imaging.» Kwee RM1, Kwee TC. link
Автор: врач-рентгенолог, к.м.н. Власов Евгений Александрович
Полная или частичная перепечатка данной статьи, разрешается при установке активной гиперссылки на первоисточник
Если у вас остаются сомнения в выводах по результатам вашего МРТ — вы можете заказать пересмотр вашего исследования с подробной расшифровкой здесь:
МРТ
Проявления на МРТ схожи с таковыми на КТ; эпидермоиды часто неотличимы от арахноидальных кист или расширенных ликворных пространств на многих последовательностях.
- T1 обычно изоинтенсивны ликвору
- часто наблюдается более интенсивный сигнал по сравнению с ликвором по периферии образования
- редко могут иметь гиперинтенсивный сигнал («белые эпидермоиды»)
- редко внутреннее кровоизлияние может привести к повышению интенсивности сигнала
- иногда может быть тонкое накопление контраста по периферии
- обычно изоинтенсивны ликвору (65%)
- обычно неоднородный / «грязный» сигнал; выше, чем от ликвора
КТ
Сочетание клеточных остатков вместе с высоким содержанием холестерина понижают плотность эпидермоидов приблизительно до 0 HU; таким образом, эпидермоидные кисты могут быть идентичными по плотности с ликвором, и выглядеть так же, как арахноидальные кисты.
Кальцификация не часто (10-25% случаев); редко эпидермоидная киста может быть гиперденсной вследствие кровотечения, омыления или высокого содержания белка («белые эпидермоиды»).
Они не копят контраст, и только в очень редких случаях демонстрируют накопление контраста стенкой.
Могут вызывать эрозию костей, а при интрадиплоическом расположении имеют выраженный склеротический ободок по краям кисты [2].
МРТ диагностика при арахноидальной кисте
Несмотря на то, что КТ позволяет точно определить размеры и расположение кисты, наиболее точную и полную информацию об образовании дает МРТ. Обычно для диагностики арахноидальной кисты проводится МРТ-сканирование с введением в кровоток пациента контраста. При этом опухоли мозга имеют свойство накапливать контраст, а кисты не впитывают его из кровеносных сосудов, что очень четко видно на МРТ.
Также МРТ-сканирование позволяет отличить кисту от кровоизлияний, гематом, гигром, абсцессов и других заболеваний со сходной симптоматикой. Кроме того, МРТ дает возможность выявить кисту даже в тех случаях, когда у пациента еще нет никаких проявлений, а сама киста имеет размеры всего в несколько миллиметров.
Сделать МРТ головного мозга в Санкт-Петербурге
Профилактика
Для снижения риска образования кисты у новорожденных детей женщинам в период беременности следует соблюдать ряд мер профилактики. Специалисты рекомендуют:
- Отказаться от употребления спиртного и курения. Канцерогенные вещества, входящие в состав напитков и табачного дыма, негативно влияют на организм и процесс формирования плода.
- Ежедневно гулять на свежем воздухе.
- Правильно питаться. В рацион обязательно должны входить овощи и фрукты.
- Своевременно лечить инфекционные заболевания. Они становятся причиной образования кист в головном мозге у ребёнка.
- Избегать стресса, невроза и депрессивных состояний.
- Исключить тяжелые физические нагрузки.
- Регулярно посещать акушера-гинеколога. Специалист назначит необходимые методы исследований, что позволит своевременно выявить наличие кисты.
Женщинам следует также еще до наступления беременности посетить врача и пройти осмотр. Это позволит выявить определенные нарушения и предотвратить образование кисты в голове у ребенка в дальнейшем.
Соблюдение мер профилактики помогает значительно снизить вероятность развития заболевания и исключить возникновение серьезных последствий.
Кисты, поражающие структуры головного мозга, являются доброкачественными. Но опасность патологии заключается в большом риске наступления определенных осложнений и перерождения образования в злокачественную опухоль. Именно поэтому в случае диагностики у новорожденного кисты в голове родителям следует особое внимание уделить диагностике и соблюдать все рекомендации врача.
Важно помнить, что медикаментозное лечение или оперативное вмешательство назначаются не всегда. Если образование не увеличивается, терапия не осуществляется. Заболевание не влияет на продолжительность жизни. При этом нужно соблюдать рекомендации врача.
«Страшные» названия
Что такое киста? Киста (другое ее название «ликворная киста») — полость, заполненная жидкостью, имеющая капсулу изолирующую ее от других ликворосодержащих пространств.
Чаще всего за консультацией к нейрохирургу обращаются родители детей, у которых была обнаружена ретроцеребеллярная киста
. И хотя это словосочетание пугает и даже доводит до паники родителей, надо сказать, что этими словами рентгенологи описывают вариант нормы. Чаще всего это вообще не киста (то есть не изолированная полость, заполненная жидкостью), и хирургического лечения она не требует.
Детей до двух лет с диагнозом ретроцеребеллярная киста надо показать нейрохирургу, чтобы избежать развития гидроцефалии.
Другой вариант нормы – киста шишковидной железы
. Едва ли не самая частая случайная находка на МРТ. Хирургического лечения не требует.
Эпидермоидная или дермоидная киста
– это не настоящая киста. Она заполнена не жидкостью, а придатками кожи – фолликулами, сальными железами, волосами, хрящевой тканью и пр. По своей структуре она больше похожа на опухоль и требует такого же лечения, как при опухоли, — удаления.
Порэнцефалическая киста
возникает обычно в том месте, где в результате гипоксии или кровоизлияния погибла часть мозга, это место заполняется жидкостью. Сама по себе такая киста не мешает развитию и не требует обязательного хирургического лечения.
Псевдокиста
– выглядит как киста, но не киста, полость, которая ничем не ограничена, у нее есть сообщение с другими отделами в черепе. Не требует хирургического лечения.
Киста прозрачной перегородки
в подавляющем большинстве случаев является вариантом нормы, но, при больших размерах, может привести к нарушению ликвороциркуляции, что требует хирургического лечения.
Детям, у которых ликворная киста быстро увеличивается, вызывает повышение внутричерепного давления, неврологическую симптоматику или эпиприступы, показано хирургическое лечение.
Если ребенку сделали снимок и обнаружили кисту, не впадайте в панику! Получив описание рентгенологического снимка, прежде всего, обратите внимание на заключение. Если в заключении написано: «Патологических отклонений нет», скорее всего, никакого хирургического вмешательства вам не потребуется. Даже если где-то вам встречается слово «киста», скорее всего, оно понадобилось рентгенологу для описания нормального состояния. На всякий случай уточните у него, нужна ли консультация нейрохирурга.
Диагностика
Основаниями для верификации диагноза служат:
- данные визуального врачебного осмотра или осмотра профильных специалистов (уролога, невропатолога и др.);
- УЗИ (обнаруживает полостное образование с ровными контурами, уточняет его величину);
- КТ/МРТ (исследования информативны при редких локализациях эпидермальных кист);
- гистологическое исследование (обнаруживает истонченный эпидермис без других придатков кожи на внутренней поверхности кисты и роговые чешуйки внутри ее, которые иногда обызвествляются).
Морфология
Пространства ВР окружают стенки сосудов, проходят из субарахноидального пространства через паренхиму мозга. Небольшие пространства ВР появляются во всех возрастных группах. С возрастом пространства ВР обнаруживаются с большей частотой и большими кажущимися размерами. При визуальном анализе интенсивность сигнала пространств ВР идентична интенсивности цереброспинальной жидкости во всех последовательностях [3].
Выделяют три типа пространств ВР:
- Пространства ВР типа I появляются вдоль лентикулоспирных артерий, входящих в базальные ганглии через переднее перфорированное вещество [3].
- Пространства ВР типа II находятся вдоль путей перфорирующих медуллярных артерий, когда они входят в кортикальное серое вещество по высоким выпуклостям и распространяются на белое вещество [3].
- Пространства ВР типа III появляются в среднем мозге [3].
Рис.2 Переваскулярные пространства ВР I типа.
Рис.3 Переваскулярные пространства ВР II типа.
Рис.4 Переваскулярные пространства ВР III типа.
Время от времени, пространства ВР имеют нетипичный вид. Они могут стать очень большими, преимущественно включать одно полушарие, принимать причудливые формы и даже обладают масс-эффектом. Знание характеристик интенсивности сигнала и местоположения пространств ВР помогает отличить их от различных патологических состояний [3].
Артерии в коре головного мозга покрыты слоем лептоменингоцитов, которые выложены пиальной оболочкой; с помощью этой анатомической компоновки пространства интракортикальных артерий находятся в прямой связи с пространствами ВР вокруг данных артерий в субарахноидальном пространстве [1].
Рис.5 Множественные кистозно-расширенные переваскулярные пространства Вирхова-Робина в белом веществе обеих полушарий большого мозга.
Расширение пространств РВ было описано Дюрантом-Фарделем [1] в 1843 году. Расширения переваскулярных пространств представляют собой регулярные полости, которые всегда содержат патентную артерию. Механизмы, лежащие в основе расширения пространств ВР, до сих пор неизвестны. Были высказаны различные теории: сегментный некротический ангинит артерий или другое неизвестное состояние, вызывающее проницаемость стенки артерии [1], расширение пространств РВ, возникающее в результате нарушения циркуляции путей дренажа интерстициальной спинномозговой жидкости в цистернах [1], спирального удлинения кровеносных сосудов и атрофии мозга, в результате обширной сети туннелей, заполненных внеклеточной жидкостью [1], постепенное просачивание интерстициальной жидкости из внутриклеточного пространства в пиальное пространство в паренхиме головного мозга [1] и фиброз с обструкцией пространств ВР по длине артерий и последующего полного сопротивления потока жидкости [1].
Рис.6 Крупное кистозно-расширенное переваскулярное пространство Вирхова-Робина в области базальных ядер слева.
Второе мнение при арахноидальной кисте
Несмотря на то, что МРТ-диагностика с применением контрастного вещества дает врачу необходимую информацию, риск ошибки все же существует. Связан он в первую очередь с отсутствием у врача остаточного опыта интерпретации результатов МРТ и выявления кист. От таких ошибок не застрахован ни один пациент и случаются они как в крупных городах, так и в небольших населенных пунктах. В этой ситуации единственной возможностью исключить ошибку или как минимум в разы снизить ее вероятность является получение второго мнения от высококвалифицированного специалиста
Национальная телерадиологическая сеть (НТРС) предлагает вам возможность получить консультации ведущих специалистов страны в области МРТ-диагностики, имеющих богатый опыт анализа томографических снимков различных заболеваний. Для получения консультации вам достаточно просто загрузить результаты сканирования на наш сервер и уже через сутки вы получите мнение, альтернативное мнению вашего врача.
Возможно оно будет таким же как первое медицинское заключение, возможно будет отличаться от него, но второе мнение совершенно точно позволит вам свести риск ошибочного диагноза и неправильного лечения практически к нулю.