Помимо необратимой гибели человека – его биологической смерти, моментом смерти человека признается также момент смерти его мозга. Это очень тяжелая минута для родственников умирающего, поскольку сердце их близкого продолжает биться, а дыхание поддерживается аппаратом искусственной вентиляции легких, что создает иллюзию продолжающейся жизни и дает ложную надежду на выздоровление. Тем не менее, несмотря на возможности современной медицины длительное время поддерживать работу сердца и легких, человек, по сути, уже мертв. Это соответствует и медицинской, и юридической точки зрения, в соответствии с которыми человек признается умершим при полном и необратимом прекращении всех функций мозга, регистрируемом при работающем сердце и искусственной вентиляции легких (ч.2 ст.66 Федеральный закон от 21.11.2011 №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации»).
Формирование консилиума врачей для установления диагноза смерти мозга
Установить диагноз смерти мозга доверено консилиуму врачей медицинской организации, в которой находится пациент.
Консилиум врачей — совещание нескольких врачей одной или нескольких специальностей, необходимое для установления состояния здоровья пациента, диагноза, определения прогноза и тактики медицинского обследования и лечения, целесообразности направления в специализированные отделения медицинской организации или другую медицинскую организацию и для решения иных вопросов в случаях, предусмотренных законом.
Консилиум врачей созывается лечащим врачом.
К составу консилиума предъявляются особые требования.
С одной стороны, категорически запрещено включать в состав консилиума врачей специалистов, принимающих участие в изъятии и трансплантации (пересадке) органов и (или) тканей (ч.3 ст.66 Федеральный закон от 21.11.2011 №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации»).
Статьей 9 Закона РФ от 22.12.1992 №4180-1 «О трансплантации органов и (или) тканей человека» запрещено участие в таком консилиуме трансплантологов и членов бригад, обеспечивающих работу донорской службы и оплачиваемых ею.
Тем не менее, поскольку изъятие органов умершего для трансплантации необходимо производить оперативно, отделение координации донорства информируется медицинскими организациями о поступлении или наличии в них потенциальных доноров, а в функции отделения координации донорства входит фармакологическая подготовка и кондиционирование потенциальных доноров после констатации смерти и проведение операции по изъятию трупных органов и (или) тканей (приказ Минздрава России от 31.10.2012 №567н «Об утверждении Порядка оказания медицинской помощи по профилю «хирургия (трансплантация органов и (или) тканей человека)»»).
Однако непосредственно к участию в консилиуме по установлению диагноза смерти мозга специалисты отделения координации донорства и отделения трансплантации не допускаются.
С другой стороны, к участию в консилиуме обязательно привлекаются анестезиолог-реаниматолог и невролог, имеющие опыт работы по специальности не менее чем пять лет (ч.3 ст.66 Федеральный закон от 21.11.2011 №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации»).
Правила определения момента смерти человека, утвержденные постановлением Правительства РФ от 20.09.2012 №950, устанавливают более жесткие требования: анестезиолог-реаниматолог и невролог должны иметь опыт работы не менее 5 лет в отделении интенсивной терапии и реанимации.
Данное ограничение представляется не совсем обоснованным с юридической точки зрения – в силу прямого противоречия норме федерального закона, а также трудно выполнимым на практике. Так, правила организации деятельности отделения реанимации и интенсивной терапии для взрослого населения и рекомендуемые штатные нормативы такого отделения, утвержденные приказом Минздрава России от 15.11.2012 №919н, не предполагают работу в таком отделении врача-невролога. Врач-анестезиолог-реаниматолог, помимо отделения реанимации и интенсивной терапии может иметь релевантный опыт работы в иных структурных подразделениях, оказывающих медицинскую помощь по профилю «анестезиология и реаниматология».
Таким образом, несмотря на желание Правительства РФ привлечь к участию в консилиуме только опытных врачей, требование п.3 Правил определения момента смерти в части наличия у врача-невролога и врача-анестезиолога-реаниматолога опыта работы не менее 5 лет в отделении интенсивной терапии и реанимации человека представляется избыточным и трудновыполнимым.
Порядок установления диагноза смерти мозга человека, утвержденный приказом Минздрава России от 25.12.2014 №908н, устанавливает расширенный состав врачебного консилиума для установления диагноза смерти мозга.
Помимо уже перечисленных специалистов в состав консилиума врачей включается:
- лечащий врач, назначенный заведующим отделения (центра) анестезиологии-реанимации, отделения реанимации и интенсивной терапии, работающих в круглосуточном режиме. Поскольку штат указанных отделений из врачебных должностей в основном предусматривает должности врачей-анестезиологов-реаниматологов, то с большой долей вероятности лечащим врачом будет тот же врач-анестезиолог-реаниматолог;
- врач-педиатр, имеющий опыт работы по специальности не менее чем пять лет — при установлении диагноза смерти мозга у детей. При установлении диагноза смерти мозга у детей врач-невролог, включаемый в состав консилиума врачей, должен иметь опыт работы по оказанию медицинской помощи детям;
- врач функциональной диагностики, имеющий опыт работы по специальности не менее пяти лет, — для проведения электроэнцефалографического исследования;
- врач-рентгенолог, имеющий опыт работы по специальности не менее пяти лет, — для проведения контрастной цифровой субтракционной панангиографии четырех магистральных сосудов головы (общие сонные и позвоночные артерии).
Таким образом, к участию в консилиуме врачей для установления диагноза смерти мозга привлекаются только опытные и квалифицированные медицинские специалисты. которые не имеют заинтересованности в установлении диагноза смерти мозга.
Рекомендации
- Необходима своевременная терапия заболеваний, провоцирующих возникновение атрофических процессов.
- Следует отказаться от вредных привычек, вести активный и здоровый образ жизни (достаточно двигаться), чаще гулять на свежем воздухе, как можно больше стараться решать задач на логическое мышление (изучать языки, читать книги), стимулировать интеллектуальную работу.
- Больного нужно оградить от эмоциональных переживаний и стрессов, заботиться о нём, обеспечить ему благоприятную для жизни обстановку.
- Даже при незначительных проявлениях заболевания необходимо обратиться к врачу – невропатологу.
Условия для начала процедуры установления диагноза смерти мозга человека
Процедура установления диагноза смерти мозга человека откладывается:
- При наличии интоксикации, включая лекарственную. В этом случае процедура начинается по истечении четырех периодов полувыведения лекарственного препарата или иного вещества, вызвавшего интоксикацию;
- При предшествующем использовании в лечебных целях лекарственных препаратов для анестезии, анальгетиков, наркотических средств, психотропных веществ, миорелаксантов, иных лекарственных препаратов, угнетающих центральную нервную систему и нервно-мышечную передачу, а также лекарственных препаратов, расширяющих зрачки. В этом случае процедура начинается по истечении не менее одного периода полувыведения от момента последнего их введения.
Указанные ограничения установлены не просто так, а связаны с тем, что некоторые виды химических веществ (включая определенные лекарства) способны погрузить организм человека в глубокую кому. В таких случаях для исключения даже малейшей возможности ошибки процедуру установления диагноза смерти мозга человека положено откладывать.
Перед началом процедуры установления диагноза смерти мозга человека во время обследования пациента ректальная температура должна быть стабильно выше 34°С, систолическое артериальное давление, в том числе на фоне проведения интенсивной терапии, у взрослых не ниже 90 мм рт.ст., у детей в зависимости от возраста: не ниже 75 мм рт.ст. (от 1 до 3 лет), не ниже 85 мм рт.ст. (от 4 до 10 лет), не ниже 90 мм рт.ст. (от 11 до 18 лет).
Перед началом процедуры установления диагноза смерти мозга человека консилиум врачей должен установить отсутствие признаков и данных:
- об интоксикациях, включая лекарственные;
- о первичной гипотермии;
- о гиповолемическом шоке;
- о метаболических и эндокринных комах;
- о применении лекарственных препаратов, угнетающих центральную нервную систему и нервно-мышечную передачу, а также лекарственных препаратов, расширяющих зрачки;
- об инфекционных поражениях мозга.
В протокол установления диагноза смерти мозга вносятся:
- сведения об отсутствии признаков и данных,
- сведения о значениях ректальной температуры,
- сведения о значениях систолического артериального давления.
Только при соблюдении указанных условий в совокупности консилиум врачей может начинать процедуру установления диагноза смерти мозга.
Во все времена огромный интерес вызывают состояния, пограничные между бытием и небытием, — летаргия, некоторые поразительные «комоподобные» стадии самовнушения индийских йогов и т.п. Что же такое смерть человека, когда и как она наступает и, главное, всегда ли прав врач, констатирующий гибель больного?
В середине 50-х годов ХХ века произошел огромный скачок в реаниматологии — появились синхронизированная искусственная вентиляция легких (ИВЛ), препараты для поддержания артериального давления и сердечной деятельности. В 1959 г. у 23 больных была описана так называемая «запредельная кома» (coma depasse). При работающем сердце и ИВЛ наблюдалась кома без реакций на внешние раздражители, с тотальной арефлексией и изоэлектрической электроэнцефалограммой (ЭЭГ). Все пациенты скончались через непродолжительное время [26].
Началось изучение данного состояния не только с медицинской, но также с философской и религиозной точек зрения. К 1968 г. было принято предположение, что в случае изолированной гибели головного мозга человек перестает существовать как личность и это состояние становится эквивалентом смерти человека. Были опубликованы первые клинические признаки смерти человека на основании диагноза смерти мозга (СМ) — так называемые Гарвардские критерии [11]. Тогда же была постулирована возможность прекращения дальнейшей реанимации и забора органов для последующей трансплантации при СМ. К началу 80-х годов в США было закончено и обработано первое и пока единственное клиническое многоцентровое исследование (The Collaborative Study of Cerebral Death), определившее основные клинические и некоторые инструментальные признаки СМ [13].
Согласно международному определению, СМ — это ятрогенное состояние, характеризирующееся полным и необратимым прекращением всех функций головного мозга при работающем сердце и ИВЛ.
Результаты современных исследований свидетельствуют, что патогенез смерти головного мозга чрезвычайно сложен и включает обратимые и необратимые стадии. Клинические признаки СМ включают отсутствие реакции на любую сенсорную стимуляцию, отсутствие спонтанного дыхания и каких-либо спонтанных моторных феноменов, возникновение двустороннего мидриаза с отсутствием реакции зрачков на свет, быстрое падение артериального давления (АД) при прекращении искусственного кровообращения. Однако необходимо отметить, что изолированно ни один из этих клинических критериев не является патогномоничным для СМ. С одной стороны, спинальные рефлексы могут определяться некоторое время после документированной СМ, с другой — все признаки, считавшиеся несомненными симптомами СМ, в действительности не являются таковыми и не всегда отражают биологическую смерть человека.
Таким образом, смерть человека с позиции врача — это не остановка сердца (его можно вновь и вновь «запускать» и поддерживать, спасая жизнь больного), не прекращение дыхания (быстрый перевод больного на ИВЛ восстанавливает газообмен), а остановка мозгового кровообращения. Подавляющее большинство исследователей во всем мире полагают, что если смерть человека как личности, а не как организма, неразрывно ассоциируется с гибелью мозга, то СМ практически равнозначна прекращению и невозобновлению мозговой перфузии. Один из пионеров изучения СМ А. Уолкер в монографии «Смерть мозга» [10] приводит такое определение: «Смерть мозга — это полная и необратимая утрата всех его функций, ятрогенное состояние, возникшее в связи с развитием методов оживления и поддержания основных витальных функций, характеризующееся отсутствием поступления крови в сосуды мозга, т.е. погибший индивидуум с бьющимся сердцем и ИВЛ».
Механизмы развития смерти мозга
Патогенез развития СМ изучен достаточно полно. Значительные анатомические повреждения головного мозга возникают при тяжелых черепно-мозговых травмах (ЧМТ), а также в результате кровоизлияния в вещество мозга, либо под мозговые оболочки. Свой вклад вносит и период апноэ, которое практически всегда сопровождает тяжелые травмы или острые сосудистые события.
Полное непоступление артериальной оксигенированной крови в полость черепа течение 30 мин ведет к необратимому поражению нейронов, восстановление которых становится невозможным [10]. Такая ситуация возникает при резком повышении внутричерепного давления до уровня систолического артериального и при остановке сердечной деятельности и проведении неадекватного непрямого массажа сердца в течение указанного выше периода времени. Для понимания процесса развития СМ в случае повышения внутричерепного давления (ВЧД) или преходящей аноксии необходимо более подробно остановиться на формировании и поддержании внутричерепного гомеостаза.
Согласно сформулированной более 200 лет назад доктрине Монро—Келли, существует физиологическая система, участвующая в поддержании равновесия объема внутричерепного содержимого.
Общий объем содержимого черепа можно выразить формулой:
Vобщ=Vкровь+Vцсж+Vмозг+VH2O+Vх,
где Vобщ — объем содержимого черепа в настоящий момент времени; Vкровь — объем крови, находящейся во внутримозговых сосудах и венозных синусах; Vцсж — объем цереброспинальной жидкости (ЦСЖ); Vмозг — объем ткани мозга; VH2O — объем свободной и связанной воды; Vх — патологический дополнительный объем (опухоль, гематома и т.д.), в норме отсутствующий в полости черепа [26].
В норме все эти компоненты находятся в динамическом равновесии и создают постоянно пульсирующее в незначительных пределах ВЧД, равное 8—10 мм рт.ст. В закрытой костной структуре черепа левая часть формулы — величина постоянная, в то время как правые составляющие могут динамически меняться. Постоянные пульсирующие изменения ВЧД можно измерить инвазивным погружным методом [23] либо с помощью эхоэнцефалоскопии (Эхо-ЭС) [6]. Увеличение объема одной из переменных в правой половине формулы ведет к неизбежному уменьшению других. Наиболее быстро изменяются объемы воды и ЦСЖ, в меньшей степени — крови.
Постепенно нарастающие изменения объема и давления ЦСЖ могут не проявляться клинически, а после достижения индивидуально определенной критической черты происходят клиническая декомпенсация и резкий рост ВЧД. Описан механизм развития дислокационного синдрома в результате абсорбции большого объема ЦСЖ при повышении ВЧД. Такое большое количество абсорбировавшейся ЦСЖ вызывает затруднение венозного оттока из-за пережатия венозных коллекторов веществом мозга, замедляя эвакуацию жидкости из полости черепа, что приводит к дислокации мозга.
ВЧД может возрастать настолько, что начинает превышать АД. В таких наблюдениях регистрируется патогномоничная для СМ модель так называемого прецеребрального реверберирующего кровотока. Кровь из сердца поступает в аорту, затем в общие сонные артерии (ОСА), замедляясь, доходит до бифуркаций, а затем, будучи не в состоянии «пробиться» в мозг через внутренние сонные артерии (ВСА), движется вперед-назад и/или частично сбрасывается в наружные сонные артерии (НСА). Иными словами, все внутренние органы продолжают получать свою порцию гемоглобина, а мозг обескровливается.
Процесс прогредиентного нарастания ВЧД при прекращении кровотока был показан в экспериментах на собаках еще в 80-е годы [1]. Экспериментальная часть была выполнена в лаборатории искусственного сердца Всесоюзного научно-исследовательского института трансплантологии и искусственных органов СССР на 10 собаках. Первой группе животных (5 собак) производили остановку сердца подачей постоянного тока напряжением 2 В с последующим восстановлением его деятельности при помощи механического кардиомассажера. Второй группе животных (5 собак) повышали ВЧД до момента прекращения церебрального кровотока, т.е. создавали экспериментальную модель СМ.
Взрослые собаки массой от 10 до 15 кг были анестезированы введением 5% раствора этаминала натрия. Для измерения артериального и венозного давления производилась катетеризация соответствующих сосудов. Давление ЦСЖ измерялось путем пункции в большой цистерне и субарахноидальном пространстве на поясничном уровне. Регистрация артериального, венозного и ликворного давлений осуществлялась на 4-канальном полиграфе с помощью ртутных электроманометров. Повышения ВЧД достигали введением теплого изотонического раствора хлорида натрия: 2 животным — в большую цистерну, 3 — в субарахноидальное пространство на поясничном уровне с помощью аппарата Боброва. Кровоток во внутренних сонных артериях и яремных венах исследовали ультразвуковым флоуметром чрескожным методом и на обнаженных сосудах, в позвоночных артериях — перкутанно. Объемный кровоток в обнаженной внутренней сонной артерии измеряли электромагнитным флоуметром. На эхоэнцефалоскопе оценивали пульсацию сигнала М-эха.
В результате выявлено, что у 5 животных первой группы во время прекращения сердечной деятельности на 5—10 мин кровоток в магистральных артериях головы и внутренних яремных венах отсутствовал, пульсация М-эха не определялась. Через 20—30 мин кардиомассажа исследуемые гемодинамические показатели практически достигали нормы и оставались такими на протяжении всего остального времени эксперимента, коэффициент пульсации М-эха также был в пределах нормы (10—20%). Таким образом, прецеребральный кровоток, эхопульсация и величина ВЧД до остановки сердца и после восстановления сердечных сокращений заметно не изменялись. У животных второй группы выявлено, что при подъеме ВЧД до 30—35 мм рт.ст. не наблюдалось существенных изменений показателей линейной скорости кровотока (ЛСК) в магистральных артериях головы и объемной скорости кровотока во внутренних сонных артериях — они оставались прежними либо несколько увеличивались. Коэффициент пульсации М-эха постепенно увеличивался до 40—50%.
Таким образом, повышение ВЧД до определенного уровня не сопровождается значительным изменением как прецеребрального, так и, вероятно, внутримозгового артериального кровотока, что, по-видимому, связано с сохранением ауторегуляции мозгового кровотока. В то же время уже на этой стадии опытов отмечались выраженное усиление и асимметрия венозного сигнала, что подтверждает мнение о большей чувствительности церебральной флебоциркуляции к колебаниям ВЧД. Дальнейшее повышение ВЧД до уровня артериального диастолического давления (60—65 мм рт.ст.) вызывало снижение усредненной ЛСК, в основном за счет уменьшения диастолической скорости, что графически выражалось соответствующим снижением составляющих ЛСК на допплерограммах, причем диастолическая компонента непосредственно приближалась к изолинии. Это коррелировало с уменьшением объемного кровотока по ВСА. Коэффициент пульсации М-эха заметно, но неоднозначно менялся: у 2 животных увеличивался до 80—90%, у 3 остальных — снижался до 10—15%.
При последующем повышении ВЧД и приближении его к величине среднего системного АД (75—100 мм рт.ст.) у животных появлялись брадиаритмия, расширение зрачков, косоглазие, происходило нарушение дыхания вплоть до полной его остановки. С появлением дыхательной аритмии всем собакам начинали ИВЛ, которую продолжали в течение 2—5 ч до летального исхода. Вместе с прекращением дыхания у животных отмечалось резкое падение артериального давления, которое затем, несмотря на периодическое введение 0,3 мл 0,2% раствора норадреналина, вызывавшего кратковременный подъем до 200/120 мм рт.ст., удавалось поддерживать лишь на уровне 60/35—90/60 мм рт.ст. Данная ситуация, вероятнее всего, представляла собой СМ при еще продолжавшейся, но резко ослабленной сердечной деятельности.
Эхопульсографическое обследование при этом выявляло отсутствие пульсаций желудочковой системы. На допплерограммах внутренних сонных и позвоночных артерий появлялся отрицательный патологический зубец в диастолический период кровотока, что отражало прекращение церебральной перфузии. Графическая и цифровая регистрация мгновенной объемной скорости кровотока в ВСА давала равные величины объема крови в положительную и отрицательную фазы циркуляции; таким образом, усредненный объемный кровоток равнялся нулю. Ангиографическое исследование демонстрировало стоп-феномен на уровне позвоночных артерий. Интересно, что если повышение АД после введения норадреналина было очень кратковременным (5—7 мин) и практически не меняло рисунок допплерограммы и показатели объемного кровотока, то снижение ВЧД на 20—30 мм рт.ст. вскоре после прекращения церебральной перфузии регистрировалось на допплерограммах магистральных артерий головы как физиологическая модель кровотока, которая вновь переходила в реверберирующую при последующем повышении ВЧД. Венозный сигнал при появлении признаков СМ резко снижался параллельно с артериальным.
Патофизиология изменений внутренних органов, связанных со смертью мозга
Отсутствие нисходящего регулирующего влияния головного мозга на все органы и ткани организма трансформирует метаболизм. Наибольшее значение эти изменения приобретают при кондиционировании потенциального донора, когда встает вопрос о сохранении хорошего функционирования органов, предназначенных для пересадки.
Гибель нейронов гипоталамуса и пережатие стебля гипофиза в результате вклинения промежуточного мозга ведет к прекращению секреции ряда гормонов. Антидиуретический гормон имеет короткий период полураспада, и при непоступлении в кровь его концентрация значительно падает в течение 15 мин, а через 4 ч даже следовые количества гормона не определяются в плазме. Это проявляется клиникой несахарного диабета в 77% случаев СМ [19]. Современные рекомендации по кондиционированию тел с СМ включают обязательное введение вазопрессина, который способствует стабилизации состояния.
Аденогипофиз из-за его анатомически точного соответствия турецкому седлу редко повреждается в результате действия травмирующего агента. На заре исследований было отмечено, что при констатированной СМ гормональная функция передней доли гипофиза чаще сохранена, что использовалось как аргумент против самой концепции. В настоящий момент этот феномен связывают с особенностями кровоснабжения гипофиза [16].
Основной результат развивающихся в результате гибели гипоталамуса изменений метаболизма тиреоидных гормонов — прогрессирующее снижение содержания уровня трийодтиронина (Т3). В настоящее время инфузия трийодтиронина входит в протоколы ведения таких пациентов в большинстве научных центров. Однако точное определение показаний, длительности и необходимых концентраций вводимых гормонов является целью проводящихся и будущих исследований.
Нередко при констатированной СМ наблюдается гипергликемия, требующая коррекции. Она может быть вызвана не только нарушениями функции гипофиза [24], возможно, свою роль играет и нарушение функционирования рецепторов инсулина [28].
Массивный выброс катехоламинов в ответ на ЧМТ или другие повреждения головного мозга может проявляться как гипертонический криз при феохромоцитоме и вести к повреждению миокарда в 42% случаев за счет вазоконстрикции, что определяется на ЭКГ в ближайшие часы после события. Таким механизмом, сходным с развитием стенокардии Принцметала, можно объяснить изменения на коронарограммах и частое развитие острой гипотензии даже у молодых пациентов. Потеря чувствительности барорецепторов и развитие инвариабельности сердечного ритма и уровня АД в результате исчезновения влияния парасимпатического и адренергического влияния приводит к развитию гипотензии, требующей коррекции вазопрессорами [28].
Таким образом, активация симпатоадреналовой системы оказывает повреждающее воздействие на миокард и может вызывать отек легких, мало воздействуя при этом на другие органы. Гемодинамика нарушается в результате утраты сосудистого тонуса и развития гиповолемии на фоне поражения гипоталамо-гипофизарной системы. В результате продолжающихся необратимых изменений наступает неизбежная асистолия.
Патологическая анатомия смерти мозга
Как только прекращается поступление крови к ткани мозга, начинаются процессы некроза и апоптоза. Наиболее быстро аутолиз развивается в промежуточном мозге и мозжечке. По мере проведения ИВЛ при прекратившемся мозговом кровотоке мозг постепенно некротизируется, появляются характерные изменения, напрямую зависящие от длительности респираторной поддержки. Такие трансформации впервые были выявлены и описаны у больных, более 12 ч находившихся на ИВЛ в запредельной коме. В связи с этим в большинстве англо- и русскоязычных публикаций такое состояние обозначают термином «респираторный мозг» (РМ).
В России большую исследовательскую работу, в которой выявлена корреляция между степенью изменений тканей мозга и длительностью ИВЛ у тел, соответствующих критериям СМ, провела Л.М. Попова [4]. Длительность проведения ИВЛ до момента развития асистолии составляла от 5 до 113 ч. Соответственно длительности нахождения в этом состоянии были выделены 3 стадии морфологических изменений мозга, характерных именно для РМ. Картину РМ дополнял некроз двух верхних сегментов спинного мозга, являвшийся облигатным признаком.
В 1-й стадии, соответствующей длительности СМ 4—5 ч, морфологические признаки некроза головного мозга не выявляются. Однако уже в это время в цитоплазме выявляются характерные липиды и сине-зеленый мелкозернистый пигмент. В нижних оливах продолговатого мозга и зубчатых ядрах мозжечка отмечаются некротические изменения. В гипофизе и его воронке развиваются нарушения кровообращения.
Во 2-й стадии (12—23 ч СМ) во всех отделах головного мозга и I—II сегментах спинного выявляются признаки некроза без выраженного распада и лишь с начальными признаками реактивных изменений в спинном мозге. Головной мозг становится более дряблым, появляются начальные признаки распада перивентрикулярных отделов и гипоталамической области. После выделения мозг распластывается на столе, рисунок строения полушарий мозга сохранен, при этом ишемическое изменение нейронов сочетается с жировой дистрофией, зернистым распадом, кариоцитолизом. В гипофизе и его воронке нарастают расстройства кровообращения с небольшими очагами некроза в аденогипофизе.
Для 3-й стадии (запредельная кома 24—112 ч) характерны нарастающий распространенный аутолиз некротизированного вещества головного мозга и выраженные признаки демаркации некроза в спинном мозге и гипофизе. Мозг дряблый, плохо удерживает форму. Ущемленные участки — гипоталамическая область, крючки гиппокамповых извилин, миндалины мозжечка и перивентрикулярные области, а также ствол мозга — в стадии распада. Большинство нейронов в стволе мозга отсутствует. Артерии и вены поверхности мозга расширены и заполнены гемолизированными эритроцитами, что указывает на прекращение в них кровотока. Характерным является обнаружение в субарахноидальном и субдуральном пространстве спинного мозга микрочастиц некротизированной ткани мозжечка, которая с током ЦСЖ разносится до дистальных сегментов.
Как уже было отмечено, различные участки мозга разрушаются не одновременно. Зачастую на аутопсии обнаруживается типичная картина РМ в зоне кровоснабжения вертебрально-базилярного бассейна, в то время как в остальных участках мозга изменения значительно менее выражены. Видимо, это связано с особенностями анатомии виллизиева круга. В таких ситуациях иногда удается зафиксировать остаточную биоэлектрическую активность наименее поврежденных участков мозга при клинической картине СМ.
Максимальная длительность наблюдения за телами с установленной СМ, которым проводились ИВЛ и мероприятия по поддержанию гемодинамики, составила 32 дня. При аутопсии в этом и других случаях длительного (более 14 дней) кондиционирования тел с СМ мозг полностью утрачивал свою структурную целостность и изливался из полости черепа.
Следует отметить, что в настоящее время РМ стал крайне редкой находкой. Проведенная в 2008 г. серия из 12 аутопсий у тел с СМ ни разу не выявила признаков РМ [30]. Это связано со значительным сокращением времени наблюдения после первого установления клиники СМ и до отключения тела от ИВЛ.
Клинические признаки смерти мозга
Путем проведения длительного наблюдения и проведения многоцентровых исследований был получен комплекс клинических признаков, достоверно соответствующих СМ. Основа диагностики СМ — кома, отсутствие любых замыкающихся на уровне ствола мозга рефлексов и стойкое апноэ.
Кома
— один из основных признаков тяжелого повреждения головного мозга. Традиционно для определения ее глубины используется шкала комы Глазго (ШКГ), однако неясность ее интерпретации у интубированных пациентов и особенно при наличии спинальных автоматизмов ограничивает использование ШКТ при подозрении на СМ.
Разработанная в 2005 г. в клинике Мэйо шкала FOUR значительно лучше подходит для оценки глубины комы у пациентов реанимационных отделений (табл. 1),
| Таблица1 |
так как позволяет оценить стволовые рефлексы, не зависит от речевого контакта и дает возможность правильно расценивать спинальные автоматизмы. Данная шкала была валидизирована в крупном многоцентровом исследовании и находит все большее распространение в мире [21, 29].
Стволовая арефлексия
. Диаметр зрачка динамически поддерживается за счет импульсации парасиматических нейронов, которые находятся в ядрах ствола и симпатических, локализованных в шейных сегментах спинного мозга. При гибели клеток ствола мозга исчезает рефлекторное сужение зрачка на прямой яркий свет, и он расширяется, становясь диаметром от 4 до 6 мм. В японском исследовании 3 случаев СМ было установлено, что диаметр зрачков может медленно изменяться [20]. Мы неоднократно наблюдали зрачки диаметром 4 мм у тел с СМ, а затем и у трупов после развития асистолии [9].
При СМ любые движения глаз должны отсутствовать. В первую очередь при осмотре необходимо исключить любые спонтанные движения, любой вид нистагма. Кроме того, необходимо убедиться в отсутствии вызванных движений глазных яблок. Для этого используются два теста — окулоцефалический рефлекс и калорическая проба. Ограничения по их проведению — травма шеи и основания черепа. Нашей группой был разработан портативный цифровой прибор для гальванической вестибулярной стимуляции, который вполне может заменить проведение этих тестов — особенно в случае перелома височной кости и шейного отдела позвоночника [8].
Исследование функции V и VII нервов заключается в сильном надавливании на точки выхода тройничного нерва и область височно-нижнечелюстного сустава одновременно с обеих сторон. При этом должны отсутствовать любые ответные двигательные реакции, в том числе и в мышцах, иннервация которых замыкается на уровне спинного мозга. Обязательна проверка и корнеального рефлекса, в структуру которого входят ветви как тройничного, так и лицевого нерва.
Исследуя функцию IX, X и XI нервов, проводят санацию трахеобронхиального дерева. Отсутствие любых движений при этой процедуре говорит о тотальном выпадении рефлексов.
Тест апноэтической оксигенации (ТАО)
. Несмотря на широкую распространенность, до настоящего времени не проведено ни одного крупного проспективного исследования, которое бы определило все параметры проведения ТАО. Процедура его проведения разработана эмпирически и огромный опыт проведения теста во всем мире не подвергался обобщению [28].
Отношение к самому проведению теста на апноэ остается неоднозначным. Как известно, ТАО проводится после установления факта утраты мозговых функций. Противники его проведения в настоящем виде приводят несколько аргументов. Так, не зарегистрировано ни одного случая выживания или перехода в вегетативное состояние больного с установленной полной утратой мозговых функций, но появлявшимися дыхательными движениями во время теста. Таким образом, исход состояния уже предопределен и нет необходимости подвергать терминального пациента тяжелой процедуре. Известно, что ТАО может провоцировать развитие гипотензии и гипоксемии. В связи с этим могут повреждаться органы, пригодные для трансплантации. Интерпретация ТАО может быть сильно затруднена у больных с травмой грудной клетки, ушибом и отеком легких. Также имеется мнение, что само проведение ТАО может вызвать гибель потенциально жизнеспособных нейронов. Осложнения ТАО развиваются более чем в 60% случаев, включая острую артериальную гипотензию (12%), ацидоз (68%) и гипоксемию (23%). Описаны случаи развития пневмоторакса и пневмоперитонеума во время ТАО.
С другой стороны, сторонники проведения ТАО приводят следующие доводы [28]. Данный тест является единственным клиническим способом проверить функционирование продолговатого мозга. При правильной подготовке к тесту он вполне безопасен, и число осложнений не превышает 15%: 14% составляет гипотензия и 1% — аритмия [15]. В качестве основных витальных показателей для безопасности ТАО предлагаются 1) внутрисердечная температура ≥36,5 °С; 2) уровень систолического АД ≥90 мм рт.ст.; 3) отсутствие гиповолемии более 6 ч; 4) рО2≥200 мм рт.ст.; 5) рСО2≥40 мм рт. ст.
Наш опыт проведения ТАО у 330 пациентов с начала 2007 г. показал, что число фатальных осложнений составляет 3%. При этом значительное число (более 11%) — случаи, когда мы не смогли начать проведение теста из-за невозможности подобрать газовый состав крови для его начала. Чаще всего причиной являлась некорригируемая гипоксия у пациентов с аспирационным синдромом или длительной ИВЛ, реже — невозможность снизить уровень рСО2 до 45 мм рт.ст. у больных с хронической обструктивной болезнью легких (ХОБЛ) в анамнезе [9].
Таким образом, до настоящего времени не выработано однозначного мнения о необходимости и безопасности проведения ТАО. Большинство исследователей склоняются к проведению ТАО после неврологического обследования в конце периода наблюдения. В отличие от России в США и многих странах западной Европы законодательно установлено, что при развитии осложнений во время ТАО он может быть заменен одним из диагностических тестов, подтверждающих диагноз СМ.
Длительность наблюдения
Согласно нашему законодательству, в случаях первичного поражения головного мозга период сохранения клинических признаков СМ должен составлять не менее 6 ч с момента их установления. При вторичном поражении мозга наблюдение удлиняется до 24 ч. Сократить время наблюдения возможно при проведении двукратной панангиографии [2]. Однако из-за инвазивности и небезопасности процедуры к ней прибегают довольно редко.
К тому же, затрачиваемое на транспортировку, проведение и оценку время суммарно приближается к 6-часовому периоду наблюдения, что делает процесс бессмысленным при рутинной диагностике СМ [9]. В опубликованной в начале 2011 г. работе был проведен анализ 1229 констатаций СМ у взрослых и 82 констатаций у детей в 100 госпиталях США [22]. Авторы показали, что во втором осмотре при подозрении на СМ вообще нет необходимости, так как ни разу не было зафиксировано положительной динамики в клинической и инструментальной картине. Несмотря на это, в среднем длительность наблюдения за телом с момента установления первых признаков СМ и до начала операции по забору органов либо развития асистолии составила 19,9 ч. В 12% наблюдений асистолия развилась во время 6-часового периода наблюдения, указанного в рекомендации Американской академии неврологии.
Факторы, затрудняющие клиническую диагностику смерти мозга
Спонтанные и рефлекторные движения
. Часто наблюдаемые при СМ спонтанные или вызванные каким-либо раздражителем движения получили название «симптомов Лазаря», наиболее драматичный из которых — сгибание туловища на 40—60° и сложение рук в позе молящегося.
Сложные спинальные автоматизмы чаще всего вызываются не столько болевыми стимулами, сколько раздражением проприорецепторов. Особенно стоит отметить форсированные повороты головы при исследовании окулоцефалических реакций, вызывание сухожильных рефлексов [27] (табл. 2).
| Таблица2 |
| ]]> |
По нашим данным, различные виды спинальной активности у тел с погибшим мозгом наблюдаются в 44%. Это привносит значительные трудности в интерпретацию клинической картины и требует проведения дополнительных методов для оценки биоэлектрической активности мозга и церебрального кровотока. Особенное впечатление симптом Лазаря производит на средний медицинский персонал отделений интенсивной терапии. Для исключения кривотолков это обязательно требует разъяснений со стороны заведующего отделением и врачей — участников консилиума.
Интоксикации
. Вещества, угнетающие деятельность центральной нервной системы, могут вызвать картину интоксикации, имитирующую клиническую картину СМ. В интенсивной терапии состояний, потенциально вызывающих глубокую кому, такие медикаменты применяются очень широко. Также встречаются случаи суицидальных попыток, при которых используются трициклические антидепрессанты, нейролептики и противоэпилептические препараты. При подозрении на интоксикацию проводится токсикологическая экспертиза. Диагностика СМ не начинается до полного исчезновения ее признаков [2].
Метаболические нарушения
. В дифференциальной диагностике глубокой комы, которая может выглядеть как СМ, нельзя забывать о потенциальном наличии тяжелых метаболических расстройств, сопровождающихся практически такой же клинической картиной. Следует различать острые метаболические нарушения, приводящие к необратимому разрушению головного мозга в результате отека и демиелинизации, и глубокую кому, вызванную системными нарушениями. СМ может наступить в результате острого развития фульминантной печеночной недостаточности, острого кетоацидоза при гипергликемической коме, демиелинизации при понтинном миелинолизе [3].
Гипотермия
. Увеличивающееся в последнее время количество больных с этой патологией заставляет обращать на нее пристальное внимание. Потенциально выраженная гипотермия может симулировать СМ. При СМ в результате разрушения гипоталамуса, в котором находятся центры терморегуляции, часто происходит постепенное снижение температуры тела. Этот признак не является облигатным, но встречается очень часто. Гипотермия у таких пациентов требует коррекции согреванием и не является исключающим фактором при констатации СМ [12, 31].
Таким образом, существует множество состояний, которые делают невозможной точную и однозначную клиническую постановку диагноза СМ. В таких случаях традиционно используют различные параклинические методы.
Параклинические методы диагностики смерти мозга
Для подтверждения СМ используются дополнительные исследования, которые можно разделить на три группы: 1) прямые методы, подтверждающие прекращение биологической активности нейронов — ЭЭГ, мультимодальные вызванные потенциалы (ВП); 2) косвенные методы, подтверждающие прекращение внутричерепного кровотока и ликворопульсации — селективная каротидная церебральная ангиография (ЦА), транскраниальная допплерография (ТКД), эхоэнцефалопульсография (Эхо-ЭС), церебральная сцинтиграфия с пертехнетатом 99mТс, магнитно-резонансная (МРА) и компьютерно-томографическая (КТА) ангиография; 3) косвенные методы, показывающие нарушение метаболизма погибшего мозга — определение напряжения кислорода в луковице яремной вены, инфракрасная церебральная оксиметрия. Сюда можно отнести и телетермографию (ТТГ), поскольку температура различных участков тела отражает уровень метаболизма подлежащих органов и тканей.
Методы подтверждения СМ в идеале должны отвечать определенным требованиям: 1) их осуществимость непосредственно у постели больного; 2) обследование не должно занимать много времени; 3) должны быть безопасны для обследуемого и потенциального реципиента донорских органов, как и для выполняющего их медицинского персонала; 4) быть как можно более чувствительными, специфичными, воспроизводимыми и защищенными от внешних факторов. На данный момент в России узаконены лишь два метода подтверждения СМ — суперселективная ЦА для сокращения времени наблюдения и ЭЭГ при невозможности клинически оценить окулоцефалические и окуловестибулярные реакции.
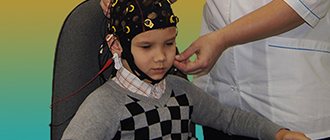
ЭЭГ была первым методом, использованным для подтверждения диагноза смерти. Феномен биоэлектрического молчания был однозначно расценен как признак гибели всех нейронов мозга. Проведено множество исследований, посвященных выяснению чувствительности и специфичности метода, а общий обзорный анализ, проведенный в 1990 г., показал, что они находятся в пределах 90%. Такие относительно невысокие показатели, объясняются низкой помехозащищенностью ЭЭГ, что особенно ярко проявляется в условиях реанимационных отделений. Определенную в проспективных исследованиях специфичность ЭЭГ снижает феномен ее угнетения в ответ на интоксикацию и гипотермию. Несмотря на это, ЭЭГ остается одним из основных подтверждающих тестов и широко используется во многих странах, в том числе и России. Поскольку описано множество различных способов фиксации биоэлектрической активности мозга, American Electroencephalographic Society разработало рекомендации, включающие в себя минимальные технические стандарты для регистрации ЭЭГ, необходимые для подтверждения СМ [17]. В последние годы появляется все больше сообщений о получении ложноотрицательных результатов ЭЭГ при клинической картине СМ, подтвержденной ангиографией. Невозможность исследовать биоэлектрическую активность ствола, высокая чувствительность к лекарственным интоксикациям, метаболическим нарушениям и артефактам позволила одному из экспертов назвать ЭЭГ «наихудшим из методов, подтверждающих смерть мозга» [18].
Метод ВП начал изучаться и использоваться в 50-х годах прошлого столетия. В качестве подтверждающих диагноз СМ используются соматосенсорные (ССВП), акустические стволовые (АСВП) и зрительные (ЗВП) вызванные потенциалы. Проведенные исследования по определению их информативности выявили неоднозначность для каждого из видов ВП. В настоящее время метод ВП включен в перечень тестов в законодательства практически всех европейских стран и США.
Кроме того, представляет определенный интерес метод гальванической вестибулярной стимуляции (ГВС), который заключается в двустороннем раздражении области сосцевидного отростка постоянным током силой от 1 до 3 мА и длительностью до 30 с. Постоянный ток раздражает периферический отдел вестибулярного анализатора, вызывая нистагм, сходный по механизму развития с калорическим. Таким образом, метод ГВС может быть альтернативой проведению калорической пробы при травмах наружного слухового прохода.
ЦА была одним из первых методов, предложенных для констатации остановки внутричерепного кровотока. Несмотря на использование метода с 60-х годов прошлого века, крупных мультицентровых исследований, точно показавших чувствительность и специфичность ангиографии, до настоящего времени не проведено [28]. При этом она включена в качестве одного из подтверждающих тестов в большинство национальных рекомендаций, в основном как альтернатива длительному периоду наблюден
Определение наличия клинических критериев смерти мозга человека
Процедура установления диагноза смерти мозга человека начинается с определения наличия клинических критериев смерти мозга человека в следующей последовательности:
- полное и устойчивое отсутствие сознания (кома);
- атония всех мышц (наличие спинальных автоматизмов не является признаком отсутствия атонии мышц);
- отсутствие реакции на сильные болевые раздражения в области тригеминальных точек и любых других рефлексов, замыкающихся выше шейного отдела спинного мозга;
- неподвижность глазных яблок, отсутствие реакции максимально расширенных зрачков (для взрослых диаметр зрачков более 5 мм, для детей — более 4 мм) на прямой яркий свет;
- отсутствие корнеальных рефлексов;
- отсутствие окулоцефалических рефлексов;
- отсутствие окуловестибулярных рефлексов;
- отсутствие фарингеальных и трахеальных рефлексов;
- отсутствие самостоятельного дыхания, подтвержденное положительным тестом апноэтической оксигенации.
Определение клинических критериев смерти мозга человека прекращается в случае неподтверждения наличия любого клинического критерия, в том числе при одностороннем его определении.
В протокол установления диагноза смерти мозга вносятся:
- сведения о подтверждении наличия клинических критериев смерти мозга человека,
- сведения о наличии или отсутствии травм лица, одного или обоих глазных яблок, шейного отдела позвоночника, перфорации одной или обеих барабанных перепонок, хронической обструктивной бронхолегочной патологии, влияющих на определение клинических критериев смерти мозга человека,
- иные сведения, связанные с проведением процедуры диагностики смерти мозга человека.
Таким образом, если не подтвердится наличие хотя бы одного клинического критерия смерти мозга человека процедура установления диагноза смерти мозга прекращается.
Перспективы лечения
Современный этап развития медицины не представляет каких-либо возможностей для излечения пациента после мозговой смерти. В некоторых случаях возможен выход из состояний, похожих на смерть мозга, например из глубокой комы, или из вегетативного состояния (в случае неполной декортикации).
Что же касается непосредственно гибели мозга, то уже сама терминология подразумевает необратимость данного состояния, поэтому до недавнего времени вообще не было каких-либо исследований в области возможностей терапии.
Чисто гипотетической для современной медицины остаётся и возможность пересадки головного мозга – помимо прочих проблем, почти невозможно представить себе доступность донорского органа для подобной операции.
Лишь в 2021 году исследования в области излечения смерти мозга с применением современных биомедицинских технологий начали проводиться несколькими группами американских учёных, однако успешность таких работ даже в отдалённой перспективе представляется очень сомнительной.
Установление диагноза смерти мозга на основании результатов периода наблюдения
После первичного подтверждения наличия всех клинических критериев консилиум врачей может принять решение об установлении периода наблюдения. В случае установления периода наблюдения через каждые 6 часов и по его окончании проводится повторное определение наличия клинических критериев. Тест апноэтической оксигенации в целях установления отсутствия самостоятельного дыхания в течение периода наблюдения и по его окончании повторно не выполняется.
Таблица 1. Установление диагноза смерти мозга на основании результатов периода наблюдения
| Категория пациента | Продолжительность периода наблюдения, час | Точка отсчета | Критерий установления диагноза смерти мозга | Критерий прекращения процедуры |
| Взрослый пациент при первичном повреждении мозга | не менее 6 | Момент первичного подтверждения наличия всех клинических критериев | Диагноз смерти мозга человека устанавливается при первичном подтверждении наличия всех клинических критериев и повторном подтверждении в течение периода наблюдения и по его окончании наличия всех клинических критериев. | При первичном определении либо повторном определении в течение или по окончании периода наблюдения наличия клинических критериев смерти мозга человека не подтверждается наличие хотя бы одного клинического критерия |
| Взрослый пациент при вторичном повреждении мозга | не менее 24 | |||
| Взрослый пациент при предшествующей интоксикации | не менее 72 | |||
| Дети при первичном повреждении мозга | не менее 12 | Момент установления отсутствия биоэлектрической активности мозга по результатам ЭЭГ-исследования | Диагноз смерти мозга человека устанавливается при первичном подтверждении наличия всех клинических критериев, установлении отсутствия биоэлектрической активности мозга по результатам ЭЭГ-исследования и повторном подтверждении в течение периода наблюдения и по его окончании наличия всех клинических критериев. | При первичном определении либо повторном определении в течение или по окончании периода наблюдения наличия клинических критериев смерти мозга человека не подтверждается наличие хотя бы одного клинического критерия |
| Дети при вторичном повреждении мозга | не менее 24 | |||
| Дети при предшествующей интоксикации | не менее 72 | |||
| Взрослый пациент при первичном повреждении мозга при отсутствии возможности определения одного или нескольких клинических критериев смерти мозга человека | не менее 6 | Момент выявления отсутствия заполнения внутримозговых артерий контрастным веществом по результатам однократной контрастной цифровой субтракционной панангиографии четырех магистральных сосудов головы (общие сонные и позвоночные артерии) | Диагноз смерти мозга человека устанавливается при первичном подтверждении наличия всех клинических критериев, которые существует возможность определить, установления отсутствия биоэлектрической активности мозга по результатам ЭЭГ-исследования, выявления отсутствия заполнения внутримозговых артерий контрастным веществом по результатам однократной контрастной цифровой субтракционной панангиографии четырех магистральных сосудов головы (общие сонные и позвоночные артерии) и повторном подтверждении в течение периода наблюдения и по его окончании наличия клинических критериев, которые существует возможность определить. | При первичном определении либо повторном определении в течение или по окончании периода наблюдения наличия клинических критериев смерти мозга человека не подтверждается наличие хотя бы одного клинического критерия, определение которых осуществлялось. |
| Дети при первичном повреждении мозга при отсутствии возможности определения одного или нескольких клинических критериев смерти мозга человека | не менее 12 | |||
| Взрослые пациенты и дети при вторичном повреждении мозга при отсутствии возможности определения одного или нескольких клинических критериев смерти мозга человека | не менее 24 | |||
| Взрослые пациенты и дети при предшествующей интоксикации при отсутствии возможности определения одного или нескольких клинических критериев смерти мозга человека | не менее 72 |
По решению консилиума врачей период наблюдения может быть досрочно прекращен, при этом должна быть проведена двукратная контрастная цифровая субтракционная панангиография четырех магистральных сосудов головы (общие сонные и позвоночные артерии).
Предупреждение развития прижизненной запредельной комы
Поскольку данное состояние возникает вторично на фоне прочих патологий и заболеваний, то мероприятия по его предотвращению в основном сводятся к своевременному диагностированию и адекватному лечению причинных расстройств.
Важным для больного является соблюдать рекомендации врача, вовремя проходить необходимые обследования, не нарушать правила приёма назначаемых препаратов.
В ряде случаев, когда есть серьёзные основания опасаться развития угрожающих для жизни состояний, уместным для лечащего врача будет уделить внимание препаратам, активирующим мозговую деятельность (например, ноотропным средствам).
Конечно, это не устранит подобную угрозу, но может несколько снизить её, либо увеличить время, в течении которого больному может быть оказана помощь.
Установление диагноза смерти мозга на основании результатов панангиографии сосудов головы
Контрастная цифровая субтракционная панангиография четырех магистральных сосудов головы (общие сонные и позвоночные артерии) (далее – панангиография) проводится в целях определения состояния мозгового кровообращения пациента.
Решение о проведении двукратной панангиографии принимает консилиум врачей:
- после первичного подтверждения наличия всех клинических критериев у взрослых пациентов;
- после установления отсутствия биоэлектрической активности мозга по результатам ЭЭГ-исследования у детей, а также у взрослых пациентов и у детей при отсутствии возможности определения одного или нескольких клинических критериев.
В случае проведения двукратной панангиографии интервал между исследованиями должен составлять не менее 30 минут.
Величина среднего артериального давления во время проведения панангиографии должна быть у взрослых пациентов не ниже 80 мм рт.ст., а у детей не ниже физиологических возрастных значений: 45 мм рт.ст. (1 год), 55 мм рт.ст. (от 2 до 5 лет), 65 мм рт.ст. (от 6 до 10 лет), 75 мм рт.ст. (от 11 до 18 лет).
Если при проведении панангиографии выявляется, что ни одна из внутримозговых артерий не заполняется контрастным веществом, то это свидетельствует о прекращении мозгового кровообращения.
Диагноз смерти мозга у взрослых пациентов при наличии возможности определения всех клинических критериев смерти мозга человека устанавливается при первичном подтверждении наличия всех клинических критериев, и выявлении отсутствия заполнения внутримозговых артерий контрастным веществом по результатам двукратной контрастной цифровой субтракционной панангиографии четырех магистральных сосудов головы (общие сонные и позвоночные артерии).
Диагноз смерти мозга у детей устанавливается при первичном подтверждении наличия всех клинических критериев, установлении отсутствия биоэлектрической активности мозга по результатам ЭЭГ-исследования и выявлении отсутствия заполнения внутримозговых артерий контрастным веществом по результатам двукратной контрастной цифровой субтракционной панангиографии четырех магистральных сосудов головы (общие сонные и позвоночные артерии).
Диагноз смерти мозга у взрослых пациентов и у детей при отсутствии возможности определения одного или нескольких клинических критериев смерти мозга устанавливается:
- при первичном подтверждении наличия всех клинических критериев, которые существует возможность определить, установлении отсутствия биоэлектрической активности мозга при проведении ЭЭГ-исследования и выявлении отсутствия заполнения внутримозговых артерий контрастным веществом по результатам двукратной контрастной цифровой субтракционной панангиографии четырех магистральных сосудов головы (общие сонные и позвоночные артерии);
- при первичном подтверждении наличия всех клинических критериев, которые существует возможность определить, установления отсутствия биоэлектрической активности мозга по результатам ЭЭГ-исследования, выявления отсутствия заполнения внутримозговых артерий контрастным веществом по результатам однократной контрастной цифровой субтракционной панангиографии четырех магистральных сосудов головы (общие сонные и позвоночные артерии) и повторном подтверждении в течение периода наблюдения и по его окончании наличия клинических критериев, которые существует возможность определить.
Если по результатам панангиографии выявляется заполнение контрастным веществом хотя бы одной внутримозговой артерии либо ее части процедура установления диагноза смерти мозга человека прекращается.
Результаты контрастной цифровой субтракционной панангиографии четырех магистральных сосудов головы (общие сонные и позвоночные артерии) прилагаются к протоколу установления диагноза смерти мозга.
После установки диагноза…
После того, как смерть мозга подтверждена всеми клиническими данными, у врачей есть три варианта действий. В первом случае они могут пригласить трансплантологов для решения вопроса о заборе органов для пересадки (этот механизм регулируется законодательством конкретной страны). Во втором — поговорить с родными, объяснить суть патологии и необратимость поражения мозга, а затем прекратить искусственную вентиляцию легких. Третий вариант — наиболее экономически невыгодный и нецелесообразный — продолжать поддержание работы сердца и легких до того момента, пока не наступит их декомпенсация и смерть пациента.
***
Проблема гибели мозга при сохранной сердечной деятельности носит не только медицинский характер. Она имеет существенный морально-этический и юридический аспект. Общество в целом знает, что смерть мозга тождественна смерти больного, но врачам приходится прилагать серьезные усилия, такт и терпение при беседе с родственниками, решении вопросов трансплантации и определении конечного варианта своих действий после установления диагноза.
К сожалению, до сих пор распространены случаи недоверия к врачам, неоправданные подозрения в нежелании продолжать лечение, обвинения в халатном отношении к своим обязанностям. Многие по-прежнему думают, что при поверхностной оценке состояния пациента врач просто отключит аппарат ИВЛ, не убедившись в необратимости патологии. Вместе с тем, вникнув в алгоритмы диагностики, можно представить, насколько длителен и сложен путь к окончательному диагнозу.
Применение метода электроэнцефалографического исследования для установления диагноза смерти мозга
ЭЭГ-исследование используется при установлении диагноза смерти мозга:
- у детей при наличии возможности определения всех клинических критериев смерти мозга;
- у взрослых пациентов и у детей при отсутствии возможности определения одного или нескольких клинических критериев смерти мозга человека.
При этом установление отсутствия биоэлектрической активности мозга по результатам ЭЭГ-исследования само по себе не является самостоятельным критерием для установления диагноза смерти мозга и применяется в совокупности с основными методами – наблюдением и панангиографией сосудов головы.
Для выполнения ЭЭГ-исследования используются энцефалографы, имеющие не менее 8 каналов регистрации. Электроэнцефалограмма (далее — ЭЭГ) регистрируется и анализируется при биполярных и монополярных отведениях.
Об отсутствии биоэлектрической активности мозга свидетельствует запись ЭЭГ, в которой амплитуда активности от пика до пика не превышает 2 мкВ при соблюдении следующих условий:
- запись осуществляется от скальповых электродов с расстоянием между ними не менее 10 см у взрослых пациентов и не менее 8 см у детей;
- используется не менее 8 электродов, расположенных по системе «10-20%», и 2 ушных электрода;
- межэлектродное сопротивление должно быть не менее 100 Ом и не более 10 кОм;
- определяется сохранность коммутаций и отсутствие непредумышленного или умышленного создания электродных артефактов;
- запись проводится на каналах энцефалографа с постоянной времени не менее 0,3 сек. при чувствительности не больше 2 мкВ/мм (верхняя граница полосы пропускания частот не ниже 30 Гц).
Электрическое молчание коры мозга в этих условиях должно сохраняться не менее 30 минут непрерывной регистрации. При наличии сомнений в электрическом молчании мозга необходима повторная регистрация ЭЭГ.
Оценка реактивности ЭЭГ на свет, громкий звук и боль:
- общее время стимуляции световыми вспышками, звуковыми стимулами и болевыми раздражениями должно быть не менее 10 минут;
- источник вспышек, подаваемых с частотой от 1 до 30 Гц, должен находиться на расстоянии 20 см от глаз;
- интенсивность звуковых раздражителей (щелчков) — 100 дб, динамик находится около уха пациента;
- стимулы максимальной интенсивности генерируются стандартными фото- и фоностимуляторами;
- для болевых раздражений применяют сильные уколы стерильной иглой кожи больного.
Для установления отсутствия биоэлектрического молчания мозга не должны использоваться регистрация ЭЭГ по телефону, методы автоматического, математического (спектрального, когерентного) анализа ЭЭГ.
Если по результатам ЭЭГ-исследования не установлено отсутствие биоэлектрической активности мозга, процедура установления диагноза смерти мозга человека прекращается.
Результаты ЭЭГ-исследования прилагаются к протоколу установления диагноза смерти мозга.
Болезнь Пика
Это системное дегенеративное заболевание с началом в пресенильном возрасте, ведущее к нарушениям личности и адаптации, а впоследствии — к тотальному слабоумию, чаще лобного и лобно-височного типа.
На долю болезни Пика приходится от 0,4 до 2% всех случаев деменции в пожилом возрасте. Распространенность заболевания у лиц старше 60 лет составляет около 0,1%. Женщины болеют несколько чаще мужчин (в соотношении 1,7:1). Заболевание начинается в возрасте между 50 и 70 годами. Средняя продолжительность болезни шесть лет.
Начинается болезнь обычно постепенно и прогрессирует достаточно быстро. Инициальная стадия болезни проявляется в первую очередь изменениями личности. Если страдает полюс лобной доли, то преобладают апатия, аспонтанность. При поражении орбитальной коры развивается псевдопаралитический синдром с эйфорией, расторможенностью и нарушением отвлеченного мышления; память при этом существенно не меняется. При повреждении височных долей на первый план выступают стереотипии речи, поступков и движении. Значительно реже встречаются другие варианты начала болезни: это а) астения и астенодепрессивные симптомы, б) явления афазии, в) психотические расстройства с бредом преследования, ревности, ущерба, г) снижение памяти, в силу чего возникает сходство с болезнью Альцгеймера.
В средней стадии болезни на фоне нарушений наиболее сложных форм умственной деятельности (планирование, прогнозирование, понимание смысла жизненных ситуаций, гибкость, критичность, креативность) выявляются и очаговые корковые расстройства. Обычно преобладают нарушения речи. Это динамическая, амнестическая или сенсорная афазия. Характерны эхолалия и стоячие обороты речи. Относительно менее выражены аграфия, алексия, акалькулия, а также апраксия. Бывают приступы расслабления мышц без полного выключения сознания, амиостатический синдром, экстрапирамидные гиперкинезы, редко — спастические гемипарезы. Появление эпилептических припадков свидетельствует, скорее всего, о болезни Альцгеймера. Исходное состояние по своим проявлениям сходно с симптоматикой терминальной стадии болезни Альцгеймера.
Этиология и патогенез болезни изучены недостаточно. Лечение сходно с таковым при болезни Альцгеймера. Относительно рано наступающие нарушения личности и поведения обычно требуют госпитализации.
Оформление установления диагноза смерти мозга человека
Установление диагноза смерти мозга человека оформляется протоколом по форме, утвержденной приказом Минздрава России от 25.12.2014 №908н.
В протокол установления диагноза смерти мозга вносятся:
- сведения об отсутствии признаков и данных об интоксикациях, включая лекарственные; о первичной гипотермии; о гиповолемическом шоке; о метаболических и эндокринных комах; о применении лекарственных препаратов, угнетающих центральную нервную систему и нервно-мышечную передачу, а также лекарственных препаратов, расширяющих зрачки; об инфекционных поражениях мозга;
- сведения о значениях ректальной температуры;
- сведения о значениях систолического артериального давления;
- сведения о подтверждении наличия клинических критериев смерти мозга человека,
- сведения о наличии или отсутствии травм лица, одного или обоих глазных яблок, шейного отдела позвоночника, перфорации одной или обеих барабанных перепонок, хронической обструктивной бронхолегочной патологии, влияющих на определение клинических критериев смерти мозга человека,
- иные сведения, связанные с проведением процедуры диагностики смерти мозга человека.
Каждая страница протокола подписывается участниками консилиума врачей. Протокол вносится в медицинскую документацию пациента. К Протоколу прилагаются результаты ЭЭГ-исследования, контрастной цифровой субтракционной панангиографии четырех магистральных сосудов головы (общие сонные и позвоночные артерии).
Таким образом, к участию в консилиуме врачей для установления диагноза смерти мозга привлекаются только опытные и квалифицированные медицинские специалисты, а современная процедура установления диагноза смерти мозга подробно регламентирована законодательством. При возникновении любых, даже малейших сомнений они, вне зависимости от этапа процедуры, трактуются в пользу признания человека живым. Исходя из этого, можно говорить о том, что действующее отечественное законодательство сводит к минимуму риск принудительного отключения человека от аппаратов жизнеобеспечения.
Последствия
Смерть мозга не всегда приводит к биологической гибели. Иногда вмешательство врачей может сохранить жизнь, если подобное состояние можно так назвать. На самом деле, после смерти мозга могут поддерживаться лишь отдельные жизненные функции. Последствия тотальной гибели нейронов ужасны, это полная деменция. Любой жизненный показатель настолько низок, что без поддержки аппаратов организм не справится. Такие люди уже не в состоянии продолжить полноценную жизнь. Они живут, как растения, и в любой момент могут скончаться.
Даже для того, чтобы поддержать элементарные жизненные функции, потребуется непрерывное введение лекарственных препаратов. Без медицинской аппаратуры больной не сможет дышать, а его сердце не сможет биться.
В медицинской литературе есть несколько описаний случая того, как человек после смерти возвращается к жизни. Тут имеет место некоторая путаница. Скорее всего, такие больные «воскресли» после клинической смерти, а не биологической. Такое происходит довольно часто. Клиническая смерть может наступить при серьезных повреждениях, и при должном уходе функции организма восстанавливаются.
Даже клиническая смерть не является тождественной смерти мозга. Именно гибель нейронов приводит к самым печальным последствиям.