Боль в сердце или проблемы с позвоночником? Узнайте все о своем здоровье!
«Новоклиник» не лечит защемление грудного нерва! Обнаружив симптомы, схожие с описанными в статье, обратитесь к своему лечащему врачу.
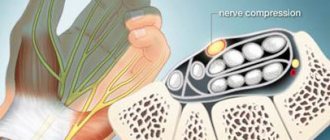
Компрессия корешков нервов спинного мозга различными структурными элементами позвоночника — позвонками, межпозвоночными дисками и спинными мышцами — называют защемлением нервов.
Причины заболевания
В целом, все причины можно поделить на две группы. А именно:
- Механические повреждения.
- Дегенеративные процессы.
В первом случае достаточно неудачно повернуться или наклониться, чтобы столкнуться с проявлениями защемления. Также иногда патология провоцируется чрезмерными физическими нагрузками и отсутствием дозирования труда и отдыха. Дегенеративные процессы же включают в себя сколиоз, остеохондроз и другие заболевания. Они ведут к нарушениям структуры позвонков и хрящей между ними, сопровождаются состояния сильными болями и массой других проявлений.
Физические нагрузки
Симптомы защемления нерва в грудном отделе позвоночника легко могут возникнуть, если вы, к примеру, взялись за слишком тяжелую для вас ношу. Можно столкнуться с болью, если поднимать груз резко или же если вы неправильно его подняли, из-за чего перегрузили спину.
Остеохондроз
Является опасным заболеванием, проявлением которого часто является защемление нерва в грудном отделе позвоночника. Патология приводит к тому, что хрящевые ткани между позвонками истираются и истончаются, из-за чего существенным образом нарушается амортизация. Несвоевременно вылеченный остеохондроз способен приводить не только к ущемлению нервов, но и к возникновению межпозвоночной грыжи.
Чувствительность нервов
Чувствительность нервов со временем имеет свойство меняться, точно так же меняется положение позвоночника. Бывают случаи, когда с возрастом у людей возникают разного рода искривления позвоночного столба, что провоцирует защемления нервов. Чтобы устранить такое состояние, нужно будет остановить смещение и укрепить мышцы спины.
Межреберная невралгия – уточняем диагноз
Межреберную невралгию иногда путают с сердечными болями. Хотя различить их не так уж и сложно.
При межреберной невралгии боль усиливается при глубоком вдохе или выдохе, или любом другом движении туловища, в том числе при кашле или чихании, при физической нагрузке. Порой больно даже не может глубоко вдохнуть — появляются приступы жгучей боли по ходу межреберных промежутков (боль может ощущаться лишь на одной стороне грудной клетки).
Сердечная боль при стенокардии не изменяется при глубоком вдохе или выдохе, от перемены положения или движения в грудной клетке; как правило, снимается нитроглицерином; может сопровождаться нарушением ритмичности пульса, падением или повышением артериального давления.
При межреберной невралгии боль может усиливаться при пальпации — можно прощупать направление боли по ходу нерва. Ноющие или приступообразные боли, распространяясь по ходу ствола нерва или его ветвей, могут сопровождаться и другими неприятными ощущениями — жжением, покалыванием, онемением. Кстати, поэтому межреберная невралгия может отзываться болями не только в области сердца, но и под лопаткой, в спине, пояснице (их иногда можно спутать с почечными болями).
Важно дифференцировать приступ межреберной невралгии и инфаркт миокарда, который также может вызывать сильную боль, не снимающуюся нитроглицерином. Поэтому при внезапном приступе боли в области сердца нужно обязательно вызвать скорую помощь и сделать электрокардиограмму, так как при инфаркте нужна срочная медицинская помощь.
Симптомы
Симптоматика такого явления может быть как явной, так и маскироваться под заболевания внутренних органов и другие патологии. Часто лечение защемления нерва в грудном отделе позвоночника нужно людям, которые обратились к доктору с жалобами на сердце, желудок и другие внутренние органы, поскольку боль иннервирует именно в них. Стоит знать, как себя проявляет защемление нерва, чтобы вовремя распознать состояние и обратиться к неврологу
.
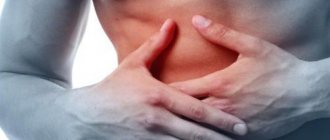
Боли в груди
Симптомы защемления в грудном отделе позвоночника часто очень похожи на проявления приступа стенокардии. Человек жалуется на следующее:
- под лопаткой и в груди сильно болит и печет;
- не хватает воздуха и не получается полностью вдохнуть;
- руки немеют;
- на теле проступает холодный пот.
Чтобы исключить состояние, которое наступает при стенокардии, можно положить под язык две таблетки нитроглицерина. Если проблемы с сердцем, это средство их устранит в течение 5 минут, если же с ущемленным нервом, то ситуация не улучшится. При этом будет отмечаться сильная болезненность в области позвонков.
Проблемы с ЖКТ
Узнать, какими могут быть симптомы и лечение защемления грудного отдела позвоночника, может понадобиться человеку, испытывающему на фоне боли в спине проблемы с пищеварением. Человек может отмечать:
- Боли в кишечнике при попытке смены положения.
- Спазматические болевые ощущения в животе.
- Расстройства стула.
Такие симптомы могут указывать не только на защемление, но и на более серьезное состояние – выпадение межпозвоночной грыжи или смещение позвонков.
Симптомы межреберной невралгии
По своей природе межреберная невралгия — это:
- раздражение, ущемление или воспаление нервных окончаний в межреберном пространстве;
- либо ущемление корешков грудных спинномозговых нервов около позвоночного столба.
В основном боль при межреберной невралгии локализована в межреберном пространстве, но возможна иррадиация болей по ходу ущемленного нерва — в поясницу, в спину, под лопатку. Могут наблюдаться спастические сокращения мышц, покраснение или побледнение кожи, потеря чувствительности кожи в зоне пораженного нерва. Боль при межреберной невралгии очень сильная, жгучая, постоянная, без приступов
Как лечить?
Нужно выбирать метод лечения в зависимости от того, что предшествовало защемлению нерва в грудном отделе позвоночника. Однако существуют общие правила лечения ущемленных нервных корешков, которые позволят избавиться от неприятного состояния.
Медикаментозное лечение
Если вы обратились к доктору с жалобами на боли в спине и у вас было обнаружено ущемление, вам будет назначен перечень медикаментов. Это будут:
- спазмолитики;
- препараты для улучшения кровообращения;
- медикаменты от воспаления;
- сосудоукрепляющие.
Дополнительно могут назначаться обезболивающие в зависимости от общего состояния пациента. Как только происходит улучшение состояния, можно подключать другие методы лечения.
Физиотерапия
Физиотерапию комбинируют с гимнастическими упражнениями, которые позволяют выздороветь и в будущем профилактировать повторные ущемления. Если вы столкнулись с защемлением в грудном отделе позвоночника, вам могут назначить физиотерапию:
- ультразвуковую;
- лазерную;
- электростимуляцию мышечной ткани.
Однако все эти методы лечения можно применять только после улучшения общего состояния пациента и снятия болевого синдрома.
Хирургическое вмешательство
Как правило, во время лечения защемлений нервной ткани обходятся без оперативных вмешательств. Но они будут показаны в ряде случаев, когда улучшения состояния не наблюдается длительное время, а ситуация усугубляется. Радикальные методы лечения будут показаны в том случае, если:
- консервативное лечение не было результативным;
- боль распространилась дальше;
- мышцы начали атрофироваться;
- появились осложнения, сказывающиеся на работе внутренних органов;
- возникли патологические процессы в межпозвоночных дисках.
В такой ситуации, помимо хирургического устранения причины болей, может понадобиться операция по увеличению отверстия в межпозвонковом диске. Но чаще всего лечение медикаментами и упражнения при сильном защемлении грудного отдела позвоночника позволяют добиться желаемого результата, а операция является крайним вариантом.
Лечение защемления межреберного нерва в домашних условиях
В большинстве случаев лечение межреберного защемления нерва проводится в домашних условиях амбулаторно. В стационар помещаются пациенты с серьезными осложнениями, угрожающими их жизни.
Начинать лечение защемления межреберного нерва нужно с обращения к опытному врачу вертебрологу или неврологу. Эти доктора поставят точный диагноз и назначат эффективное и безопасное лечение. В Москве вы можете записаться на приём к неврологу или вертебрологу в нашей клинике мануальной терапии. Первый прием для всех пациентов проводится совершенно бесплатно.
Мы предлагаем лечить защемление межреберного нерва с помощью доступных и эффективных методик, среди которых:
- мануальное вытяжение позвоночго столба, позволяющее быстро и без фармаколочгеиские препаратов убрать давление с нервного волокна и увеличить межпозвоночные промежутки;
- остеопатия – улучшает микроциркуляцию крови и лимфатической жидкости, запускает процесс регенерации поврежденного нервного волокна;
- массаж – улучшает состояние мышц, связок и сухожилий;
- рефлексотерапию – с помощью иглоукалывания активируются скрытые резервы организма и запускается процесс регенерации;
- физиотерапия – улучшает обмен веществ на клеточном уровне;
- лечебная гимнастика и кинезиотерапия восстанавливают подвижность человеческого тела.
Курс лечения всегда разрабатывается индивидуально. Предлагаем записаться на первичную бесплатную консультацию доктора прямо сейчас.
Профилактика
Чтобы не думать, как можно убрать защемление в грудном отделе позвоночника, профилактируйте патологию. Поддерживайте правильную осанку, держите под контролем свой вес, поднимайте тяжести правильно – не нагибайтесь, а приседайте. Если ваша работа связана с компьютером или долгим нахождением за столом, делайте зарядку и перерывы. Кроме того, нужно следить за питанием, достаточным потреблением витаминов и минералов, наличием элементарных физических нагрузок и вести максимально здоровый образ жизни. В таком случае можно будет сохранить здоровье позвоночника даже в преклонном возрасте.
Лечение межреберной невралгии
Лечение межреберной невралгии обычно состоит из двух этапов. Сначала необходимо снять болевые ощущения, которые сопровождаю межреберную невралгию, затем необходимо лечить заболевание, вызвавшего травму нерва.
В первую неделю заболевания лучше соблюдать постельный режим в течение 1-3 дней, причем лежать желательно на твердой поверхности, лучше всего подложить под матрац щит. Для снятия болей назначают обезболивающие препараты, обычно из группы НПВС, которые не только снимают боль, но и обладают противовоспалительным действием. Кроме того, назначают миорелаксанты – для снятия мышечных спазмов, успокаивающие средства. Рекомендованы витамины группы В (В1, В6, В12) — они способствуют восстановлению поврежденные нервных структур. Во время приступов помогает легкое, сухое тепло.
После снятия острой симптоматики необходимо провести диагностику и определить причину, вызвавшую приступ межреберной невралгии. Если это какое либо общее заболевание (инфекционное, простудное, аллергическое, сахарный диабет, заболевание нервной системы, депрессия) – необходимо лечить именно его.
Если же межреберная невралгия вызвана заболеванием позвоночника, то есть имеет вертеброгенную природу, рекомендуется комплекcное лечение позвоночника. Для восстановления правильного физиологического положения грудного и шейного отдела позвоночного столба при заболевании межреберной невралгией проводятся курсы лечебного массажа, мануальной терапии, лечебной физкультуры.
Хороший эффект при вертеброгенной межреберной невралгии дают физиотерапия, иглоукалывание, лазеротерапия. Чтобы заболевание не перешло в хроническую форму с частыми приступами, нужно уменьшить физические нагрузки, не злоупотреблять алкоголем, избегать по возможности стрессовых ситуаций.
В первую неделю заболевания лучше соблюдать постельный режим в течение 1-3 дней, причем лежать желательно на твердой поверхности, лучше всего подложить под матрас щит. Во время приступов помогает легкое, сухое тепло.
Для снятия болей принимают обезболивающие и успокаивающие средства. Хороший эффект при межреберной невралгии дают физиотерапия, иглоукалывание, лазеротерапия. Желательно принимать витамины группы В (В1, В6, В12). Чтобы заболевание не перешло в хроническую форму с частыми приступами, нужно уменьшить физические нагрузки, не злоупотреблять алкоголем, избегать по возможности стрессовых ситуаций.
Для восстановления правильного физиологического положения грудного и шейного отдела позвоночного столба при заболевании межреберной невралгией проводятся курсы лечебного массажа, мануальной терапии, лечебной физкультуры.
Если консервативное лечение не помогает, то проводится хирургическое лечение (например, остеохондроза или грыжи диска, которые вызывают приступы межреберной невралгии ).
Осложнения
Коварство межреберной невралгии заключается в том, что её симптомы можно спутать со многими другими заболеваниями. Иногда пациент не спешит на приём, и начинает лечить межреберную невралгию мазями, таблетками или травами. При любой форме заболевания, даже легкой, больной должен быть обязательно обследован врачом. Ни в коем случае нельзя самостоятельно ставить себе диагноз и назначать лечение – отсутствие врачебного вмешательства при грозных заболеваниях, ошибочно принятых за межреберную невралгию, может стоить жизни пациенту.
После выявления причины возникновения заболевания, врач назначит адекватное лечение, сводящее к минимуму риск осложнений.
Основным осложнением межреберной невралгии является переход заболевания в хроническую форму с частыми обострениями.
Синдром ущемления переднего кожного нерва как причина болей в животе
Боль в животе или абдоминальная боль ― частая причина обращения пациента за медицинской помощью. За 5-летний период наблюдения до половины лиц испытывают боли в животе.
Выделяют несколько типов болей в животе:
1) висцеральная ― связанная с поражением внутренних органов, чаще органов пищеварения. Для нее характерна неотчетливая локализация, т.е. зона боли лишь приблизительно соответствует зоне поражения. Эта боль нередко связана с приемом пищи, актом дефекации и т.д.
2) париетальная ― возникает при вовлечении в процесс воспаления париетальной брюшины. Боль обычно четко локализована, острая, режущая, колющая, и сопровождается симптомами раздражения брюшины.
3) отраженная боль ― возникает в том случае, когда несколько зон иннервированы одним сегментом спинного мозга. Например, боль в животе может наблюдаться при инфаркте миокарда.
4) проекционная боль ― возникает при поражении нервов, а место восприятия боли соответствует зоне, которую иннервирует этот нерв.
В этой статье речь пойдет об одном из заболеваний, для которого характерна проекционная боль, а именно о синдроме ущемления переднего кожного нерва. Его также называют синдром прямой мышцы живота. В англоязычной медицинской литературе используется термин ACNES (anterior cutaneous nerve entrapment syndrome, что в переводе на русский и означает синдром ущемления переднего кожного нерва), который мы далее будем использовать в этой статье.
ACNES ― одна из частых причин болей в животе, которая остается нераспознанной. В среднем распространенность этого синдрома составляет 1:1800-2000. У подростков один случай хронической боли в животе из восьми обусловлен синдромом ущемления переднего кожного нерва. До 2% случаев обращения пациентов в приемный покой стационара с острой болью в животе вызваны именно ACNES.
Патогенез ACNES.
При ACNES в патологический процесс вовлечены нижние торако-абдоминальные межреберные нервы (Th8-Th12). Они проходят между внутренней косой и поперечной мышцами живота до точки, где достигают прямых мышц живота. Здесь нервы делают поворот, чтобы войти в каналы прямых мышц живота. Предполагается, что сдавление нервов в зоне поворота и является ведущим механизмом развития ACNES. Ущемление происходит вследствие сокращения мышц, что может вызвать дополнительное сдавливание нерва, его ишемию, и, как следствие, приводит к сильной боли.
Клиническая картина ACNES.
Боль (тупая или острая) обычно локализована в определенной зоне ― по краю прямой мышцы живота в околопупочной области или в правом подреберье. Боль обычно носит хронический характер, она постоянная или частая, реже в виде отдельных эпизодов. Зона боли в большинстве случаев может быть легко идентифицирована путем пальпации в болезненном месте. В редких случаях при ущемлении подвздошно-пахового и подвздошно-подчревного нервов (Th12-L1) боль может иметь нетипичную локализацию: в подвздошной области и паху. Локализация боли в правом подреберье может имитировать приступ желчной колики.
Боль может меняться в зависимости от позы человека, усиливаясь при нахождении в положении лежа на стороне боли или сидя. Уменьшаются болевые ощущения в положении лежа на спине. Кашель, смех, тряская езда, бег, ношение тугих поясов и корсетов, а также физические упражнения приводят к усилению боли в животе.
Диагностика ACNES.
Диагностические критерии синдрома ущемления переднего кожного нерва включают в себя следующие положения:
1) Односторонняя локализованная боль в брюшной стенке продолжительностью не менее 1 месяца;
2) Наличие одностороннего болезненного участка («триггерная точка») на передней брюшной стенке размером около 2 см2, выявляемого нажатием указательным пальцем по боковой границе прямой мышцы живота;
3) Положительный симптом Карнетта. Симптом Карнетта, названный в честь ученого, описавшего его в 1926 году, заключается в следующем: исследователь определяет точное место максимальной болезненности на брюшной стенке и просит пациента поднять голову и/или туловище, скрестив руки на груди. Усиление боли или постоянная боль во время этого движения указывает на то, что причина боли находится именно в брюшной стенке (положительный симптом Карнетта). Напротив, отрицательный симптом Карнетта указывает на другую причину боли (например, на патологию внутренних органов);
4) Положительный тест «щипка»: при захвате пальцами складки кожи и подкожной клетчатки выявляется локальная болезненность;
5) Изменение тактильной чувствительности кожи в ответ на легкое прикосновение и/или изменение температурной чувствительности кожи со снижением восприятия холода в области наиболее сильной боли;
6) Нормальные лабораторные данные (нет признаков воспаления или инфекции) при отсутствии хирургической причины боли;
7) Отсутствие патологии по данным визуализирующих методов исследования (в т.ч. УЗИ, компьютерной томографии);
 Временное снижение выраженности боли, по крайней мере, на 50% после инъекции местного анестетика (обычно лидокаина) в «триггерной точке».
Временное снижение выраженности боли, по крайней мере, на 50% после инъекции местного анестетика (обычно лидокаина) в «триггерной точке».
Дифференциальная диагностика ACNES
Дифференциальный диагноз включает в себя различные заболевания с целью исключения других причин хронической боли в животе. При обследовании могут быть выявлены рубцовые изменения кожи, вызывающие раздражение и ущемление нервов, а также грыжи передней брюшной стенки (в т.ч. с признаками ущемления).
В большинстве случаев для исключения патологии органов брюшной полости требуется тщательное клиническое и лабораторное обследование.
Более сложной представляется дифференциальная диагностика с функциональными заболеваниями органов пищеварения, например, с синдромом раздраженного кишечника (СРК) и функциональной абдоминальной болью. Поскольку не существует специальных методов исследования, позволяющих поставить диагноз этих заболеваний, врачу приходится ориентироваться на типичные клинические проявления. Не помогает даже диагностика ex juvantibus (диагноз, основанный на оценке результатов проведённого лечения), поскольку терапия эффективна далеко не у всех пациентов с СРК. Для облечения разделения функциональной боли в кишечнике и боли, вызванной синдромом ущемления переднего кожного нерва, был разработан опросник ACNES Questionnaire. Значение индекса более 10 баллов делает диагноз функциональной боли в животе маловероятным.
Терапия ACNES.
Лечение синдрома ущемления переднего кожного нерва включает в себя несколько подходов:
1) Системная терапия ― применение нестероидных противовоспалительных препаратов, слабых опиоидных анальгетиков (трамадол), парацетамола, противоэпилептических препаратов (габапентин) и антидепрессантов (амитриптилин). Увы, терапия этими средствами, которая часто помогает при других видах нейропатической боли, в случае ACNES обычно малоэффективна.
2) Местная терапия:
А. Инъекции в триггерную точку. Триггерная точка при ACNES представляет собой место защемления нерва, поэтому введение в эту зону местного анестетика оказывает и лечебный и (в сложных случаях) диагностический эффект. В качестве анестетика используют обычно 1% раствор лидокаина (10 мл) с добавлением стероидных гормонов или без них. Эффект от лечения определяется как снижение выраженности боли на 50% и более, а длительность эффекта обычно превышает период полувыведения препарата. Добавление стероидных горомнов может привести к более стойкому облегчению боли, возможно, из-за их противовоспалительного действия и ослабления возбуждения нервов. Однако их использование часто связано с побочными эффектами, в основном с атрофией мышц живота и системными побочными реакциями.
Слепой метод введения анестетика может привести к неверной зоне введения, вследствие чего в последнее время рекомендуется использовать ультразвуковой контроль. Использование аппарата УЗИ позволяет ввести лидокаин точно в зону поражения, избежать осложнений (попадания в брюшную полость).
Б. Химический невролиз. В литературе описано воздействие 96% этилового спирта или 5-6% раствора фенола для химического разрушения волокон защемленного нерва. Однако отсутствуют данные о долгосрочной эффективности и безопасности этого метода.
В. Радиочастотная абляция представляет собой обработку нервов или нервных ганглиев электроимпульсами высокой частоты.
Г. В качестве альтернативной методики исследовалось введение ботулинического токсина в триггерную зону под контролем УЗИ, однако отсутствуют данные о долгосрочной эффективности этого метода.
3) Хирургическое лечение:
А. Лапароскопическая передняя неврэктомия ― удаление участка защемленного нерва.
Б. Использование укрепляющей политетрафторэтиленовой сетки на проблемную область для предотвращения сжатия нерва.
Причины появления
Боль может возникать периодами. Иногда это обычный спазм, а в некоторых случаях — приступы болевых ощущений. Также неприятные чувства могут начаться во время вдоха-выдоха, резких телодвижений, таких, как кашель или чихание. Врачи различают первичные и вторичные причины появления межреберной невралгии.
Первичные:
- проблемы с позвоночником. Это могут быть потеря эластичности межпозвоночных дисков, инфекция или воспаление в корешках и суставах позвонка;
- неправильная осанка. Также одна из первичных причин, она встречается у большинства людей, которые ведут малоактивный образ жизни, постоянно сидят в одном положении, сутулятся;
- переломы ребер. Сюда входит деформация грудного отдела, его патология или опухоль.
Из вторичных причин выделяют:
- переохлаждение организма человека;
- долгое сидение на сквозняках;
- инфекционные заболевания, связанные с легкими: пневмония, трахеобронхит;
- болезни сердца: инфаркт миокарда, ишемия, расслаивающая аневризма аорты;
- проблемы с молочными железами у женщин, такие, как опухоль или воспаление;
- неправильное функционирование органов желудочно-кишечного тракта. Например, пептическая язва, панкреатит.
Но главной и наиболее распространенной причиной межреберного невроза является стресс. Люди, находящиеся в постоянном напряжении, отмечают у себя скованность в движениях и спазме мышц. Именно поэтому любое резкое движение отдается болью и может спровоцировать межреберную невралгию.
Причины патологии
Причины развития невралгии могут быть разными: воспалительные процессы, травмы, бактерии и вирусы, отравление лекарствами и различными веществами, аутоиммунные заболевания, нарушение кровообращения в сосудах, питающих нерв.
- инфекции, такие как опоясывающий лишай, болезнь Лайма или ВИЧ
- давление на нервы костей, кровеносных сосудов или опухолей
- заболевание почек или диабет
- возраст