Патанатомическая характеристика
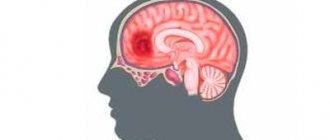
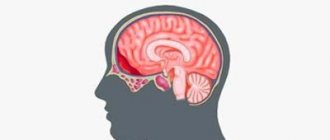
Эпидуральная гематома представляет собой линзовидный участок крови в эпидуральном пространстве (головки стрелок рис.3,4)
Рис.1
Рис.2
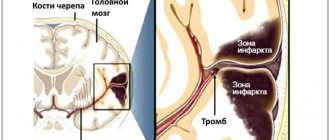
Острая эпидуральная гематома — ограниченная линзовидная зона высокой плотности (60-80 HU) по конвекситальной поверхности лобно-височной области полушария большого мозга справа (головки стрелок рис) с пузырьками воздуха (стрелки рис), что является косвенным признаком перелома, который визуализируется на КТ в костном окне (головки стрелок рис) и становится причиной повреждения средней оболочечной артерии, чье кровотечение образует эпидуральную гематому.
Рис.3
Твердая мозговая оболочка плотно прикрепляется к кости черепа в области швов, таким образом, кровь не выходит за границы швов черепа в эпидуральном пространстве и образует форму двояковыпуклой линзы. На рис визуализируется малого объема эпидуральная гематома расположенная инфратенториально по конвексу левой гемисферы мозжечка (головки стрелок).
Рис.4
На МРТ эпидуральная гематома линзовидной формы (головки стрелок рис) и интенсивности МР-сигнала в зависимости от времени прошедшего с момента возникновения (на рис ранняя подострая эпидуральная гематома — гипоинтенсивна по Т2 и Т2*, гиперинтенсивна по Т1 по периферии, гипоинтенсивна по Т1 в центре), расположенная под линейным переломом левой половины чешуи затылочной кости (стрелка).
Рис.5
На рис показано сочетание эпидуральной гематомы левой затылочной области (головки стрелок рис), контузионного очага левой лобной доли (стрелки рис) и левосторонней субдуральной гематомы (пунктирная стрелка рис).
В 30% эпиуральная гематома сочетается с субдуральной гематомой и контузионными очагами, а с переломами черепа в 90% случаев. В затылочной области слева (головки стрелок на рис инфратенториально, на рис супратенториально) определяется непосредственного под переломом чешуи затылочной кости, в месте на которое пришелся удар, а противоударный (направление вектора силы — пунктирная стрелка рис) контузионный очаг определяется строго противоположно на полюсе правой лобной доле (стрелки рис).
Рис.6
Клиническая картина
Типичная клиническая картина эпидуральной гематомы имеет выраженный светлый промежуток. Пациент ненадолго теряет сознание, после восстановления может наблюдаться незначительная оглушенность. В этот период пострадавший жалуется на слабость, головокружение, не выраженную головную боль. При осмотре определяется ретро-, конградная амнезия, незначительная анизорефлексия, небольшая асимметрия носогубных складок, спонтанный нистагм, незначительные менингеальные проявления. Состояние пациента может оцениваться, как легкое или средней степени тяжести. Светлый промежуток может продолжаться от 30 минут до нескольких часов.
По окончании светлого периода развивается быстрое усугубление состояния больного. Головная боль становится интенсивной, появляется тошнота, рвота. При осмотре видна смена психомоторного возбуждения на ухудшающуюся дезорганизацию сознания — от оглушенности до сопора, комы. Возможно быстрое угасание сознания с резкой трансформацией в кому. У больного — замедляется сердцебиение, снижается артериальное давление, со стороны нервной системы — прогрессирующий брахиоцефальный парез (парез лицевого нерва, снижение мышечного тонуса в верхних конечностях) с обратной гематоме стороны. С направления гематомы — расширение зрачка, в дальнейшем отсутствие реакции на свет.
В процессе прогрессирования эпидуральной гематомы первыми часто проявляются очаговые симптомы (парезы, анизокория), опережая формирование компрессии головного мозга.
Зачастую отмечается стертый светлый период при развитии эпидуральной гематомы. В таком случае сразу наступает кома, ЧМТ получает характеристику «тяжелая». Через несколько часов возможна замена комы сопором.
В таком состоянии с пациентом можно вступать в словесный контакт, во время которого он жалуется на интенсивную головную боль. При осмотре фиксируется легкий либо умеренный гемипарез. Незначительный светлый эпизод может длиться от нескольких минут до суток.
По истечении этого периода наступает ухудшение состояния больного, возбуждение нарастает и переходит в кому, усиливаются симптомы пареза, возможно развитие полной плегии противоположных гематоме конечностей. Могут наблюдаться тонические судороги мускулатуры односторонних конечностей, нарушения вестибулярных и глазодвигательных функций, сигналы поражения ствола мозга. В плане жизненных функций могут определяться значительные расстройства.
Эпидуральная гематома может развиваться без светлого периода, хотя такие варианты бывают редко. Такое состояние может формироваться при тяжелых ЧМТ с многочисленными поражениями головного мозга. Наступление коматозного состояния отмечается сразу после травмы и не изменяется.
Подострое развитие эпидуральной гематомы определяется длительным светлым эпизодом — до 10-12 суток. Пациент сохраняет ясное сознание. При осмотре наблюдается склонность к брадикардии, возникновение некоторых очаговых проявлений.
Возможно волновидное усугубление состояния больного, дезорганизация сознания до глубокого оглушения. Перед этим появляется нервное возбуждение, интенсивная головная боль. При офтальмоскопии фиксируются застойные диски зрительных нервов, которые говорят о компрессии мозгового вещества.
Очаговая симптоматика при эпидуральной гематоме зависят от ее локализации. Кровоизлияния в парасагиттальной зоне проявляются пирамидными нарушениями с наибольшим преобладанием пареза в стопе. Эпидуральная гематома с локализацией в лобной доле дает нарушения психики, незначительной очаговой симптоматикой. Затылочная доля, пораженная эпидуральным кровоизлиянием, дает выпадение полей зрения со стороны поражения — гомонимной гемианопсией.
Характеристика фаз развития эпидуральной гематомы
Острая фаза (с конца 1 суток до 3 дня)
Острая эпидуральная гематома характеризуется высокой плотностью на КТ (60-80 HU). МР-сигнал изменяется (оксигемоглобин переходит в диоксигемоглобин — магнитный), становится гипоинтенсивный по Т2 (головки стрелок рис) и Т2* (головки стрелок рис) и гипоинтенсивный по Т1 (головки стрелок рис). Наилучший способ диагностики острой эпидуральной гематомы — компьютерная томография. Массивная эпидуральная гематома (головки стрелок рис), возникшая при разрыве поперечного синуса твердой мозговой оболочки (стрелка рис).
Рис.7
Рис.8
Рис.9
Подострая фаза (с 3 дня по 14 сутки)
Подострая эпидуральная гематома на КТ имеет плотность изоденсную мозгу и плохо дифференцируется. На МРТ подострая фаза развития субдуральной гематомы (перехода диоксигемоглобина в метгемоглобин) разделена на 2 части : раннюю (3-7 день) и позднюю (7-14 день) подострую фазы. Ранняя подострая фаза (рис) характеризуется гипоинтенсивным сигналом на Т2 и гиперинтенсивным на Т1 по периферии (стрелки на рис) В центре сохраняется гипоинтенсивный Т1 — окисление гемоглобина от периферии к центру (головки стрелок рис). В позднюю подострую стадию (рис) гематома относительно однородна и гиперинтенсивна по Т1 и Т2 (за счет гемолиза эритроцита, содержащего метгемоглобин и его выход с образованием внеклеточного метгемоглобина). В подострую стадию гематома богата метгемоглобином, имеющим гиперинтенсивный МР-сигнал на ИП Т1, и, в связи с этим свойством, может давать артефакт на 3D time-of-fly (TOF) последовательностях, что следует учитывать что бы избежать диагностических ошибок (головки стрелок).
Рис.10
Рис.11
Хроническая фаза (более 2х недель)
Хроническая субдуральная гематома имеет низкую (ликворную) плотность 10-13 HU за счет гемолиза эритроцитов и распада белка. МР-сигнал гиперинтенсивный по Т1 и Т2 в связи с внеклеточным метгемоглобином, а по краю твердой мозговой оболочки определяется кайма низкого МР-сигнала, что лучше визуализируется на градиентном эхо Т2* — отложение гемосидерина (стрелки рис). Субэпидуральная гематома (сочетание одностороннего эпидурального и субдурального кровоизлияния)
Рис.12
Сочетание одностороннего эпидурального и субдурального кровоизлияния
Рис.13
Рис.14
Двусторонняя эпидуральная гематома
Рис.15
Последствия черепно-мозговой травмы и осложнения
Рассматривая ЧМТ, последствия и осложнения ее, нужно отметить, что выраженность их варьирует от головной боли до тяжелой неврологической симптоматики. В разные периоды времени после травмы головы возможны:
- Расстройства сознания вплоть до комы.
- Менингеальный синдром.
- Посттравматический арахноидит.
- Посттравматическая гидроцефалия.
- Посттравматическая эпилепсия.
- Ишемия головного мозга.
- Патологические рефлексы и парезы.
- Астеновегетативный синдром.
- Посттравматическая амнезия.
- Посткоммоционный синдром, о котором указывалось выше.
- Акинетический мутизм: больной находится в состоянии бодрствования, но отсутствуют попытки говорить и двигаться.
- Хронические расстройства сознания — состояние минимального сознания и вегетативное состояние.
- Первичная посттравматическая деменция проявляется после выхода из комы при тяжелой черепно-мозговой травмы с ушибом лобной и височной доли.
- Стойкий неврозоподобный синдром.
- Дезориентировка и распад речи, нарушения поведения.
- Большинство больных становятся инвалидами не сразу после получения травмы, а развиваются последствия травмы головы со временем — через несколько месяцев или даже лет. Отдаленный период длится до 2 лет и у 70% пострадавших развивается травматическая болезнь мозга и деменция. Посттравматическая деменция со временем может прогрессировать и напоминает болезнь Альцгеймера. Особенно часто такие осложнения встречаются при персистирующих субдуральных гематомах.
Проведенные операции также сопровождаются осложнениями и последствиями. Можно назвать следующие последствия удаления гематомы головного мозга:
- Послеоперационные рецидивы гематом (особенно при хронических субдурульных).
- Пневмоцефалия (скопление воздуха в черепе).
- Вторичные кровоизлияния в ткань мозга.
- Появление судорог.
- После операции возможен бактериальный менингит (особенно после дренирования желудочков мозга).
- Тромбоэмболия легочной артерии.
- Тромбофлебит.
- Септическое состояние.
- Выраженный отек мозга.
Оперативное лечение
Рис.22
Книга «Опухоли мозга. КТ- и МРТ-диагностика» ознакомиться, посмотреть / заказать
Автор: врач-рентгенолог, к.м.н. Власов Евгений Александрович
Полная или частичная перепечатка данной статьи, разрешается при установке активной гиперссылки на первоисточник
- вы потеряли описание вашего МРТ или КТ,
- врача не устроило описание вашего МРТ или КТ
- вы сомненеваетесь в выводах по результатам вашего МРТ,
Вы можете заказать пересмотр вашего МРТ или КТ с подробной расшифровкой здесь:
Список источников
- Жулев Н.М., Яковлев Н. А. Легкая черепно-мозговая травма и ее последствия. – М., 2004; 127.
- Зотов Ю. В. Комплексное лечение тяжелой ЧМТ с учетом характера повреждений головного мозга и выраженности гипертензионно-дислокационного синдрома // Вестник хирургии, 1996, №1, с. 53-56.
- Клиническое руководство по черепно-мозговой травме / Под ред. А. Н. Коновалова, Л. Б. Лихтермана, А. А. Потапова. Т. 1. М.: Антидор, 1998.
- Джинджихадзе Р. С., Древаль О. Н., Лазарев В. А. Экстренные нейрохирургические вмешательства у больных с внутричерепными опухолями // Вопросы нейрохирургии. – 2011. – Vol. 3. – С. 62–71.
- Фраерман А.П., Кравец Л. Я., Шелудяков А. Ю., Трофимов А. О., Балябин А.В. Сдавление головного мозга при изолированной и сочетанной черепно-мозговой травме. Н. Новгород; 2008; 324 с.
Терапия
Консервативное лечение
Если объем образовавшейся полости не превышает 30–50 мл, у пациента не отмечается прогрессирующих симптомов и признаков компрессии мозга, возможно проведение консервативного лечения.
Основной целью терапии является постепенное рассасывание массива излившейся крови, а потому жизненно важно постоянно контролировать динамику объема гематомы.
Хирургическое вмешательство
При образованиях большего размера и наличии компрессии головного мозга показано неотложное хирургическое вмешательство. В таких случаях на участке черепа с предполагаемой локализацией скопления делают фрезовое отверстие.
Выбор тактики лечения определяется степенью повреждения и его локализацией
Через него посредством специального аспиратора кровяных сгустков и жидкости удаляют часть гематомы, после чего проводят трепанацию черепа с удалением образования в полном объеме и перевязку поврежденного сосуда.
Если источником кровотечения выступают вены, проводят их коагуляцию с последующим тампонированием гемостатической губкой. В случаях повреждения диплоических вен используют хирургический воск, а если обнаруживаются травмы синусов, производят их пластику и тампонаду. По окончании операции водружают на место костный лоскут и зашивают рану на поверхности кожи головы.
Одновременно с проводимыми манипуляциями применяют гемостатическое, противоотечное и симптоматическое лечение. В период восстановления пациенты получают нейрометаболические и рассасывающие лекарства. Для ускорения процесса восстановления мышц паретичных конечностей показан лечебный массаж и физкультура.
Закрытое наружное дренирование
В качестве альтернативы трепанации черепа может быть выбрано малоинвазивное хирургическое вмешательство – закрытое наружное дренирование. Этот метод признан более щадящим и имеет ряд преимуществ, однако может использоваться только в случаях, когда не требуется экстренное удаление образования.
По показаниям проводится малоинвазивное хирургическое вмешательство
Через кожный покров вводят внутрикостную иглу, которой выполняют перфорацию черепа. В образовавшееся отверстие помещают специальный дренажный катетер, диаметр которого не превышает 3 мм. К нему присоединяют приемник жидкости, который для обеспечения оптимального оттока жидкости располагают на 15–20 см ниже уровня головы.
При проведении малоинвазивной терапии целостность черепной коробки не нарушается, а риск инфицирования и вероятность рецидива патологии минимальные.