Список известных болезней на букву «Г»: Ганглионеврит, Ганглионейробластома, Ганглионит крылонебного узла, Гематома мягких тканей, Гематомиелия, Гемибаллизм, Геморрагический инсульт, Ганглионеврома, Гемангиобластома, Гемифациальный спазм, Генерализованная эпилепсия, Герминома головного мозга, Гидроцефалия, Гипервентиляционный синдром, Гиперкинезы, Гиперсомния, Гипертензивный церебральный криз, Гипертоническая энцефалопатия , Гипническая головная боль, Глиома головного мозга
Процесс воспаления крылонебного узла называется ганглионитом крылонебного узла. Такой недуг появляется при попадании инфекции в человеческий организм. Проявляется весьма неприятными симптомами.
Общие сведения о болезни
Крылонебный узел располагается непосредственно в крыловидно-небной ямке, которая находится в области под виском. Его узел состоит из трех корешков:
чувствительный — образован ветвями от тройничного нерва или верхнечелюстного нерва (II ветвь);- симпатический — внутренняя ветвь сонного сплетения;
- парасимпатический — большой каменистый нерв.
Ветви, которые исходят из крылонебного узла, иннервируют в:
- глазную область;
- слезную железу, глазничные ветви;
- слизистую носа;
- решетчатую пазуху;
- мягкое и твердое небо;
- верхнечелюстную пазуху.
Ганглионит крылонебного узла также имеет известен как синдром Сладера. Болезнь названа в честь ее открывателя. Сладер описал этот вид патологии в 1908 году. Автор обозначил все возможные симптомы данного заболевания, а также перечислил различные методы лечения этой болезни.
Патология является весьма распространенным видом болезни носовой области. Если воспалительный процесс распространяется на нервные корешки, которые входят в состав крылонебного узла, то болезнь приобретает форму ганглионеврита (клиническая картина ганглионеврита определяется уровнем и характером поражения). Если в процессе заболевания затронуты шейные ганглии, то могут выявляться боли и следующие вегетативные расстройства:
- повышенная потливость;
- изменение окраски, температуры, чувствительности кожи лица и шеи;
- болезненность точек выхода тройничного нерва;
- сосудистые спазмы.
В том случае, если поражены шейно-грудные ганглии, то проявляется это изменением локализации боли, температурой, повышается чувствительность, наблюдаются боли в области сердца.
При поясничных и тазовых ганглионитах проявляются жгучие, приступообразные боли в нижней части туловища, живота, внутренней поверхности бедер, пояснице. Боли зачастую усиливаются в ночное время суток с проявлением выраженного астенического синдрома, который проявляется в виде:
- повышенной утомляемости и истощаемости с крайней неустойчивостью настроения;
- ослабления самообладания;
- нетерпеливости, неусидчивости;
- нарушения сна;
- утраты способности к длительному умственному и физическому напряжению;
- непереносимости громких звуков;
- светобоязни;
- непереносимости резких запахов.
У больных также наблюдаются раздражительная слабость, выражающаяся повышенной возбудимостью и быстро наступающей вслед за ней истощаемостью, аффективная лабильность с преобладанием пониженного настроения с чертами капризности и неудовольствия, а также слезливостью.
Книга «Глазные болезни»
Глава 20
Тесная анатомическая взаимосвязь зубочелюстной системы и органа зрения, общая иннервация с рядом пограничных областей проявляется симптомами и синдромами, характерными для той или иной патологии.
<< ОГЛАВЛЕНИЕ
Болезнь Крузона (черепно-лицевой дизостоз)
Из глазных симптомов отмечается двусторонний, часто значительный экзофтальм, который связан с недоразвитием верхней челюсти и недоразвитием орбиты. Иногда экзофтальм очень сильный. Имеется также расходящееся косоглазие, вызванное расширением корня носа, гипертелоризм. На глазном дне – застойные соски с последующей вторичной атрофией, в результате сужения оптического канала или повышение внутричерепного давления в следствии синостоза большинства черепных швов. Наблюдается монголоидный тип глазных щелей, астигматизм, нистагм. Могут быть врожденные подвывихи хрусталика, гидрофтальм, катаракта. Наиболее постоянные симптомы экзофтальм и косоглазие. Из других симптомов имеется деформация черепа типа башенного, большой выпуклый лоб, нос как клюв попугая, аплазия верхней челюсти с западанием ее назад, прогназия нижней челюсти, эпилептические припадки, нарушение обоняния. Дизостоз Крузона может сочетаться с открытым прикусом, с синдактилией, описаны также двух-фаланговые пальцы, полидактилия, параличи черепно-мозговых нервов, гипофункция гипофиза с адипозо-генитальной дистрофией. Заболевание расценивается как семейно-наследственное аномалия черепа, как мозговой, так и лицевой его части типа оксицефалий с доминантной передачей и высокой пенетрантностью. Дисплазию Крузона считают одной из форм синдрома первой жаберной дуги.
К синдрому первой жаберной дуги относятся все формы расщелин верхней губы и неба, особенно случаи сочетания их с аномалиями ушной раковины в передней ее трети, а также некоторые формы поперечной и продольной расщелины лица.
Лечение хирургическое.
Синдром Мейер-Швиккерата-Грютериха-Вейерса
Это окуло-дентодвигательная дисплазия, т.е. сочетание изменений глаз, лица, зубов, пальцев кистей и стоп. Со стороны глаз эпикантус, узкие глазные щели, птоз, двусторонняя микрофтальмия, гипоплазия переднего листка радужки, врожденная глаукома. Со стороны зубов дисплазия эмали, коричневая окраска зубов, микро- и олигодантия, аномалии формы зубов, иногда бывает расщелина неба. Из аномалий конечностей следует отметить удлинение кожной складки между пальцами, квадратный вид средней фаланги мизинца, гипоплазия или полное отсутствие средних фаланг у одного, двух, а иногда всех пяти пальцев, дистрофия ногтей пальцев рук и ног или даже их отсутствие. Могут быть также микроцефалия, изменение носа, гипотрихоз и недостаточность пигмента кожи.
Лечение хирургическое.
Мандибуло-фациальный дизостоз (Франческетти)
Мандибуло-фациальный дизостоз (Франческетти) – это синдром, который имеет семейно-наследственный характер, характеризуюется разнообразием челюстно-лицевых аномалий в различных комбинациях. Со стороны глаз о глазные щели, т.е. двустороннее опущение наружного угла глазной щели книзу. Бывают колобомы век. Наблюдаются эпибульбарные дермоиды, парез глазодвигательных мышц, редко микрофтальм, врожденные катаракты, колобомы сосудистого тракта, зрительного нерва. Со стороны челюстно-лицевой системы наблюдается гипоплазия костей лица. Скуловые кости маленькие и недоразвитые и это приводит к значительной асимметрии лица. Скуловые отростки височных костей могут отсутствовать, тело и ветви челюстных костей могут быть недоразвитыми. Наблюдается гипоплазия нижней челюсти, прогнатизм, макростомия. Из зубных аномалий характерны недоразвитие зубов, в первую очередь моляров, зубы широко расставлены, нередко имеется аномалия прикуса, реже расщепленное небо. Часто встречается аплазия ушей, ложные уши, свищи между углом рта и ухом, гиперплазия лобных пазух, недоразвитие гайморовых, расщепление костей лица и деформация скелета. Волосы растут низко на лбу, щеках, иногда частичная алопеция. Может быть увеличение языка, отсутствие околоушной железы, внутренняя гидроцефалия, поражение сердца, трахеи и бронхов, крипторхизм, умственное недоразвитие. Наряду с типичными формами синдрома встречаются и атипичные, при которых имеется лишь часть симптомов.
Лечение хирургическое.
Синдром назоцилиарного нерва
В основе этого синдрома лежит невралгия назоцилиарного нерва. Назоцилиарный нерв является наиболее крупной веткой первой ветви тройничного нерва. От него отходят решетчатые нервы (передний и задний). Задний решетчатый нерв в качестве чувствительного идет к задним решетчатым клеткам, а передний переходит в полость черепа на lamina cribrosa и через передние отверстия этой пластинки — в решетчатый лабиринт и носовую кость. Здесь нерв снабжает слизистую оболочку носовой полости, затем переходит над ноздрей в промежуток между хрящом и носовой костью и снабжает, под названием n. nasalis externus кожу ноздри, крыла и кончика носа. Другая конечная ветвь, надблоковый нерв (n. supratrochlearis), в области верхневнутреннего угла глазницы иннервирует смежную с этим углом кожу век, лба и корня носа. Он анастомозирует с лобным нервом. По этому анастомозу в лобный нерв проникают симпатические волокна из сплетения внутренней сонной артерии, которые снабжают кожу области лба, в пределах которой разветвляется лобный нерв. Назоцилиарный нерв посылает веточку к цилиарному узлу, от которого идут к глазному яблоку короткие цилиарные нервы. От ствола назоресничного нерва отходят длинные цилиарные нервы, которые не заходя в цилиарный узел, идут к глазному яблоку. Они вместе с короткими цилиарными нервами образуют сплетения в области ресничного тела и вокруг роговой оболочки кнаружи от Шлеммова канала. Ветви этого сплетения проникают в роговицу в качестве чувствительных и трофических нервов. При раздражении назоцилиарного нерва в области его разветвлений наступают изменения чувствительности (болевые ощущения), нарушения секреции (слезотечение, усиленная секреция слизистой оболочки носовой полости) и трофические расстройства (высыпания на коже и роговице). Синдром не всегда может быть полным, часто протекает в «стертых» формах. Заболевание связывают с гипертрофией средней носовой раковины, искривлением носовой перегородки, ее шипами. аденоидами носоглотки, полипами, синуситами, мукоцеле и травмами лица. В патогенезе синдрома имеют значения и общие заболевания сифилис, туберкулез, диабет, грипп, фокальная инфекция (болезни зубов), а также заболевания мозга различной этиологии. Приступы острых болей в глазу, вокруг глаза, соответствующей половине головы и лица, блефароспазм, слезотечение, обильное отделяемое из носа, на стороне поражения, наступают внезапно. Больные также жалуются на ощущение жжения и боль в слизистой носа над ноздрей, и в области верхневнутреннего угла глазницы. На коже носа могут появиться пузырьки типа герпеса. Со стороны глаз может быть поверхностный, язвенный или нейротрофический кератит, ирит или иридоциклит. Тяжесть глазных симптомов и интенсивность болей часто не соответствуют. Приступ может возникнуть под влиянием раздражения боковой стенки носовой полости или давлении на крыло носа в месте выхода носоресничного нерва. Приступ болей может длиться 10-60 минут, а иногда больные целыми неделями не могут спать и проводят ночи сидя. Приступ может появиться и во время еды.
К стертой форме принадлежит лицевая невралгия, которая выражается в периодически наступающих орбитальных и периорбитальных болях, которые могут тянуться недели, месяцы и даже годы. Лечение заключается в устранении основной причины. Субъективные симптомы временно устраняют смазыванием слизистой в переднем отделе носа 5% раствором кокаина с адреналином. Применяют антибиотики, транквилизаторы, сульфаниламиды, болеутоляющие, снотворные, ганглиоблокаторы, назальный электрофорез с новокаином, атропин, платифиллин. Описываются случаи, когда выздоровление наступало от противосифилитического лечения, от санации полости рта. Дифференцировать синдром следует с поражением крылонебного узла и другими лицевыми невралгиями.
Синдром крылонебного узла ( синдром Слюдера)
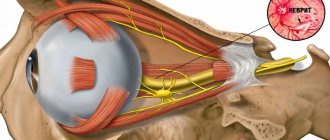
Крылонебный узел – это образование парасимпатической части автономной нервной системы. Он содержит мультиполярные клетки и имеет три корня: первый — чувствительный, второй — парасимпатический (большой каменистый нерв, несущий секреторные волокна к слезной железе, к железам носовой полости и неба), симпатический (глубокий каменистый нерв, ветвь plexus caroticus internus, содержащая постганглионарные симпатические нервные волокна из шейных узлов). Ветви крылонебного узла иннервируют слезную железу, слизистую оболочку твердого и мягкого неба, большого участка слизистой носа, задних ячеек решетчатой кости и пазух верхнечелюстной и основной костей. Анатомическое устройство крылонебного узла объясняет симптомы заболевания. У больного появляются острые стреляющие боли у основания носа, вокруг и позади глаз, в глазу, в верхней и нижней челюстях, в зубах. Боли иррадиируют в висок, ухо, околоушную область, особенно в сосцевидный отросток. Боль может распространяться в область шеи. лопатки, плеча и предплечья, кисти и кончика пальцев. Одновременно может быть боль в области твердого неба, придаточных полостей. Но наиболее интенсивна она в области орбиты, корня носа и сосцевидного отростка. Продолжительность болей от нескольких часов и дней, до нескольких недель. В момент приступа больной также жалуется на чувство жжения и щекотания в носу, приступы чихания, насморк, слезотечение, слюнотечение, головокружение, тошноту. Могут быть астмоподобные приступы и извращение вкуса. Объективно со стороны глаз отмечается резкая светобоязнь, блефароспазм, бывает отек верхнего века, гиперемия конъюнктивы, мидриаз или миоз, иногда кратковременное повышение ВГД. Может быть небольшой экзофтальм. Заболевание может протекать длительно месяцами и даже годами. В межприступном периоде может оставаться тупая глубинная боль в области верхней челюсти, корня носа, глазницы, может оставаться отек пораженной половины лица, усиленное потоотделение. Поэтому некоторые считают, что это не только невралгия, но и ганглионеврит. Невралгия крылонебного узла связывается с перифокальной инфекцией (в придаточных пазухах носа и полости рта), с инфекцией в различных участках головы (гнойный отит, церебральный арахноидит), с травмами и инородным телами в носу, с гипертрофией носовой раковины или искривлением носовой перегородки, с перитонзиллярными абсцессами, аллергией. Общие интоксикации, вирусная и ревматоидная инфекция могут также вызывать раздражение крылонебного узла. Причиной может быть и зачелюстные опухоли. В отличии от синдрома назоцилиарного нерва при поражении крылонебного узла не бывает анатомических изменений в переднем сегменте глазного яблока, так как ветви крылонебного узла не снабжают глазное яблоко, а иннервируют носовую полость и дно глазницы. Повышение чувствительности слизистой оболочки носа сосредотачивается в заднем отделе носовой полости, а не в переднем, как при заболевании назоцилиарного нерва. При раздражении крылонебного узла нет зон повышенной болевой чувствительности и не бывает высыпаний. Дифференцировать надо с другими лицевыми невралгиями.
Лечение. Во время приступа рекомендуется новокаиновая блокада области крылонебного узла. Лечение должно быть комплексным и, в первую очередь, направлено на устранение основной причины заболевания. Назначают также болеутоляющие средства, противоотечные, кортикостероиды, антибактериальные препараты, ганглиоблокаторы, холинолитические средства (беллоид, белласпон), физиотерапевтические процедуры, массаж больной половины лица, эндоназально электрофорез с новокаином, поливитамины, биогенные стимуляторы. В пожилом возрасте полезно назначать антисклеротические и сосудорасширяющие средства.
Синдром цилиарного узла (Хагемана-Почмана)
Цилиарный узел расположен за глазным яблоком от 12 до 20 мм, между началом наружной прямой мышцы и зрительным нервом. Он имеет чувствительный длинный корешок от назоцилиарного нерва, короткий двигательный корешок от глазодвигательного нерва и симпатический — от симпатического сплетения внутренней сонной артерии. От цилиарного узла к глазу отходит 4-6 коротких цилиарных нерва. Минуя узел, к глазу вместе с короткими идут длинные цилиарные нервы. Короткие цилиарные нервы, являясь смешанными, несут в глаз двигательные волокна от глазодвигательного нерва для цилиарной мышцы и сфинктера зрачка, вазомоторные волокна симпатической системы для внутриглазных сосудов и чувствительные волокна тройничного нерва для увеального тракта. Длинные цилиарные нервы распределяются в роговице, как чувствительные. Имеются моторные симпатические волокна, идущие к дилятатору зрачка и отчасти к цилиарной мышце. Заболевание появляется внезапно, в молодом возрасте и чаще у женщин. Характеризуется болями в голове и глубине орбиты. Они могут усиливаться при движении глазного яблока и при давлении на глазное яблоко в направлении кзади. Боли могут быть иррадиирующими в соответствующую половину головы, висок, затылок. Держатся боли от нескольких дней до нескольких недель. Отмечается односторонний мидриаз с сохранением правильной округлой формы зрачка, отсутствие зрачковых реакций на свет и конвергенцию, слабость или паралич аккомодации, гипостезия роговой оболочки. Может быть отек, истыканность с пузыревидной приподнятостью эпителия роговицы, приходящее повышение офтальмотонуса. Редко бывает неврит зрительного нерва. Синдром обычно односторонний и протекает по-разному. Может проходить через 2-3 дня, через неделю и позже. Улучшается аккомодация, медленно суживается зрачок, появляется реакция зрачка на свет. А может оставаться долго. Особенно долго может сохраняться паралич или парез аккомодации, что иногда является единственным указанием на перенесенный процесс. Могут быть рецидивы.
Причинами являются воспалительные процессы в придаточных пазухах, зубах, инфекционные и вирусные заболевания, травмы или контузии орбиты и др.
Лечение: санация придаточных пазух, полости рта, ганглионарные блокады, витаминотерапия, кортикостероиды, пиротерапия, димедрол, новокаин ретробульбарно (1,5 мл 1% раствора), местно хинин с морфием, витаминные капли.
Поделитесь в социальных сетях!
0
Симптомы
Патологию можно охарактеризовать следующими симптомами:
боль в пораженной половине лица;- слезотечение;
- покраснение кожи;
- отечность;
- избыточное слюноотделение.
Врачи диагностируют ганглионит путем сбора анамнеза, оценивают общую клиническую картину заболевания. При этом исключают другие причины симптомов.
Методы лечения
Лечение проводится с помощью следующих препаратов при комплексной терапии:
- обезболивающие;
- противовоспалительные;
- антибактериальные;
- ганглиоблокирующие и антигистаминные средства;
- смазывание слизистой носа раствором дикаина.
Физиотерапевтические средства, такие как УВЧ-терапия (метод физиотерапии, который основывается на воздействии на организм больного высокочастотного электромагнитного поля с частотой электромагнитных колебаний 40,68 МГц либо 27,12 МГц), электрофорез, ДДТ (электрофорез лекарств диадинамическими токами, — одновременное воздействие на организм диадинамическими токами и вводимыми с их помощью лекарственными веществами), грязелечение.
Причины заболевания
Заболевание в основном начинает прогрессировать вследствие проникновения в крылонебный узел инфекционных агентов, которые обуславливают развитие воспалительного процесса.
Иногда ганглионит крылонебного узла проявляется в виде нейростоматологического осложнения при кариесе зубов, который сопровождается развитием пульпита и периодонтита.
Патология появляется вследствие таких инфекционных заболеваний, как:
синусит;- хронический ринит;
- фарингит;
- артрит височно-нижнечелюстного сустава;
- токсическое воздействие на нервный узел при хроническом тонзиллите;
- хронический гнойный отит.
Факторы, способствующие появлению ганглионита крылонебного узла:
- недосыпание;
- переутомление;
- стресс;
- чрезмерное употребление алкогольных напитков;
- громкий шум;
- кариес зубов;
- пульпит и периодонтит, на фоне ОРВИ, герпеса, туберкулеза, ревматизма, а также при травме с повреждением крыловидно-небной ямки.
Читайте также
Реабилитация
Восстановление организма после перенесенных заболеваний центральной и периферической нервной системы, операций на головном и спинном мозге, состояний после удаления молочной железы по поводу опухоли, последствий…
Подробнее
Энкопрез
Энкопрез это состояние, при котором человек не контролирует и не ощущает позывы к дефекации, также не может управлять и самим актом дефекации; недержание кала значительно ухудшает качество жизни пациента,…
Подробнее
Последствия травматических повреждений черепа, позвоночника, головного и спинного мозга
Травмы головного мозга или черепно-мозговые травмы представляют собой повреждения головного мозга, сопровождающиеся нарушением его функций. Травмы головного мозга делятся на две большие группы – закрытые…
Подробнее
Миозит
Миозит — это группа заболеваний, для которойхарактерным является, воспалительный процесс вскелетных мышцах. В зависимости от причины, вызвавшей заболевание, различают несколько форм миозитов: Аутоиммунные…
Подробнее
Глиомы
Что такое глиома? Глиома – нейроэпителиальная опухоль, разновидность опухолей центральной нервной системы, источником роста которых является глиальная ткань. В свою очередь глиальная ткань (глия)…
Подробнее
Общая клиническая картина
Ганглионит проявляется приступом интенсивной лицевой боли, который возникает спонтанно. Боль никогда не ограничивается областью расположения крылонебного узла. Она локализована разнообразно: в глазном яблоке, в верхней челюсти, у основания носа, в твердом небе, в области десен и зубов нижней челюсти, в затылочной области, шеи, ушной раковины, в височной области, реже проявляется в плече, предплечье, а иногда даже в кистях рук, а также боль может быть локализована во всей в половине туловища.
Продолжительность приступа боли наблюдается от нескольких минут до нескольких часов, а также нескольких дней. Чаще всего замечено, что боль возникает в ночное время суток. Ганглионит носит хронический характер и может длиться годами. Обострение отмечено весной и осенью, как раз в то время, когда активизируются сезонные болезни, ка ОРВИ, тонзиллит.
Лечение
Необходимые препараты вводят непосредственно в полость носа турундом с новокаином и смазывают носовую полость дикаином.
Сильные боли купируются азаметонием бромида, бензогексонием, также есть вариант применения блокады лидокаином или новокаином.
Лечение ганглионита при инфекционной этиологии специалисты проводят с применением антибиотиков и противовоспалительных средств. Гидрокортизон в данном случае показал весьма неплохие результаты при лечении ганглионита. В обязательном порядке применяются следующие антигистаминные препараты:
хлоропирамин;- лоратадин;
- дезлоратадин;
- витамины группы В.
Также не обойтись и без следующих препаратов:
спазмолитические;
- нейролептики;
- антидепрессанты;
- холинолитики.
- сосудистые и антисклеротические медикаменты, которые улучшают мозговое и сердечное кровообращение.
К физиотерапевтическим методам лечения ганглионита относят:
- УВЧ;
- ДДТ;
- эндоназальный электрофорез новокаина;
- грязелечение;
- массаж мышц лица и шеи.
Обследоваться пациенту можно путем посещения следующих специалистов:
- невролог,
- стоматолог,
- отоларинголог.
Данные специалисты направят на следующие обследования:
- рентгенография черепа;
- рентгенография зуба;
- рентгенография околоносовых пазух;
- отоскопия (осмотр наружного слухового прохода, барабанной перепонки);
- фарингоскопия (осмотр носоглотки);
- УВЧ-терапия;
- диадинамотерапия внеполостная;
- эндоназальный электрофорез;
- пелоидотерапия (грязелечение);
- фанготерапия, (лечение минеральными грязями вулканического происхождения);
- альготерапия (лечение водорослями);
- крылонебно-орбитальная блокада.
Специалистами в области медицины отмечено, что комплексное лечение ганглионита крылонебного узла приносит намного больше результата и является наиболее эффективным методом по борьбе с данным заболеванием.
Пациенты и методы
Обследованы 105 пациентов, 61 мужчина и 44 женщины в возрасте от 18 до 59 лет. Пациентам, включенным в исследование, выполнялась септопластика с максимальным сохранением остова перегородки носа в сочетании с подслизистой ультразвуковой дезинтеграцией нижних носовых раковин. После окончания операции проводили послойную легкую тампонаду носа гемостатическими тампонами на 2 сут. Пациенты были объединены в четыре группы. Пациентам 1-й (n
=59) и 2-й (
n
=16) групп проводили операцию под общим обезболиванием; гидравлическую препаровку надхрящницы проводили 0,5% раствором лидокаина с добавлением адреналина гидрохлорида 1:100 000. Пациентам 2-й группы проводили двустороннюю блокаду крылонебного ганглия. Пациентам 3-й (
n
=15) и 4-й (
n
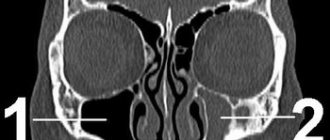
=15) групп выполняли операцию под местной анестезией 1% раствором лидокаина с добавлением адреналина гидрохлорида 1:100 000. Пациентам 4-й группы дополнительно за 15 мин до операции проводили двустороннюю блокаду крылонебного ганглия наиболее безопасным, небным доступом. Для предварительной оценки индивидуальных анатомических особенностей крылонебной ямки использовали метод конусно-лучевой компьютерной томографии (КЛКТ) [11].
Учитывая длину крылонебного канала, максимальная глубина инъекции составляла 43 мм. Для инъекции применялся одноразовый 2 мл шприц с одноразовой иглой 0,42×88 мм.
Глубина инъекции соответствовала результату оценки компьютерной томограммы. Поскольку целью инъекции являлся крылонебный ганглий, а не верхнечелюстной нерв, то от рассчитанной длины канала вычитали 3 мм. Средняя толщина мягких тканей над большим небным отверстием принималась равной 7 мм. Таким образом, во время инъекции конец иглы не доходил до уровня круглого отверстия на 10 мм.
Для инфильтрации крылонебной ямки применяли 2% раствор лидокаина в объеме 2 мл. Еще около 0,5 мл 2% раствора лидокаина использовали для поверхностной инфильтрации и введения анестетика по мере продвижения иглы.
Место инъекции, рассчитанное с учетом результатов КЛКТ, пальпировали тупым инструментом. В большое небное отверстие вводили иглу, присоединенную к шприцу, проводили введение небольшого объема анестетика. Необходимая глубина инъекции была отмечена на игле кусочком стерильного латекса. Затем иглу медленно вводили до установленной глубины. За время введения иглы трижды брали аспирационную пробу небольшого количества анестетика. После достижения нужной глубины выполняли медленную инъекцию 2 мл анестетика, после чего игла извлекалась.
У всех оперированных пациентов проводилась оценка интраоперационного кровотечения. Для этого нами использовалась модифицированная методика A. Boezaart и соавт. [12].
Для оценки болевого синдрома после операции применяли визуальную аналоговую шкалу боли. Результаты опроса по визуальной аналоговой шкале протоколировали через 1 ч после перевода пациента в палату из операционной, во время утреннего осмотра в 1-е и 2-е сутки после операции до удаления тампонов из носа.
Для оценки изменений в симпато-вагусном балансе нами применялась методика анализа кардиоинтервалов. У 5 пациентов из 3-й и 5 из 4-й групп проводили оценку состояния вегетативной нервной системы до операции путем спектрального анализа вариабельности сердечного ритма после записи ритмограмм длительностью 300 кардиоинтервалов при помощи прибора «ВНС-микро», подключаемого к персональному компьютеру с программным обеспечением «Нейрософт», с использованием быстрого преобразования Фурье с выделением частотных спектров разной мощности. Высокочастотные волны (HF) частотой 0,15-0,4 Гц отражают парасимпатическую активность блуждающего нерва. Низкочастотные волны (LF) частотой 0,04-0,15 Гц являются показателем активности симпатического отдела вегетативной нервной системы. Соотношение LF/HF является показателем динамического равновесия между сегментарными отделами, отражающим уровень симпато-вагусного баланса.
Статистическая обработка результатов исследований проводилась с применением критериев Вилкоксона, Манна-Уитни и Спирмана.
Профилактические рекомендации
Лечение данной патологии способно лишь предотвратить рецидивы в силу своего хронического течения болезни. Так что, если у вас есть предрасположенность к данному заболеванию, и чтобы исключить ганглионит крылонебного узла, необходимо придерживаться следующих пунктов:
выполнять необходимые рекомендации врачей;- избегать стрессовых ситуаций;
- употреблять минимум алкогольных напитков;
- ограничить контакт с людьми, которые болеют инфекционными заболеваниями;
- проводить своевременную профилактику вирусных и инфекционных заболеваний в периоды массового заболевания (весна, осень).
Также необходимо привести в порядок свой режим сна и бодрствования, а также избегать переутомления и больших нагрузок, как можно больше времени уделять отдыху и прогулкам на свежем воздухе.
Необходимо посещать стоматолога для того, чтобы избежать кариеса, пульпита и других проблем с зубами и ротовой полостью. Избегайте стрессовых ситуаций. Пересмотрите свое отношение к вещам, которые волнуют больше всего и реагируйте на раздражители более спокойно, возможно употребление антидепрессантов. Для того, чтобы правильно подобрать успокаивающие препараты, необходимо проконсультироваться с врачом.
Диагностика
Определенные сложности постановки диагноза объясняются множественными КУ-связями с разными структурными ответвлениями нервной системы.
Кроме того, необходимо учитывать дополнительные факторы, которые способны спровоцировать спонтанное ГКУ-возникновение – стрессовые ситуации, употребление алкоголя, курение, переутомление и переохлаждение, резкое шумовое воздействие.
Ключевым признаком специфической диагностики недуга считается прекращение ГКУ-приступа после обработки задних отделов носовой полости слабым раствором тетракаина с эпинефрином.
Дифференцировать болезнь следует с невралгией тройничного нерва, при которой приступы быстротечны, не наблюдается их иррадиация, присутствуют «курковые зоны», а местное смазывание анестетиком не купирует симптоматику.
По отдельным показаниям приветствуется организация коллегиальных консультаций стоматолога, ревматолога, офтальмолога, отоларинголога.