Медицинская информация достоверна Проверял Шайдуллин Ренат Флюрович
Панические атаки – приступы, возникающие непредсказуемо, сопровождающиеся сильным страхом и тревогой. Для них характерна вегетативная симптоматика: повышенное потоотделение, озноб, приливы жара, затрудненное дыхание, учащенное сердцебиение и другие. Все зависит от индивидуальных особенностей организма и уровня тревоги. Если у человека хорошее здоровье, он не жалуется на слабость, не стоит на учете в больнице – такое состояние переносится легче.
Диагноз ставится на основе клинической картины, если исключена соматическая патология, влекущая за собой аналогичные приступы. Лечение панических атак в Клинике доктора Исаева комплексное, состоящие из медикаментозного купирования проявлений и психотерапевтических методов воздействие на пациента. Период между кризисами можно держать под контролем, если своевременно провести обучение пациента способам самостоятельного преодоления подобного состояния.
Наши врачи работают с пациентами анонимно. Если вы боитесь, что ваша тайна выйдет за пределы лечебного учреждения, эти страхи необоснованны. Мы не заносим информацию в специальные базы данных, не фиксируем факт обращения к психиатру. Это означает, что у обратившихся к нам людей нет повода беспокоиться за конфиденциальность фактов, касающихся их психического состояния.
Признаки панических атак
Термин «паническая атака» ввели в медицинский обиход в 1980 году. В настоящее время он включен в Международную классификацию болезней, пациент не способен самостоятельно справиться с периодически возникающими приступами. Ему необходима помощь специалиста, возможно, в ходе обследования будут выявлены другие патологии.
Подобное состояние ранее рассматривалось в рамках вегетососудистой дистонии, сейчас эта версия не актуальна. Психологический фактор считается первичным, а вегетативные симптомы – вторичными. Атаки относят к неврозам, а сопровождающие их расстройства на физиологическом уровне – к вегетативной дисфункции.
Панические пароксизмы встречаются часто, особенно распространены среди жителей мегаполисов. Они испытывают частые стрессы, динамичный ритм жизни не оставляет шансов на спокойный отдых и полноценный сон. Типичный возраст для первой атаки находится в рамках от 25 до 45 лет. У лиц преклонного возраста панические пароксизмы возникают с менее выраженной симптоматикой, они в большей степени затрагивают эмоциональную сферу.
Панические атаки симптомы
Внезапный и неконтролируемый приступ тревоги с разными соматическими нарушениями свидетельствует о расстройстве нервной системы. Если человек находится в опасности или чувствует угрозу своей жизни, у него возникает своеобразная реакция на стрессовую ситуацию. Учащение сердечного ритма, дрожь в конечностях, рвотные позывы – для такого случая это норма. Как только опасность проходит, все физиологические нарушения исчезают, состояние нормализуется.
Отличие панической атаки состоит в том, что пациент не может объяснить ее причину. Такие приступы часто начинаются в местах, где наблюдается большое скопление людей. Это может произойти в метро, в магазине или на улице. Часто паника возникает в замкнутом пространстве, ее интенсивность бывает разной. Если пароксизмы наблюдаются часто и отличаются регулярностью, возможно, у больного есть более серьезное психическое расстройство, требующее немедленной диагностики и лечения.
Среди характерных симптомов панических атак выделяют:
- страх смерти – человеку кажется, что он умрет именно сейчас, так и не успев сделать то, что кажется ему столь необходимым;
- ощущение обреченности, нереальности происходящего;
- общая физическая слабость, немощность;
- потеря контроля над своими мыслями и действиями;
- учащенное сердцебиение, возникает ощущение, что сердце фактически выпрыгивает из груди, что оно не справится с нагрузкой и остановится;
- онемение конечностей;
- тошнота и рвотные позывы;
- озноб, лихорадка;
- головокружение;
- повышенное потоотделение;
- сухость во рту;
- затрудненное дыхание, одышка, похожая на астматический приступ
Эта симптоматика может усиливаться, что вносит в жизнь человека существенный дискомфорт. Он не может спрогнозировать, чем закончиться каждый следующий приступ, постоянно переживает по поводу того, что о нем подумают окружающие в этот момент.
Средняя продолжительность панической атаки может занимать от 10 минут до 1 часа, острое состояние – около 15 минут. После приступа пациенты чувствуют себя разбитыми и опустошенными, они не могут работать и выполнять бытовые обязанности, желают уединиться и отдохнуть.
В некоторых случаях к симптомам присоединяются нарушения в работе желудочно-кишечного тракта: изжога, рвота, тошнота, болевые ощущения в эпигастральной области. Пациенты жалуются на утрату ощущения собственного «Я», личность словно наблюдает за собой со стороны и не может вмешаться. Звуки становятся приглушенными, а предметы вокруг расплывчатыми.
Панические атаки: если дело не в психике
Бытует мнение, что панические атаки – это очень редкая патология психики, а многие о таком и вовсе никогда не слышали. На самом же деле атака имеет довольно много разных форм, среди которых «банальная» депрессия и апатия. Как же отличить истинную атаку от последствий других заболеваний? И какие болезни в зоне риска атак?
12 признаков атаки
О том, что паническая атака сопровождается внезапным приступом страха известно, пожалуй, каждому. Однако мало кто знает, что одного этого признака недостаточно для постановки диагноза.
Согласно принятым рекомендациям, заключение «паническая атака» правомерно только при наличии, минимум, 4-х из указанных ниже признаков.
1. Психические
- страх смерти,
- страх сойти с ума или потерять контроль над поведением,
- чувство нереальности и отчуждения от самого себя (деперсонализация).
2. Соматические (телесные)
- боль, дискомфорт, чувство сдавления в груди (как при стенокардии и инфаркте),
- головокружение,
- затрудненное дыхание, удушье,
- чувство жара или озноб,
- тошнота, иногда рвота,
- онемение, покалывание, «бегание мурашек»,
- учащенное сердцебиение (тахикардия),
- повышенное потоотделение,
- дрожь и тремор рук.
При этом панического страха, как, казалось бы, основного признака атаки, среди симптомов может и не быть, а присутствует лишь сильное внутренне напряжение (тревога).
Так, вегетативная форма атак характеризуется внезапным головокружением, учащением сердцебиения, потоотделения и сильной дрожью в теле.
Вентиляционная – одышкой и болями в мышцах.
А, аффективная – лабильностью настроения с преобладанием депрессивных расстройств (тоска, невыносимая усталость, апатия).
Однако в какой бы форме «не предстала» атака, пациент запоминает ситуацию, спровоцировавшую ее возникновение, и впоследствии панически избегает ее повторения.
Похожие состояния
Достоверный механизм развития атак на сегодня еще не раскрыт. Однако уже известно, что такие симптомы могут присутствовать и при ряде телесных заболеваний:
- тиреотоксикоз (крайняя степень избытка гормонов щитовидной железы),
- гипертонический криз,
- заболевания сердца (аритмия, стенокардия, инфаркт),
- астма и другие заболевания дыхательной системы, сопровождающиеся одышкой,
- заболевания надпочечников (избыток гормонов стресса – кортизола, адреналина).
«Довести» до панических атак могут: регулярный стресс, недосыпы, чрезмерные умственные и физические нагрузки.
Дело здесь в нарушении баланса успокаивающих (гамма-аминомасляная кислота) и возбуждающих (глутамат) нейромедиаторов в головном мозге, а фактором риска является чрезмерное действие некоторых гормонов (кортизол, адреналин, Т4), снижение количества полезной микрофлоры кишечника и некоторые другие факторы.
Появление схожих с панической атакой симптомов следует незамедлительно обратиться к врачу, а с собой «захватить» результаты анализов:
1. ТТГ + и свободные = для исключения патологий щитовидной железы,
2. кортизол крови
3. катехоламины мочи (адреналин, норадреналин, дофамин) = для исключения патологии надпочечников.
Предпосылки и причины панических атак
Существует несколько факторов, которые могут стать предпосылками возникновения подобного состояния.
- Генетическая предрасположенность.
Если близкие родственники пациента страдали от неконтролируемых приступов тревоги и страха, высока вероятность, что у него это нарушение проявится в зрелом возрасте.
- Сильный стресс.
Хроническое нервное напряжение, постоянные ссоры и конфликты в семье или на работе, развод или потеря близкого родственника влекут за собой возникновение необъяснимого страха. Это чувство иррациональное, больной часто не может объяснить, почему его испытывает, объективных причин бояться у него нет.
- Нарушение функций щитовидной железы.
Этот орган отвечает за продуцирование гормонов, влияющих на состояние организма. Повышенная или пониженная выработка этих веществ провоцирует возникновение симптоматики, характерной для панических атак. Возможно, это вегетативная дисфункция, которая не перерастет в пароксизм, в любом случае необходимо тщательное обследование.
- Низкая самооценка.
Если человек ориентируется на мнение посторонних людей, боится опозориться в социуме, является мнительной личностью, он относится к группе риска.
- Бесконтрольный прием медицинских препаратов.
Часто больные с целью нормализации своего состояния употребляют различные медикаменты ― успокоительные, седативные, понижающие артериальное давление. Доступность таких лекарств и отсутствие необходимости в рецепте приводит к постоянному употреблению сомнительных препаратов, назначенных самостоятельно. Если определенная доза не помогает, больной ее повышает, чем наносит вред своему организму. Среди негативных последствий – истощение нервной системы, частые сбои в ее работе. Также психические расстройства становятся следствием регулярного употребления больших объемов энергетика или напитков, в которых содержится высокий процент кофеина – черный чай, натуральный кофе.
- Алкоголь.
Хроническая зависимость нарушает работу всего организма, в первую очередь страдает нервная система. Утром после употребления большой дозы спиртного может возникнуть чувство иррационального страха. Часто оно сопровождает астенический синдром, при котором все мысли больного только об очередной порции алкоголя. Панические атаки на фоне алкоголизма не проходят сами по себе, только квалифицированная помощь врача поможет избавиться от пароксизмов и победить зависимость.
- Нарушение режима сна.
Если человек бодрствует в ночное время, постоянно недосыпает, это истощает нервную систему. Она начинает работать со сбоями, дает неверные команды организму, которые выражаются в страхе и тревоге без причины. Специалисты рекомендуют спать в ночные часы, суточная норма сна составляет не менее 8 часов. Допускается дневной сон на протяжении 1-2 часов, он важен в период восстановления организма.
- Фобии.
Это психические нарушения, при которых человек боится чего-то определенного. Это может быть страх высоты, замкнутого помещения, мест с большим скоплением людей. Избавиться от них самостоятельно невозможно, требуется помощь психолога или психотерапевта, в запущенных состояниях необходимо обращаться к психиатру.
Также среди возможных причин панических атак выделяют психические расстройства, в этом случае ПА развиваются в качестве вторичного нарушения. Для таких состояний подбирается специфическая схема лечения.
Если не обратиться к врачу своевременно, с каждым новым приступом интенсивность симптоматики нарастает. В итоге человек стремится к социальной изоляции, единственным верным выходом для него становится решение оставаться дома и не выходить на улицу. Наши врачи научат пациента справляться с приступами, он сможет полноценно подготовиться к приходу панической атаки, не будет бояться опозориться перед окружающими.
Симпато-адреналовые кризы (панические атаки)
Это неуправляемый, нерациональный, изматывающий и очень интенсивный приступ паники и тревоги, который сопровождается соматическими и психологическими симптомами. Состояние может воздействовать на когнитивные способности и поведенческие реакции.
Они довольно часто встречаются в популяции, примерно в 5% случаев и, что самое интересное, им подвержены молодые работоспособные граждане от 20 до 40 лет, причем женщины страдают этим недугом в 3 раза чаще.
Из-за огромного количества схожих симптомов врачи разных специальностей называют панические атаки по-разному , но в целом все эти названия являются синонимами и очень похожи (поэтому в тексте мы будем использовать все названия):
- Вегетативный криз
- Симпато-адреналовый криз
- Вегетососудистая дистония
- Нейроциркуляторная дистония
- Кардионевроз
Сразу хочется отметить, что при адекватном, начатом вовремя, а главное комплексном лечении данной проблемы возможен полный регресс симптомов , это позволит пациенту взять под контроль психические процессы и он сможет продолжить вести полноценную жизнедеятельность без ущерба качеству жизни. К сожалению, при отсутствии лечения, болезнь может прогрессировать из редких, нечастных приступов в хроническую форму , при которой частота и сила приступов постоянно возрастает и может перейти в более серьезные психические проблемы . Поэтому мы советуем вам записаться на прием к нашим специалистам – они очень эффективно лечат панические атаки в Усть-Каменогорске на базе центра Пульс. Позвоните и вам помогут.
Перед тем, как переходить к проявлению заболевания, обратимся к небольшой классификации для лучшего понимания.
Выделяют 3 типа панических атак.
- Спонтанная паническая атака — самая неблагоприятная форма течения заболевания, когда пациент не может выделить четкого пускового фактора после которого начинается приступ, и соответственно не может к нему подготовиться.
- Ситуационная паническая атака – имеет психо-соматические «корни», проявляется в какой-то определенной психотравмирующей ситуации или в ожидании такой ситуации. Вот несколько примеров, которые зачастую рассказывают наши пациенты: ожидание экзамена, скорое публичное выступление, ссора с близкими, предчувствие конфликта, душные пространства и даже незнакомая обстановка.
- Условно-ситуационная атака – в данном случае к психологическому триггеру присоединяется химический или биологический. Например, употребление кофе, чая, алкогольных напитков, изменение гормонального фона и др.
Немного о симптомах и патогенезе заболевания.
Что именно происходит с организмом? От чего такие симптомы? Из-за чего это случилось? Именно такие вопросы задают себе пациенты и это не удивительно ! Ведь клиническая картина болезни может быть весьма запутана и разобраться в ней без помощи опытного специалиста очень трудно.
Приступы носят ярко выраженный соматический, т.е. телесный и физический характер, по своим симптомам очень напоминающий классический сердечный приступ сопровождающийся страхом смерти и пр., поэтому пациенты могут предполагать у себя патологию сердца (отсюда и одно из названий – сердечный невроз). Однако, даже самые сильные проявления атак, следствие дисбаланса нервной и гуморальной систем. Основным механизмом развития криза является активация симпатической нервной системы и мощный выброс «гормона стресса» адреналина – отсюда происходит еще одно название «симпато-адреналовый криз».
Как мы уже говорили, для вегетативных кризов характерно обилие резко возникающих симптомов. В первую очередь это фобическая тревога , т.е. неконтролируемый панический страх. Так как происходит выброс адреналина, учащается сердцебиение, может появляться боль в груди и области сердца, артериальное давление поднимается. Пробивает озноб, мышечная дрожь, человек потеет, конечности бледнеют, во рту пересыхает, ощущается нехватка кислорода, становится трудно дышать и завершается полная картина неприятным симптомом — появляется страх смерти.
Так как часто вовлекается психика, то могут наблюдаться ее кратковременные расстройства: человеку кажется, что все это происходит не с ним, возникает ощущение нереальности происходящего, отчуждаются собственные психические процессы, появляется страх перестать контролировать свое поведение – такие процессы называются дереализация и деперсонализация.
Клиническая картина и ее выраженность имеет широкий диапазон и очень варьируется, существует даже так называемая « безстраховая» форма панической атаки или «паника без паники», когда на первый план выходят именно физические нарушения.
Так же, как и симптомы, изменчива длительность приступов. Они могут появляться на несколько минут, а могут длиться часами, но в среднем укладываются в 15 – 30 минут. Частота таких приступов тоже не имеет четкой зависимости: у кого-то это 1 раз в месяц, у кого-то 3 раза в день.
Такие кризы, как правило, не носят единичного характера. Пережитый ужасный эпизод накладывает отпечаток на подсознание человека, из-за этого формируется феномен с названием «страх ожидания атаки». Это, естественно, создает благоприятный фон для новых и новых атак. Если же повтор криза случается еще раз и условия повторной атаки схожи с первоначальными, может формироваться хроническое паническое расстройство , а у пациента возникает « поведение избегания» – человек начинает сознательно, самостоятельно избегать и ограничивать свое пребывание в потенциально «панических ситуациях». Все это может существенно осложнять повседневную жизнь.
Как таковые причины панических атак до конца не выяснены, вот некоторые из возможных:
- Нарушение системы кровообращения, в частности за счет вертебральных артерий и патологических процессов в шейном отделе позвоночника.
- Гормональный дисбаланс, не редко с вовлечением щитовидной железы.
- Хроническая соматическая патология, органические поражения центральной нервной системы, недавнее инфекционное заболевание.
- Стресс (положительный и отрицательный), пребывание в неблагоприятной обстановке (смерть близкого, частые ссоры в семье, рождение ребенка).
- Неправильное воспитание, детские страхи (чрезмерная требовательность и критичность со стороны родителей).
- Особенности функционирования психики, личностные особенности, темперамент.
- Генетическая предрасположенность.
Есть интересное мнение, что недугу чаще всего подвержены люди, живущие в городах, интеллектуально развитые, тревожные и ответственные от природы. Практически не встречаются люди с вегетативными кризами среди жителей отдаленных районов и деревень.
В связи с многофакторностью причин заболевания установить точную причину и, соответственно, назначить правильное лечение могут только опытные специалисты . Именно такие врачи ведут прием и успешно лечат панические атаки в медицинском центре Пульс по адресу г.Усть-Каменогорск ул.Красина д1.
Диагностика.
Данный диагноз можно установить по следующим объективным причинам: повторное возникновение приступа с нарастанием пика на 10-15 минуте и возникновением хотя бы 4х из описанных выше симптомов. Но диагностика не так проста , трудности заключаются в том, что существует большое количество соматических заболеваний со схожей клинической картиной. Многие из них потенциально опасны для жизни и недостаточная диагностика будет слишком дорогой ошибкой. Вот некоторые: бронхиальная астма, стенокардия, пролапс митрального клапана, транзиторные ишемические атаки, феохромоцитома и другие. Поэтому очень важно обратиться к грамотному врачу, который сможет исключить опасные заболевания и поставить верный диагноз. В нашей клинике успешно проводится диагностика панических атак с самой запутанной клинической картиной и вам гарантируется высококвалифицированная помощь.
Как осуществляется лечение панических атак в Усть-Каменогорске?
После исключения прочих соматических патологий и определения причинны заболевания наступает черед лечения. Так как данное заболевание затрагивает психо-эмоциональную сферу нам не обойтись без рациональной психотерапии . Бояться этого не стоит, ведь на самом деле главным терапевтическим инструментом при такой терапии является использование аргументированного логического воздействия на искаженную внутреннюю картину болезни, использования разума и мышления. При помощи доктора, пациент учится справляться со своими тревогами самостоятельно и не допускать развития кризов.
Для восстановления баланса процессов возбуждения и торможения в нервной системе используется иглорефлексотерапия, магнито- и лазеротерапия. Хорошие результаты в лечении панических атак дает транскраниальная стимуляция головного мозга.
Если причина связана с нарушением гемодинамики на уровне брахиоцефальных артерий, то применяется мануальная терапия, массаж, вытяжение позвоночника.
Совокупность опыта наших врачей, умение правильно оказать психотерапевтическую помощь, большая база физиотерапевтических аппаратов и знания рефлексотерапии позволяется с успехом лечить панические атаки в центре Пульс . В нашей клинике любого пациента поймут, поддержат и обязательно помогут. Записывайтесь на прием по телефону 8-7
Что происходит во время приступа
Первые приступы у пациента возникают после сильного эмоционального потрясения, именно оно провоцирует нарастающую с каждым разом степень выраженности болезни. Далее необходим определенный триггер, чтобы пароксизм вновь овладел человеком.
Подобным фактором может стать тесный контакт с другими людьми, сильный звук или неприятный запах. Чаще всего триггеры бывают связаны с психотравмирующей ситуацией. Вначале учащается сердцебиение, потовые железы начинают работать по максимуму. Они вырабатывают большое количество пота, выступает испарина в области лба, становятся влажными руки.
Через несколько минут возникает паника, проявление которой у разных людей будет отличаться. Одни испытывают странное ощущение растерянности, забывают, куда они идут, другими овладевает сильный страх. Они словно застывают на одном месте, не находя в себе сил сделать любое движение.
Приступ может длиться несколько минут, у некоторых он заканчивается после одного-двух часов. Специфика ПА – высокая скорость нарастания симптомов. После первого приступа на подсознательном уровне присутствует постоянная тревога, озабоченность своим здоровьем. Все органы и системы могут работать в бесперебойном режиме. В нашей клинике ведется лечение психических отклонений, здесь вы можете пройти курс лечения олигофрении и шизофрении, получить профессиональную помощь при коррекции последствий деменции и других патологий.
Механизм возникновения приступа
Мозг человека реагирует на внешние раздражители по-разному, но запускает единый механизм защиты при первых признаках приближающейся опасности. Во время панической атаки поступает сигнал об угрозе, даже если ее в реальности не существует. Напряжение всех отделов нервной системы способствует увеличению страха. На физиологическом уровне это проявляется в выработке большого количества гормона стресса (кортизола), за которым следует мощный выброс адреналина.
Мозг дает команду организму спасти жизнь любым путем, увеличивая интенсивность проявления физических симптомов. Если угроза реальная, подобные гормональные всплески способны сделать человека сильнее и выносливее, в таком состоянии он может многое. Но если это происходит в состоянии покоя, когда не нужно никуда бежать и защищаться, то идет негативное влияние на психическое здоровье. Опасность состоит в потере контроля над своими действиями, мыслями.
Причины
Врачи считают, что появление панических атак при ВСД спровоцировано не одним, а сразу несколькими факторами. Из причин выделяют:
- нездоровый сон;
- постоянное нахождение в стрессовых ситуациях;
- головные боли;
- усталость, перенапряжение;
- появление и дальнейшее развитие остеохондроза в шейном отделе позвоночника;
- особенности характера человека. Например, мнительность;
- наличие диагноза ПА у родственников;
- нездоровый образ жизни: распитие спиртных напитков, употребление наркотиков, курение.
Что будет, если не лечить ПА
Каждый последующий приступ сопровождается более острыми ощущениями. У человека может возникнуть новая фобия – сильный страх повторения пароксизмов, он продолжает жить в постоянном напряжении, ожидая ухудшения ситуации. Независимо от интенсивности физиологических симптомов, такое расстройство не приводит к летальному исходу. Лечение панических атак необходимо для предупреждения развития фобий, повышенной тревожности и нервозности.
Пациент начинает кардинально менять свою жизнь, подстраиваться под свое состояние. Он избегает мест большого скопления людей, супермаркетов, перестает пользоваться любым общественным транспортом. Постепенно такой человек отгораживается от социума, предпочитает не заниматься профессиональной деятельностью, все время проводит в помещении. Он перестает общаться на доверительные темы со своими близкими, есть риск развития серьезных психических осложнений. Пациенты с паническими атаками часто страдают от неврастении, неврозов, нарушения сна, депрессивного состояния, астении. Нервная система истощается, человек пытается облегчить симптомы самостоятельно подобранными медикаментами.
Регулярно повторяющиеся приступы приводят к потере аппетита, нарушению функций важных органов, в частности желудочно-кишечного тракта. Сознательный отказ от пищи приводит к физическому истощению. В этом случае часто требуется лечение дистрофии, этот процесс длительный и не всегда завершается успешно. Все зависит от состояния организма, наличия внутренних резервов для борьбы с заболеванием.
Как помочь беременной с паническим расстройством
Главный инструмент для борьбы с паническими атаками у беременных и кормящих — психотерапия. Применяемые в качестве поддерживающей терапии антидепрессанты крайне нежелательны в первом триместре, а во втором и третьем их назначают только при тяжелом паническом расстройстве, когда польза для матери выше риска для плода (состояние женщины того требует).
Именно работа с психотерапевтом поможет выявить скрытые причины, вызвавшие паническое расстройство. Лечение проводится на основании этих причин — негативные установки прорабатываются и заменяются на позитивные, вскрываются скрытые страхи, налаживается самооценка и уверенности в собственной силе.
Специалист объяснит, почему возникают панические атаки при беременности, что делать при приближении приступа и во время него, обучит релаксации и контролю за мыслями и эмоциями. Эти навыки помогут остановить надвигающийся приступ на корню. Постепенно частота и интенсивность приступов снизится, и беременность и материнство будут дарить лишь позитивные эмоции. Не занимайтесь самолечением, обратитесь к профессионалу, чтобы подарить спокойствие и счастье себе и своему малышу.
Мы знаем, как помочь будущим и кормящим мамам, страдающим паническим расстройством. В арсенале врачей Центра — самые современные и действенные методы психотерапии, которые помогут полностью избавиться от приступов паники без применения антидепрессантов. Хорошее настроение и спокойствие мамы — залог гармоничного развития малыша. Потому не нужно самостоятельно бороться со страхом — приходите, мы обязательно вам поможем.
Диагностика заболевания
ПА – это специфическое психическое нарушение, которое вызывает сложности в диагностике. Не всегда даже после осмотра и беседы с психиатром можно определить, чем вызвано такое состояние – проблемами с сердечно-сосудистой системой, вегетативной дисфункцией, психическим расстройством. Невролог проверяет рефлексы, прослушивает легкие, измеряет артериальное давление, осматривает живот пациента с целью исключить внутреннее кровотечение. Важно установить, что это именно пароксизмы, а не нарушение сердечного ритма или инфаркт. Пациенту делают электрокардиограмму, МРТ, дыхательные тесты, проводят ультразвуковое обследование.
Панические атаки: как бороться самостоятельно
Мы категорически не рекомендуем заниматься самолечением. Подобные мероприятия усугубляют состояние пациента. Он не может самостоятельно установить, есть ли у него сопутствующие нарушение психической сферы.
Принимаемая бесконтрольно фармакология может спровоцировать усиление симптоматики, сделать состоянии больного более тяжелым. Это усложняет дальнейшую терапию в стационаре, увеличивает время выздоровления и полного восстановления организма. В Клинике доктора Исаева обеспечивается круглосуточный присмотр за больными в тяжелом состоянии, которые в силу психических расстройств не могут ухаживать за собой.
Как лечить панические атаки
При обнаружении первых симптомов ПА, необходимо обратиться к психиатру или неврологу. Медикаментозное лечение состоит в назначении седативных препаратов и антидепрессантов, снижающих уровень тревоги, успокаивающих нервную систему. Такие медикаменты имеют накопительный эффект, действие начинается на 3-4 день приема, результат сохраняется более 7 дней. Врачи назначают преимущественно те лекарства, которые не вызывают привыкания. Прекращение их приема не приводит к резкому ухудшению самочувствия.
Очень популярна психотерапия, курс сеансов позволяет избавиться от неконтролируемых приступов страха надолго, в большинстве случаев навсегда. В зависимости от состояния и формы заболевания используются следующие направления:
- когнитивно-поведенческая;
- телесно-ориентированная;
- гипноз;
- психоанализ;
- семейная терапия.
Когнитивно-поведенческий подход хорошо зарекомендовал себя в области устранения панических атак, страхов и фобий. Психотерапевты придерживаются мнения, что максимально полное информирование больного о его состоянии является первым шагом на пути к выздоровлению.
Врач объясняет принцип возникновения пароксизмов, а также причины, по которым они периодически появляются. Комплекс занятий, направленных на обучение методам медитации, визуализации, дыхательным техникам, помогает пациенту при ощущении приближающегося приступа нормализовать свое состояние.
Часто используется техника «дыхание в бумажный пакет», который больной должен иметь при себе, особенно в людных местах. Резкий вдох и выдох снижает поступление кислорода, купируя атаку. Телесно-ориентированный подход позволяет снизить уровень тревоги, расслабить нервную систему. В его основе лежат различные дыхательные упражнения, которые помогают достичь полной релаксации. Поочередное напряжение и расслабление мышц конечностей позволяет привести в норму эмоциональное состояние, избавиться от страха.
Гипноз – популярная техника, подразумевающая погружение пациента в трансовое состояние. Он отключается от воздействия внешних раздражителей, но сохраняет способность слушать команды психотерапевта. Больному внушается мысль о том, что приступ ПА не опасен для жизни, важно найти пути преодоления пароксизм. Врач предлагает пациентам разные техники аутотренинга, действующие в качестве профилактики.
Психоанализ – это направление работы, которое будет эффективным только в отдельных случаях. Сам процесс занимает несколько месяцев или даже лет. Цель врача – найти в бессознательном внутренний конфликт, определить, какая психотравма стала пусковым механизмом для возникновения приступов.
Семейная психотерапия подразумевает вовлечение в процесс всех членов семьи, независимо от того, сколько человек из этого микросоциума страдает приступами неконтролируемого страха. Родственники в ходе беседы со специалистом понимают, какие ощущения испытывает их близкий, чем это грозит, какие слова и действия можно использовать для поддержки.
Тревожно-депрессивные расстройства у женщин
Юрий Александрович Васюк обзорно представил доклад на тему тревожно-депрессивных расстройств у женщин и возможность медикаментозной коррекции депрессии.
00:00
Ивашкин Владимир Трофимович, академик РАМН, доктор медицинских наук:
— Я предоставлю сейчас возможность сделать сообщение профессору Юрию Александровичу Васюку. «Тревожно-депрессивные расстройства у женщин».
Юрий Александрович Васюк, доктор медицинских наук, профессор:
— Добрый день, уважаемые коллеги.
Сегодня мы с вами поговорим о тревожно-депрессивных расстройствах у женщин и возможностях их медикаментозной коррекции.
Прежде всего, необходимо вспомнить об определении депрессии. Как известно, депрессия характеризуется состоянием сниженного настроения, подавленности, грусти, уменьшением или потерей интереса к какой-либо деятельности, снижением активности.
При сохранении существующих тенденций к 2020-му году депрессивные расстройства займут второе место (после ишемической болезни сердца) среди всех заболеваний по числу лет, потерянных в связи с инвалидностью.
Говоря об эпидемиологии депрессии, наверное, было бы весьма показательным отразить ситуацию, сложившуюся в такой богатой и благополучной стране, как США.
Известно, что в настоящее время в этой стране 10 миллионов человек страдает клинически выраженной депрессией. Еще у 20-ти миллионов отмечаются расстройства адаптации. Экономическое бремя депрессий в США составляет 83 миллиарда долларов.
Великобритания тоже не менее благополучная страна. Введено даже понятие «феномен айсберга депрессии». Его суть заключается в том, что к врачам обращается лишь третья часть больных депрессией. Только у трети из обратившихся диагностируется аффективное расстройство. Этой части пациентов назначается адекватное лечение.
Общий ущерб от депрессий в Великобритании составляет более 15-ти миллиардов фунтов. 65% больных депрессией – следствие недостаточной диагностики и несвоевременной ее коррекции. У 65% больных депрессией отмечаются суицидальные идеи, 15% из них совершают суициды.
Говоря о факторах риска депрессии, можно вспомнить достаточно много неблагоприятных обстоятельств. Тревожное расстройство в анамнезе, неблагоприятная наследственность, недостаток социальной поддержки, послеродовый период, наркотическая или алкогольная зависимость, тяжелые соматические заболевания, пожилой возраст, низкий социально-экономический статус. Но особое место в этом перечне занимает женский пол.
02:37
Факторы риска психических расстройств у женщин в пременопаузе. На самом деле расстройств достаточно много. Но необходимо отметить наиболее значимые из них. Прежде всего, это:
- — стрессовые жизненные события:
- — развод;
- — бездетность;
- — потеря социального обеспечения;
- — наличие психических расстройств в анамнезе;
- — низкий уровень образования;
- — послеродовый период, пременопауза, овариэктомия, лютеиновая фаза менструального цикла.
Мы постараемся тезисно обсудить все из перечисленных состояний.
Так называемые «женские депрессии». Это предменструальный синдром (ПМС). Характеризуется депрессией в сочетании с соматическими нарушениями (вегетососудистыми и нейро-эндокринными).
Предменструальное дисфорическое расстройство – то же, но в сочетании с патохарактерологическими проявлениями (вплоть до суицидальных мыслей, аффективной лабильности).
Если говорить об эпидемиологии, необходимо отметить, что в популяции частота ПМС составляет 30 – 70% в зависимости от возраста. У психически больных женщин частота ПМС составляет 100%.
Клинические критерии этого синдрома сводятся к следующим ключевым позициям:
- — ПМС возникает за 2-14 дней до менструации и исчезает с ее началом или в первые дни месячных;
- — он представляет собой комплекс вегетативно-сосудистых, обменно-эндокринных и психических нарушений;
- — в предменструальный период возрастает агрессивность, суицидальная активность, частота правонарушений и суицидальных попыток.
04:28
Послеродовая депрессия – тоже достаточно часто встречающаяся ситуация.
Манифестация или повторный приступ эндогенной депрессии. Обычно послеродовая депрессия возникает на 10 – 12 день после неосложненных родов без внешней причины. Клиническая картина характеризуется классическими депрессивными проявлениями, тревогой и атипичной формой (плаксивой).
Отдельно выделяют невротическую депрессию. Она проявляется до родов (стресс, страх перед родами) или после родов (психогении, связанные с семьей и ребенком). Клиника невротической депрессии проявляется астено-депрессивным и тревожно-депрессивным симптомами.
Еще один вид депрессии у женщин связан с периодом климактерии. Ее варианты:
- — климактерическая депрессия;
- — психогенная депрессия;
- — эндогенная депрессия;
- — инволютивная депрессия;
- — депрессия при хирургической менопаузе.
Эмоционально-аффективный синдром, как известно, характеризуется:
- — снижением настроения;
- — потерей интереса к собственной личности и к окружающему;
- — немотивированная тревожность;
- — мнительность, беспокойство;
- — ощущение внутреннего напряжения;
- — тревожные опасения за свое здоровье и др.
05:50
Астенический синдром всем нам очень хорошо известен. Нет необходимости, наверное, долго на нем останавливаться. Достаточно вспомнить такие его ключевые проявления, как повышенная утомляемость, снижение активности, повышенная ранимость, обидчивость, избыточная чувствительность, лабильность настроения, плаксивость и раздражительность.
Соматовегетативные расстройства встречаются практически у каждой второй – третьей женщины на амбулаторном приеме. Это сердцебиение, аритмия, дискомфорт в левой половине грудной клетки, колебания артериального давления (АД), чувство нехватки воздуха, диспепсические расстройства, озноб, дрожь, потливость.
Наконец, диссомнические расстройства (или нарушения сна). Они проявляются у женщин увеличением времени засыпания, частыми ночными пробуждениями, низкой субъективной оценкой качества сна и так называемым синдромом «сонных апноэ».
Достаточно большую часть депрессий у женщин занимают депрессивные расстройства при хирургической менопаузе. Частота этих расстройств (по данным некоторых авторов) достигает 60 – 80% случаев. Но большая часть литературных источников указывает на выявление этого синдрома у 40 – 45% больных.
Клиническая картина характеризуется сочетанием аффективных (тревожных, тоскливых, апатических, дисфорических) и соматовегетативных нарушений (о которых мы только что говорили).
Для лечения аффективных расстройств депрессивного спектра оптимальной является комбинированная терапия. Возможно использование небольших доз антидепрессантов в лечении этих состояний.
Диагностика депрессии при сопутствующей соматической патологии. Это очень важный момент. Я хотел бы обратить ваше внимание на основные клинические проявления. Целенаправленный поиск наиболее значимых симптомов депрессии:
- — тоска;
- — нарушение сна;
- — чувство вины, низкая самооценка;
- — суицидальные идеи/мысли о смерти;
- — периодичность манифестации болезненной симптоматики.
Это позволяет в большинстве случаев заподозрить наличие депрессивного синдрома.
Оценка динамики этих симптомов (особенно улучшение состояния на фоне приема антидепрессантов) является прямым указанием на ее наличие. В сомнительных случаях проводится лечение ex juvantibus.
08:26
Надо отметить, что, как правило, депрессии маскируются соматическими проявлениями. Клинические проявления большей части соматических заболеваний, которые являются также характерными для депрессии:
- — слабость, утомляемость;
- — головные боли;
- — тахикардия, боли в грудной клетке;
- — ощущение затрудненного дыхания, тахипноэ;
- — артралгии, миалгии;
- — снижение аппетита;
- — запоры, боли в животе;
- — расстройство мочеиспускания;
- — снижение либидо;
- — расстройства менструального цикла.
Очень широкий спектр клинических проявлений. Весьма сложно заподозрить при таком спектре проявлений наличие тревожно-депрессивного расстройства.
Но если у клинициста возникают такие подозрения, необходимо пользоваться широко доступными, очень простыми инструментами для выявления депрессии: субъективными и объективными шкалами.
09:28
Субъективные шкалы: опросник депрессии Beck (BDI), шкала Zung.
Объективные шкалы: шкалы Hamilton для оценки тревоги и депрессии, шкала Montgomery-Asberg.
Я не буду останавливать ваше внимание на технологии использования этих инструментов. Она достаточно подробно изложена в литературе. Перечень вопросов, варианты ответов, каждый из которых имеет определенное количество баллов. Их суммация позволяет заподозрить наличие депрессии.
(Демонстрация слайда).
На этом слайде достаточно характерный внешний вид женщины с депрессивным расстройством. Обратите внимание, тусклый взгляд, понурое лицо. Внешний вид говорит о многом.
Стратегия лечения депрессивных нарушений климактерического периода сводится к симптоматическому лечению, применению фитоэстрогенов, гормонально-заместительной терапии, терапии антидепрессантами, психотерапии.
Когнитивная терапия или психотерапия является очень важным компонентом комплексного лечения, не являясь альтернативой фармакологическому лечению, но очень активно повышает ее эффективность. Она направлена на изменение самооценки. Самое главное – на формирование навыков эмоциональной саморегуляции, которые позволяют пациентам переносить сложные стрессовые ситуации, не погружаясь в депрессию.
Еще в древние времена философы о. О его отношении к этой стрессовой ситуации, к возможности саморегуляции.
Конечно, антидепрессанты являются препаратами первого выбора. Их общее свойство – положительное влияние на эмоциональную сферу, сопровождающееся улучшением общего и психического состояния и, в частности, улучшением настроения.
Терапевтический эффект антидепрессантов (об этом надо помнить) развивается постепенно. Проявляется, как правило, в течение 2-4-х недель от начала терапии.
11:48
Нежелательные эффекты. К сожалению, их достаточно много. Это:
- — седативный эффект (у некоторых лекарственных средств, особенно, классических, трициклических антидепрессантов);
- — ортостатическая гипотония;
- — высокий потенциал межлекарственного взаимодействия (особенно седативными, снотворными, антиаритмиками, гипотензивными лекарственными средствами. Большая часть из перечисленных средств назначается пациентам с кардиологической патологией);
- — увеличение массы тела также является нежелательным эффектом антидепрессантов (при длительном приеме три- и тетрациклических антидепрессантов);
- — медленное развитие терапевтического эффекта, необходимость титрования доз;
- — необходимость постепенного снижения дозы препарата при завершении лечения.
Тревога и тревожные расстройства являются сателлитным спутником депрессивных расстройств. Тревога – это чувство беспокойства, нервозности, напряжения, взвинченности, предчувствия беды, внутренняя напряженность. Все эти компоненты тревоги хорошо известны не только врачам, но и большинству наших пациентов.
Выраженность тревоги при стрессовых состояниях – от психического дискомфорта без четкого осознания причин тревожности до появления симптомов психологической дезадаптации личности.
Тревожное расстройство – это группа неврозов, связанных с необоснованным и дестабилизирующим чувством страха и напряжения без какой-либо видимой причины.
13:24
Мы часто слышим словосочетание «тревожно-депрессивное расстройство». Они обычно сопутствуют друг другу. Если говорить о симптомах тревоги, их условно можно разделить на психические и соматические.
К первым относят напряженность, невозможность расслабиться, беспокойные мысли, плохие предчувствия и опасения, раздражительность и нетерпеливость, трудности концентрации внимания и нарушения сна.
К соматическим относят приливы жара или холода, потливость, приступы сердцебиения, одышку, «комок в горле», головокружение и головная боль, дрожь, ощущение «ползания мурашек», нарушения работы желудочно-кишечного тракта, нарушения мочеиспускания, сексуальные нарушения. Очень распространенные клинические проявления.
В развитых странах тревожные расстройства выявляются у 10 – 20% населения.
По данным «Национального исследования сопутствующих заболеваний» 25% населения в мире хотя бы раз в жизни переносили то или иное тревожное расстройство. Распространенность их среди общей медицинской практики в несколько раз выше, чем в целом по популяции.
Хотелось бы обратить ваше внимание, что женщины страдают тревожными расстройствами в 2 раза чаще мужчин. Причина возникновения этих расстройств: быт, дом, муж, ребенок, работа.
Медико-социальное значение тревожных расстройств весьма велико. Они характеризуются длительностью течения, склонностью к рецидивированию.
Соматизация психопатологических расстройств весьма частое явление. Пациенты, имеющие симптомы тревоги, в 6 раз чаще обращаются к кардиологу, в 2,5 – 3 раза чаще к ревматологу, в 2 раза – к неврологу, урологу, ЛОР-врачу. К гастроэнтерологу по данным в литературе обращаются в 1,5 раза чаще, чем в популяции.
Ухудшение прогноза сопутствующей соматической патологии также является очень важным компонентом медико-социальных расстройств. Значительное снижение качества жизни и трудоспособности, нарушение социального функционирования – это очень важный медико-социальный аспект тревожных расстройств.
15:40
Говоря о медикаментозной терапии, применяемой для лечения тревожных состояний, нужно, прежде всего, обратиться к транквилизаторам (или анксиолитикам – противотревожным средствам). Они классифицируются на бензодиазепиновые и небензодиазепиновые («Афобазол» («Afobazol»). Кроме того, использование антидепрессантов и растительных препаратов.
Нежелательные эффекты бензодиазепинов:
- — седативный и снотворный эффекты;
- — феномен «поведенческой токсичности»;
- — парадоксальные реакции;
- — системные побочные эффекты;
- — формирование психической и физической зависимости, развитие синдрома эффекта (rebound effect);
- — высокий потенциал межклеточного взаимодействия (особенно при сочетании класса препаратов с бета-блокаторами, адреномиметиками, антагонистами кальция, ингибиторами АПФ и этанолом).
Противопоказан прием при тяжелых заболеваниях сердечно-сосудистой системы, почек и печени.
Достаточно активно в наше время используются растительные препараты. В частности, «Персен» («Persen»). Я не случайно фиксируюсь на этом препарате, потому что один из вопросов, который поступил ко мне, связан с желанием слушателей обсудить вопрос доказательной базы «Афобазола», «Персена» и антидепрессантов.
Слабые стороны растительных препаратов:
- — низкая эффективность – анксиолитический эффект выражен очень слабо, как правило, только при достижении выраженного седативного эффекта;
- — для них (в частности, для «Персена») характерно наличие гипноседативного эффекта в дневное время;
- — индивидуальная чувствительность пациентов;
- — большое количество побочных действий, ограничивающих применение препарата (тошнота, боль в эпигастрии, сухость во рту, боль в животе, метеоризм, диарея или запор, анорексия, беспокойство, утомляемость, головная боль);
- — большое количество растительных компонентов в комбинированных препаратах (которые достаточно популярны в нашей стране), к сожалению, значительно увеличивает риск аллергических реакций.
Зверобой очень активно рекомендуется в широкой практической деятельности. Но он влияет на изоферменты системы цитохрома Р450 и может вступать во взаимодействие со многими лекарственными средствами, метаболизирующимися именно этим ферментом. Таких у нас большинство. По крайней мере, в кардиологии.
18:16
Слабые стороны барбитурат-содержащих препаратов («Корвалола» («Corvalolum»), «Валокордина» («Valocordin»), «Валосердина» («Valoserdin»).
Высокая токсичность. Проявляется угнетением дыхательного и сосудодвигательного центров, снижением сократительной способности миокарда и тонуса гладкой мускулатуры сосудов.
Эти препараты способны вызывать привыкание, требуют повышения дозы, ассоциируются с синдромом отмены, который может приводить к полной бессоннице, развитию физической и психической зависимости.
В большинстве стран мира эти препараты не используются в безрецептурной продаже. Вы просто не сможете с этим препаратом въехать в любую из стран Евросоюза. В большинстве стран мира фенобарбитал не используется как противотревожное и снотворное средство уже много лет.
Доступность комбинированных препаратов, о которых я говорил, часто становится причиной их бесконтрольного применения. Проблем возникает больше, чем положительных эффектов.
Несколько слов об «Афобазоле». Системные эффекты анксиолитика нового поколения «Афобазола» связаны с вегетотропным действием. «Афобазол» повышает вариабельность ритма сердца при стрессе, тонус n. vagus, что способствует лучшей адаптации сердечно-сосудистой системы к стрессу.
Внутривенное введение «Афобазола» не вызывает изменения артериального давления, сердечного выброса и сократительной функции интактного сердца.
При окклюзии и реперфузии коронарной артерии «Афобазол» оказывает антиритмическое и противофибрилляторное действие.
19:56
Фармакодинамика этого препарата связана с тем, что он обладает анксиолитическим действием, не сопровождающимся гипноседативным эффектом. Анксиолитическое действие наступает на 5-7 день от начала лечения. Максимальный эффект – к концу 4-й недели лечения.
Какими особенностями обладает «Афобазол». Не формируется лекарственная зависимость и не развивается синдром отмены. Отсутствуют миорелаксирующие свойства и негативное влияние на показатели памяти и внимания, когнитивные расстройства.
К вопросу, который мне поступил: какова доказательная база антидепрессантов и «Афобазола»?
В настоящее время проведено достаточно много исследований с этим препаратом. Формат нашей встречи не позволяет мне подробно остановиться на многих из них. Но я постараюсь это сделать.
В Научном центре акушерства и гинекологии и перинатологии было проведено открытое клиническое исследование. 56 пациенток с миомой матки и группа контроля – 32 здоровых женщины. Было показано, что симптомы тревоги выявляются у 72% больных с миомой матки и мастопатией. Видите, какой большой процент аффективных расстройств.
«Афобазол» снижал симпатические влияния, восстанавливал компенсаторно-приспособительные механизмы реагирования, снижал частоту эмоционально-тревожных симптомов у этих пациентов в 2,5 раза. Была отмечена хорошая переносимость «Афобазола».
Другое открытое несравнительное клиническое исследование было проведено в Первом Московском медицинском институте (Перинатальном центре) и Городской клинической больнице № 29 города Москвы. В нем изучалось влияние «Афобазола» на ПМС у женщин с вегетативными нарушениями.
Результаты. Назначение «Афобазола» ассоциировалось с уменьшением выраженности вегетативных нарушений. Наиболее выраженный эффект был отмечен при симпатикотонии. Максимальный эффект – к концу 4-й недели. Эффект сохранялся на протяжении двух недель после завершения терапии.
22:23
Еще одно открытое несравнительное клиническое исследование. В него включались женщины с психопатологическими климактерическими расстройствами. Назначался «Афобазол». Его эффект сравнивался с другими психотропными препаратами («Диазепам» («Diazepam»), «Мебикар» («Mebicarum»).
Было показано, что нормализация настроения на фоне использования «Афобазола», исчезновение тревожных расстройств, эмоциональная лабильность, уменьшение депрессивных проявлений отмечались уже на 5-6-й день терапии.
По-сравнению с «Диазепамом» «Афобазол» чаще купировал или значительно ослаблял психопатологические проявления климактерического синдрома в рамках астенического варианта. Чаще, чем «Мебикар», купировал проявление тревожно-депрессивных расстройств.
Также в группе больных, получавших «Афобазол», было отмечено уменьшение вегетососудистых проявлений уже на второй неделе, исчезновение вялости, утомляемости, астенических проявлений. Нормализация сна у большинства пациенток.
Применение «Афобазола» в терапии тревожно-депрессивных расстройств при хирургической менопаузе. Очень важная группа пациентов изучалась в открытом несравнительном контролируемом исследовании. В него включались женщины с хирургической менопаузой.
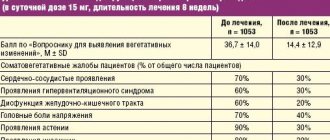
Было показано, что лечение «Афобазолом» (20 мг/сут. в течение трех недель) приводило к улучшению самочувствия, настроения, уменьшению частоты головной боли, снижению расстройств со стороны желудочно-кишечного тракта и органов дыхания.
Побочные эффекты не зарегистрированы.
Показания к применению уже понятны из того, что я говорил:
- — тревожные состояния: генерализованные расстройства, нарушения адаптации, как преддепрессивное состояние у больных с различными соматическими заболеваниями. Также при дерматологических, онкологических заболеваниях;
- — нарушения сна, связанные с тревогой;
- — нейроциркуляторная дистония;
- — ПМС;
- — алкогольный абстинентный синдром;
- — для облегчения синдрома отмены при отказе от курения.
24:33
Противопоказания:
- — индивидуальная непереносимость;
- — период беременности или лактации;
- — детский возраст.
Побочные действия «Афобазола»:
- — повышенная индивидуальная чувствительность;
- — возможны аллергические реакции;
- — редко – головная боль;
- — не вызывает привыкания;
- — не вызывает сонливости;
- — не оказывает влияния на концентрацию внимания и память (может применяться людьми, деятельность которых требует повышенного внимания и быстрого реагирования).
Схема применения «Афобазола» достаточно хорошо известна. По 1 таблетке 3 раза в день в течение 2-4-х недель. При необходимости доза может быть увеличена до шести таблеток в сутки, а курс лечения пролонгирован до трех месяцев.
Говоря о преимуществах, еще раз хотелось подчеркнуть очень высокий профиль безопасности. Удобная форма выпуска. Низкий потенциал межклеточного взаимодействия.
(Демонстрация слайда).
Совершенно другое лицо: светящиеся яркие глаза, улыбка! Полная энергии, жизнерадостная женщина.
Вопросы и ответы
В оставшиеся 2 минуты я попробую ответить на поступившие мне вопросы.
? Есть ли немедикаментозное лечение депрессии?
Безусловно. Мы уже говорили о том, что немедикаментозное лечение – это рациональная психотерапия. Достаточно эффективный метод. Надо заметить, что она применяется не как альтернатива, а как дополнение к психофармакотерапии. Только тогда можно достичь достаточно хорошего эффекта.
? Снижает ли вероятность возникновения депрессии у женщин в менопаузе гормоно-заместительная терапия?
Непременно. Я об этом говорил. Формат нашей встречи не позволяет мне остановиться на этом подробно. Но при консультации с гинекологом-эндокринологом позволяет существенным образом повысить эффективность лечения этих больных. Естественно, назначение гормоно-заместительной терапии.
? Неужели депрессия у мужчин имеет меньшее значение, как социальное, так и экономическое?
Вопрос философский. Но психиатры, психоневрологи, психотерапевты считают, что депрессия у женщин все-таки развивается чаще. По-моему, даже нет необходимости очень долго это доказывать. Это очевидный факт.
? Когда показано назначение антидепрессантов?
Вопрос достаточно непростой. Я уже говорил об использовании шкал при тестировании больных. При наборе определенного количества баллов (больше 20-ти) желательно проконсультироваться у психиатра. Надо иметь в виду, что в нашей стране количество психиатров около 10 тысяч человек. Количество больных с тревожно-депрессивными расстройствами…
45% пациентов всех соматических больных на амбулаторном приеме имеют тревожно-депрессивное расстройство. У 25% из них выявляются клинические проявления, требующие коррекции. Психиатры, терапевты, кардиологи договорились о том, что при использовании современных антидепрессантов в малых дозах, при умеренном режиме депрессии можно лечить антидепрессантами и не психиатрам.
О назначениях антидепрессантов трудно сказать в двух словах. Это отдельная тема.
Благодарю за внимание.
Владимир Ивашкин: Спасибо большое, Юрий Александрович.
28:01
Симптомы панической атаки у женщин
ПА у женского пола возникают по нескольким причинам:
- тяжелая стрессовая ситуация;
- непосильные умственные нагрузки на работе;
- кардиологические или онкологические заболевания;
- особенности воспитания — гиперопека, жесткий контроль или восприятие ребенка как центра вселенной;
- шизофрения и другие психические расстройства;
- изменения в гормональном фоне ― начало половой жизни, сбой менструального цикла, беременность и роды, период лактации, климакс;
- склонность к ипохондрии, мнительность;
- гиподинамия.
Во время панического пароксизма у женщины наблюдается деперсонализация и дереализация, ощущение надвигающейся беды, двигательная расторможенность или скованность. Такое состояние не является препятствием для наступления беременности, однако симптоматика может усилиться после рождения ребенка.
Приступы паники часто сопровождают послеродовую депрессию, возникают страхи за ребенка, опасения быть плохой матерью, общая неудовлетворенность жизнью. В период менопаузы или климакса наблюдается интенсивный выброс гормонов стресса, что провоцирует расстройство. Качество жизни ухудшается, женщина не чувствует себя счастливой, она постоянно находится в нервном напряжении, ожидая очередную ПА. Часто женщины не осознают, что именно с ними происходит в этом момент, и это пугает больше, чем физиологические симптомы.
Наши пациенты обращаются к врачу с жалобами на неизлечимое заболевание. Они еще не знают, что с ними произошло, однако считают, что какая-то система дала серьезный сбой. Мы действуем открыто. Сразу оговариваем, что панические атаки излечимы, с ними можно и нужно бороться, обучаясь саморегуляции в сложных жизненных ситуациях.
Вегетососудистая дистония и панические атаки
Человек, испытавший паническую атаку, навсегда запомнит чувство всепоглощающего, бессознательного страха. Он так же невероятно быстро испаряется, как и появляется. Тревожность эта не навеяна окружающим миром, а раздражительность не исход навалившихся проблем. Больной ощущает характерные признаки в виде учащенного сердцебиения, дискомфорта при дыхании и тремор. Тело будто бы получило дозу адреналина, так как начинается паника от необъяснимого состояния.
Люди рассказывают, что чувствуют приближение собственной кончины и помутневший разум. На состояние резко реагируют внутренние органы, из-за чего охватывает озноб, появляется рвота и температура. Больные в редких случаях осознают, что стали жертвой панической атаки. В связи с ВСД, ситуация может повторяться снова и снова, пока не будут предприняты меры.
Как связана паническая атака с ВСД?
Человеческое тело — это единая сеть, где каждый внутренний орган скоординирован тем или иным способом с другим. Не обходит стороной это правило и нервную систему, с которой связано заболевание ВСД. По мнению исследователей, происходит это по причине сужения сосудов, молниеносно подающих стимулирование в нервную систему. Резкий скачок давления создает эффект состояния паники. Есть объяснения и в психоаналитической причине, а также в генетике. Существует точный факт, что заболевание переходит от родителя к ребенку в девяноста пяти случаях из ста. Что касаемо психических расстройств, то в общей сложности, все зависит от эмоциональной неустойчивости человека.
По каким причинам случаются панические атаки и как их избежать?
С самого детства нам прививают любовь к здоровому образу жизни. Постоянная физическая активность – это вакцина от заболеваний, особенно, от болезней на нервной почве. Необходимо сгонять негативные мысли, заполняя их фитнесом, прогулками и всяческими поездками. Именно нехватка физических нагрузок, зависимость от таких веществ, как никотин и кофеин, медленно, но верно приводит организм к скоплению напряжения.
Как лечатся панические атаки при вегетососудистой дистонии?
Если у больного встречается беспочвенная паника, содержащая ряд вышеперечисленных симптомов, то врачи советуют не усугублять процесс лекарственными препаратами в больших количествах. лечение вегетососудистой дистонии начинается с успокаивающих средств – валидола и корвалола. В этом случае, употребление обилия аптечных лекарств не устранит заболевание, при котором обостряются неврозы, а превратится в очередную вредную привычку. Спросом пользуются транквилизаторы и антидепрессанты, выводящие пациента из негатива и создающие ощущение покоя. Подобные медикаментозные средства имеют небольшой шанс избавить от недуга при индивидуальных проявлениях. Но ни один из них не является верным способом погубить паническую атаку при ярко выраженных симптомах.
Один из лучших методов борьбы – запись к психотерапевту. Цель врача — повлиять на связь между окружением, личностными переживаниями и пациентом. При необходимости, психотерапия применяется вместе с выписанными таблетками от невроза. Помимо этого, нужно самостоятельно обучиться релаксации, дабы применить методы при очередном кризе.
Самопомощь при панических атаках
Как говорилось ранее, гипертонический криз резко обезоруживает человека, появляясь в любой момент дня и ночи. При очередном приступе, нельзя надеется на родных и бригаду скорой помощи. Необходимо осознать, что если себе не помочь самостоятельно, то шансы прийти в норму снижаются. В таких случаях, применяется инструкция по правильному дыханию, так как очередная волна напрочь сбивает сердечный ритм. Поступление кислорода через четыре вдоха в минуту нормализует удары сердца. Больной должен понимать, что его напряженное состояние в ближайшее время спадет на нет. Манипулируйте своим сознанием.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Вопросы и ответы
Были ли в медицине случаи летального исхода при ПА?
Нет, понятие ПА подразумевает ощущение страха, а также ряд других физиологических изменений. Они сильные по своей интенсивности, но не настолько, чтобы привести к гибели организма.
Кто более подвержен заболеванию – мужчины или женщины?
К возникновению нарушения склонны лица, независимо от пола или возраста.
Какие психические расстройства могут стать причиной нарушения?
В группе риска – шизофреники, лица, у которых диагностированы биполярное аффективное расстройство, маниакально-депрессивный психоз, различные фобии.