Определение
Нейроэпителиальные кисты (НК), также называемые нейроглиальными или глио-эпендимными кистами, являются аномалиями развития, возникающими в результате поглощения части развивающейся нейроэктодермы, из лептоменингиальной нейроглиальной гетеротопии, или из складок сосудистой мягкой мозговой оболочки в случае хориоидальных кист борозд. НК могут быть классифицированы в зависимости от местоположения в интравентрикулярную, хориоидальной борозды, и интрапаренхимальные кисты.
Магнитно-резонансная томография (МРТ) в Санкт-Петербурге
МРТ головного мозга. Т2-взвешенная аксиальная томограмма. Арахноидальная киста. Цветовая обработка изображения.
Кисты головного мозга в большинстве своем относятся к аномалиям развития. Некоторые образования, возникшие на почве нарушения развития, имеют сходные с кистами черты.
Эпидермоидные кисты (эпидермоиды) – доброкачественные врождённые образования. Они происходят из эктопических эпидермальных клеток и развиваются в период закрытия, в 3-5 нед. эмбриогенеза, как следствие неполного разделения нейрональной и покровной эктодермы. Частота составляет около 1% от внутричерепных образований. Обычно диагностируются в возрасте 25 – 45 лет. Локализация эпидермоидов может быть любой, но типичная – мосто-мозжечковый угол (третье по частоте образование этой области), предмостовая цистерна, параселлярная область, четверохолмие и желудочковая система, очень редко в полушариях, спинном мозге и интрадиплоидно. Растут они интра- или экстрадурально, экспансивно, медленно, сдавливая ствол мозга, внутричерепные нервы, но не разрушая кость. Иногда захватывают сосуды и нервы. По характеру роста их можно отнести к опухолевидным образованиям. Вокруг эпидермоидов нередко развивается асептическое воспаление, а при разрыве содержимое (жир, кератин) прорывается в ликворные пространства. Клинические проявления зависят от локализации и масс-эффекта.
При МРТ головного мозга картина неспецифическая и зависит от содержимого кисты. Если она не содержит жира, то имеет ликворную интенсивность сигнала . В таком случае эпидермоидная киста трудно отличима от арахноидальной, хотя, как правило, не столь однородная. На МРТ типа FLAIR и диффузионно-взвешенных МРТ изображениях содержимое эпидермоидов светлее ликворного. Жировое содержимое, такие эпидермоиды еще называют холестеатомой, приводит к высокому сигналу на Т1-взвешенных МРТ головного мозга. Видимо, он обусловлен липидами, но не холестеролом. На Т2-взвешенных МРТ головного мозга он менее интенсивен чем ликвор. Контуры эпидермоидов всегда четкие. Холестеатомы составляют всего 3-5% от эпидермоидов. В 15-20% случаев встречается кальцификация по переферии кисты. Редко наблюдается контрастирование стенок.
МРТ головного мозга. Т1-взвешенные корональная и сагиттальная МРТ. Эпидермоидная киста левой височной доли.
Дермоидные кисты встречаются реже эпидермоидных, составляя около 0,3 % от внутричерепных образований. Обычно выявляются в возрасте между 10 и 20 годами. Морфологически от эпидермоидов их отличает наличие эктодермальных элементов – волосяных фолликулов, потовых желёз и т.д. Типично они расположены по средней линии (в отличие от эпидермоидов, которые чаще внеосевые): в супраселлярной цистерне, субфронтально, вокруг моста и, очень редко парапиниально, периорбитально, в IV желудочке, в области конского хвоста и интрадиплоидно. От эпидермоидных кист на МРТ головного мозга их отличает только выраженная неоднородность структуры, кроме того, они всегда яркие на Т1-взвешенных МРТ головного мозга за счёт большого содержания липидов. При разрыве и прорыве в субарахноидальное пространство в нём появляется уровень, на Т1-взвешенных МРТ головного мозга светлый жир плавает на ликворе.
Липома представляет собой скопление в субарахноидальном пространстве зачаточных жировых клеток с примесью коллагена. Происходят липомы из остатков примитивной эмбриональной оболочки. Эта мальформация оболочек мозга связана с нарушением дифференцировки мезенхимы на мягкую мозговую оболочку и субарахноидальное пространство. Частота липомы составляет менее 0.5% от внутричерепных образований. Обычно липомы локализуется в мозолистом теле, в межполушарной щели, воронке гипофиза и гипоталамусе, реже вокруг червя мозжечка и пластины четверохолмия и мосто-мозжечковом углу и Липомы мозолистого тела сочетаются с его агенезией и в 60% случаев с распространением на сосудистое сплетение. При МРТ головного мозга липома четко очерчена, без отека вокруг и масс-эффекта, кость не разрушает. Структура образования чаще однородная, жировой интенсивности сигнала – то есть выраженно гиперинтенсивная на Т1-взвешенных МРТ и немного менее интенсивная по отношению к ликвору на Т2-взвешенных МРТ. Иногда встречаются неоднородные липомы с участками низкого сигнала от кальцинатов и сосудов, проходящих ее насквозь. При сомнениях в диагнозе надо выполнить МРТ головного мозга с подавлением жира или можно сделать КТ. На КТ липома всегда резко гиподенсна и может содержать включения кальция.
МРТ головного мозга. Сагиттальная Т1-взвешенная МРТ. Липома мозолистого тела.
Эпендимальные кисты встречаются очень редко. Они представляют собой врождённую отшнуровку внутри желудочков или цистернах . На МРТ головного мозга контур кисты четкий, сигнал ликворной интенсивности или чуть светлее за счет отсутствия пульсации и примеси белка, структура однородная. В отличие от кист прозрачной перегородки она не расщеплена, а смещена.
Арахноидальные кисты представляют собой скопление ликвора между листками расщепленной паутинной оболочки. Арахноидальная киста обычно не сопровождается другими мальформациями. Незначительная часть арахноидальных кист имеет приобретенное происхождение – следствие лептоменингита, операции или кровоизлияния. Частота составляет около 1% от внутричерепных образований. Соотношение полов М:Ж, как 4:1. Типичная локализация – средняя черепная ямка (в области Сильвиевой борозды 50%), межполушарная щель, мосто-мозжечковый угол (11%), за скатом или на уровне четверохолмия (10%), в области червя мозжечка (9%), реже в области межножковой и предмостовой цистерн (3%), а также супраселлярной и хиазмальной цистерн. Ретроцеребеллярная арахноидальная киста довольно часто встречаются за мозжечком и отличима от mega cisterna только по неизменённой задней черепной ямке. Содержимое кисты чисто ликворное, стенки гладкие, чётко очерченные, внутри кисты могут быть перегородки. Мелкие арахноидальные кисты очень трудно увидеть. Меняя ширину окна и его уровень на Т1-взвешенных МРТ изображениях можно заметить, что киста чуть светлее ликвора. Дифференциальная диагностика с эпидермальными кистами лучше осуществляется с помощью МРТ последовательности FLAIR. Эпидермальные кисты становятся яркими, в отличие от гипоинтенсивных арахноидальных.
Нейроглиальные (нейроэпителиальные) кисты – врождённые кисты различной этиологии, локализующиеся в паренхиме мозга или в области сосудистого сплетения желудочков. Обычно округлые, с гладкими стенками. Очень часто такие кисты сочетаются с аномалиями развития: отсутствием прозрачной перегородки и полимикрогирией. При МРТ головного мозга содержимое кист ликворное, иногда с небольшой примесью белка.
Лептоменингеальным кистам посвящена специальная статья.
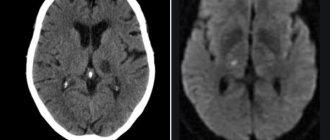
Коллоидная киста – это врождённое нейроэпителиальное образование. Коллоидная киста выстлана эпителием и имеет фиброзную капсулу. Она составляют около 1-2% объемных внутричерепных образований. Обычно диагностируются в возрасте между 30 и 50 годами. При МРТ головного мозга видно, что киста всегда расположена в переднее-верхнем отрезке III желудочка между отверстиями Монро. Контур ее четкий, форма округлая, содержимое бывает неоднородное. Размер от 3 мм до 4 см, при больших размерах она закрывает отверстия Монро и вызывает окклюзионную гидроцефалию. Сигнал зависти от примеси белка к ликвору. При наличии белкового мукоидного содержимого киста гиперинтенсивна на Т1-взвешенных МРТ и гипоинтенсивна на Т2-взвешенных МРТ, но встречаются варианты гиперинтенсивные на томограммах обоих типов кольцевидные или смешанные . Контрастирования не наблюдается.
КТ и МРТ головного мозга. Коллоидная киста III желудочка.
Киста кармана Ратке представляет собой редко встречающееся образование из остатков эмбриональной эктодермы (щель Ратке), расположенное между долями гипофиза. Выявляется в любом возрасте, но чаще в 50-60 лет. Клинические проявления связаны с масс-эффектом. При головного мозга выявляется небольшая (3-5 мм) киста с четким контуром, без отека вокруг, однородная по структуре. Сигнал зависит от содержимого. При серозном содержимом сигнал типично жидкостный, при мукоидном киста светлая на Т1-взвешенных МРТ. В редких случаях киста достигает больших размеров и даже выходит за пределы седла. Стенка кисты иногда усиливается при контрастировании.
МРТ головного мозга. Т2-взвешенная корональная МРТ. Киста кармана Ратке.
Пинеальная киста расположена в проекции шишковидной железы. Встречается с частотой 4-11%. Размеры обычно не превышают 1 см, но изредка встречаются больших размеров. В таких случаях она вызывает окклюзионную гидроцефалию. При головного мозга она имеет все признаки кисты с примесью белка в жидкости, то есть немного светлая на Т1-взвешенных. Изредка встречается геморрагическое содержимое. Киста может контрастироваться по периферии.
МРТ головного мозга. Сагиттальная Т1-взвешенная МРТ. Пинеальная киста.
Кисты средней линии – киста прозрачной перегородки (cavum septi pellucidi), полость Верге (cavum Vergae) и киста промежуточного паруса (cavum veli interpositi) – являются нормальными структурами головного мозга плода. В течение 6 месяцев после рождения у большинства людей они запустевают, но могут и сохраниться, визуализируясь при этом на МРТ головного мозга. По-видимому, эти полости не имеют клинического значения и относятся к случайным находкам при томографии. Киста прозрачной перегородки (еще называют V желудочком) является медиальной стенкой боковых желудочков и ограничена спереди коленом мозолистого тела, сверху мозолистым телом и сзади столбами свода . Полость Верге представляет собой продолжение кисты прозрачной перегородки кзади и расположена между телами желудочков . Обычно обе кисты сочетаются. Киста промежуточного паруса расположена в крыше III желудочка (tela choroidea), между треугольниками боковых желудочков на уровне отверстий Монро. Она ограничена сверху мозолистым телом, cзади цистерной четверохолмия и снизу III желудочком.
При МРТ в СПб мы обращаем внимание на возможность не только врожденных, но и редких состояний, к которым относятся приобретенные кисты головного мозга, причиной которых могут быть:
- последствия ОНМК
- опухолевые кисты
- паразитарные кисты
МРТ головного мозга. Корональная Т1-взвешенная МРТ. Многокамерные эхинококковые кисты.
Кисты головного мозга одинаково хорошо видны в высоких полях и низкопольных открытых МРТ. МРТ СПб дает место выбора выполнения МРТ.
Оставить отзыв.
МРТ в Санкт-Петербурге USA
Морфология
Внутрижелудочковая нейроэпителиальная киста
Внутрижелудочковая нейроэпителиальная киста возникают из сосудистого сплетения, как правило, на уровне клубочка в треугольнике из бокового желудочка. В таком месте, они часто являются двусторонними, и, как правило, не требуют никакого лечения. Однако они могут увеличиваться из-за скрытной деятельности волоскового эпителия.
Рис.1 Киста щели Биша (киста хориоидной щели)
Благодаря взаимосвязи между хориоидальной щелью и сосудистого сплетения, кисты, связанны с хориоидной щелью считаются нейроэпителиального происхождения, хотя они также были классифицированы среди паутинных кист. Из-за их расположение близко к гиппокампу, который часто сжимается, они может вызвать сложные парциальные припадки.
Рис.2 Интрапаренхимальные НК
Интрапаренхимально расположенные нейроэпителиальная киста очень редки. Дифференциация от расширенных периваскулярных пространств (см. ниже) может оказаться невозможной на изображениях, хотя расположение в перекомиссуральном или перивентрикулярных областях и множественность решительно выступаем в сторону дилатации периваскулярных пространств. Иногда, с высоким разрешением МРТ может позволить обнаружить крошечную полосу, соответствующую пространству входа сосуда. В отсутствии таких функций, они могут считается интрапаренхимальные NC. Несколько гистологически доказанных случаев показывали глио-эпендимальных элементы вдоль стенки кисты
Жидкостные коллекторы при анатомических вариантах
Жидкостные коллекторы, иногда как кисты по внешнему виду, могут быть результатом накопления СМЖ в не арахноидальных полостях, которые представляют парафизиологические вариации развития. Эти объёмы обычно вызывают небольшую деформацию смежных структур, и, как правило, находятся у малосимптоматичных или у полностью бессимптомных детей. Эти условия включают псевдокистозное расширение периваскулярных (то есть, Вирхова-Робина) пространств, полости прозрачной перегородки, полости Верге и пространство промежуточного паруса.
Расширение периваскулярных пространств (ПВП или пространства Вирхова-Робина)
Периваскулярные пространства — крошечные пространства, которые окружают артерии, артериолы, вены и венулы, которые проникают в паренхиму мозга. Вопреки тому, что обычно думали, что ПВП не являются непрерывными с субарахноидальным пространством. Скорее, они разделяются один (кора) или двойной (базальные ганглии) слой мягкой мозговой оболочки, что инвагинирует с проникающими артериями.
Таким образом, мягкая мозговая оболочка отделяет ПВП от субарахноидального пространства, и ПВС не заполнены СМЖ, а скорее с интерстициальной жидкостью, с пиа матер, действующий в качестве регулирующего раздела между двумя отсеками. ПВС также функционально важны в ликвидации высоко молекулярных веществ от мозга. Таким образом, блокирование таких путей может привести к накоплению этих веществ во внеклеточных пространствах мозга.
На снимках ПВП появляются как гладко отграниченные круглые, линейные параллельные области, которые по интенсивности сигнала как СМЖ. Таким образом, они ↓ на КТ, ↓ на T1, ↑ на T2 и ↓ на FLAIR. Перифокальный глиоз отсутствует. Они, как правило, группируются вокруг передней комиссуры и нижние части базальных ганглиев, а также во внешней капсуле.
Рис.3
Перивентрикулярном регионы, особенно кзади вокруг треугольников, являются еще одним типичным расположением видных ПВП. В отличие от других областей, перивентрикулярные ПВП могут быть окружены гиперинтенсивным ободок на FLAIR в педиатрической возрастной группе. Это может отражать не полную миелинизацию белого вещества (то есть, терминальные зоны) или, возможно, спонгиозные изменения. В белом веществе, их ориентация, как правило, радиальная, отражая курс проникающих артерий в пределах паренхимы мозга.
Нормальный диаметр ПВП не превышает 5 мм в нормальных условиях. Однако, известны случаи откровенной дилатации ПВП, что может иметь место в отсутствие любого патологического состояния как анатомический вариант. «Гигантские» ПВС может достигать 3 см в диаметре и их может быть трудно отличить от нейроэпителиальных кист на изображениях. Признание радиальной ориентации или прямой визуализации центральный на МРТ высокого разрешения является полезным для правильного диагноза. Иногда, расширение ПВП может быть распространено и вовлекает оба полушария головного мозга.
Несколько патологических состояний могут быть охарактеризованы расширением ПВП. В педиатрической возрастной группе, это включает болезни накопления, такие как мукополисахаридозы (т.е. типы I и II). В этих расстройствах, блокирование ПВП, как полагают, приводит к накоплению аномальных материалов в ПВП. В таких случаях, ПВП расширение заметно включает в себя, кроме перивентрикулярного белого вещества — мозолистое тело. Таким образом, обнаружение нескольких каллозальных ПВС должна побудить метаболические исследования. Кроме того, ПВП могут предоставить маршрут для распространения ряд заболеваний, в том числе инфекции, воспаления, демиелинизация и опухоли.
Полость прозрачной перегородки и полость Верге
Прозрачная перегородка представляет собой тонкую двухслойную завесу расположенную между передними частями корпуса мозолистого тела выше, и передними колоннами свод и передняя спайкой ниже
Полость прозрачной перегородки (ППП) представляет собой виртуальную среднюю линию. Полость между двумя листками перегородки под мозолистым телом. Продолжение полости в пространство между гиппокампальной спайкой ниже, и каллозального перешейка и валика выше, называется полость Верге (ПВ).
ППП присутствует у большинства (т.е. 97%) лиц, в 85% в 2 месяца, а в 41% через 3 месяца послеродового возраста, в то время как это обнаруживается в 12% -20% зрелых мозгов. CV обнаруживается в 100% плодов на 6 месяцев беременности но только у 30% лиц в перспективе; заболеваемость у зрелых мозгов составляет 1% -3%. Франк дилатация ППП и резюме часто представляет случайный вывод в нейровизуализации выполнены для ряда причин.
Головные боли являются частым беспокойством, хотя трудно соотнести головные боли с дилатационной ППП/ПВ. Увеличение распространенности аномальной ППП/ПВ было отмечено у пациентов с детства больных шизофренией и другими аффективными расстройствами. Увеличение распространенности аномальной ППП также рассматривалось маркером задержки неврологического развития.
На снимках, узнавание ППП/ПВ простое. Дилатация ППП, либо изолировано, либо связано, как полагают, с кистой, когда она превышает 10 мм в поперечном диаметре. На сагиттальных изображениях отделяется смещение свода вниз от мозолистого тела, что является типичной находкой.
Прогрессивное расширение вены отмечается у нескольких лиц, либо как единичное изменений или совместно с желудочковой дилатацией.
Рис.4
Киста прозрачной перегородки. Рис.4а и Киста промежуточного паруса Рис.4b Рис. 4c
Киста промежуточного паруса
Промежуточный парус образует крышу III желудочка и состоит из двойного слоя мягкой мозговой оболочки, которая составляет сосудистое тело, включающего сосудистое сплетение из третьего желудочка, расширяющегося от шишковидного тела к отверстиям Монро.
Киста промежуточного паруса (КПП) является потенциальным пространством помещенным между задней частью третьего желудочка ниже и спаечной пластиной выше. Анатомия КПП еще предмет дискуссий. КПП был по разному описан как лежащий выше сосудистого тела третьего желудочка или в пределах двойного слоя мягкой мозговой оболочки, а так же быть выше, или содержать, внутренние мозговые вены.
Однако, все авторы сходятся что КПП имеется, вопреки отдельно существующим полостям прозрачной перегородки и полости Верге, не исключается при этом из путей потока СМЖ и действительно сообщается кзади с субарахноидальных пространством цистерны четверохолмия. КПП присутствует у 2%-3% детей старше 2 лет и, как правило, является случайной находкой, хотя имелись сообщения о связи с психической и двигательной отсталостью развития, эпилепсией, и инфантильным аутизмом.
Кистозную дилатацию КПП лучше оценивать на сагиттальном изображении МРТ, образуя полость заполненную СМЖ, что лежит ниже перешейка и валика мозолистого тела и не распространяется вентральнее столбов свода. Парные внутренние мозговые вены обычно расположены вблизи и на боковых сторонах сосудистого сплетения III желудочка, а затем направлены кзади под валика мозолистого тела и присоединяются к вене Галена.
Наличие кистозной дилатации КПП под валиком мозолистого тела сопровождается нисходящим отклонением внутренних церебральных вен, в то время как свод остается на месте. Это представляет собой заметное отличие КПП от проявление полости Верге.
Киста прозрачной перегородки
Если говорить о прозрачных перегородках (киста Верги) , то это две тонкие пластины мозгового вещества с щелью, которые, по сути, будут разделены. Эта щель расположена в области между сводом и передней частью мозолистого тела. У некоторых людей диаметр кисты составляет 1-2 мм, тогда как в других вариантах кисты вырастают до нескольких сантиметров. На сегодняшний день существует много классификаций этой патологии. Для начала нужно сказать, что киста прозрачной перегородки может быть врожденной (образованной в мозге плода во время внутриутробного развития) или приобретенной (образованной после рождения, у детей или взрослых). Кроме того, кисты разделяются, учитывая их локализацию. Например, у некоторых пациентов киста находится в передней зоне межжелудочковой перегородки. Иногда она расположен в мозжечке. Эти факторы, разумеется, необходимо учитывать при лечении кисты.
Киста прозрачной перегородки в основном формируется в период внутриутробного развития. Согласно статистическим данным, около 60% детей (и 100% недоношенных детей) рождаются с кистой в головном мозге.
Что касается причин, то они выглядят примерно одинаково, независимо от того, появляется ли киста во взрослой жизни или во время развития плода:
- заболевания, сопровождающиеся воспалением оболочек головного мозга;
- травмы и заболевания, сопровождающиеся кровоизлияниями в мозг;
- различные степени сотрясения;
- заболевания инфекционного происхождения, особенно те, которые затрагивают мозговые оболочки.
Фактически, в большинстве случаев присутствие кисты прозрачной перегородки в мозге клинически не проявляется — пациент даже не подозревает о проблеме. Более того, киста прозрачной перегородки головного мозга, размер которой не слишком велик, обычно обнаруживается случайно во время диагностики другого заболевания. Иногда киста
начинает сдавливать соседние отделы мозга, время от времени блокируя отверстие Монро. На какие симптомы следует обратить внимание? Пациенты, как правило, жалуются на следующее :
- сильные головные боли, которые возникают внезапно и так же внезапно исчезают;
- повышенное внутричерепное давление;
- нарушение работы слухового аппарата — пациенты отмечают уменьшение или ухудшение слуха, появление шума в ушах;
- некоторые пациенты жалуются на ощущение сдавливания в области головы.
Естественно при лечении кисты , важно определить первичное заболевание и провести соответствующее лечение, будь то инфекция или воспалительный процесс. При повышении внутричерепного давления пациентам назначают препараты, которые нормализуют циркуляцию спинномозговой жидкости. Схема терапии обычно включает в себя осмотические диуретики ( удаляют избыток жидкости), средства для улучшения кровообращения в тканях мозга, ноотропные препараты. Быстрый рост кисты при отсутствии лечения представляет собой угрозу. В конце концов, киста сжимает сосуды и ткани, нарушение питания нейронов вызывает деградацию определенных структур мозга, из-за чего постепенно клетки теряют свои функции. Как правило, стабилизация внутричерепного давления и лечение первичного заболевания достаточно — киста постепенно уменьшается, а иногда даже исчезает сама по себе. К сожалению, это не всегда происходит, и некоторым пациентам нужна операция. Для начала, используя специальный зонд в стенке кисты образуют отверстие, через которое жидкость выходит в мозговой желудочек. В 80% случаев эта процедура позволяет избавиться от опухолей. Иногда отверстие между стенками кситы все еще остается закрыто, и врач может принять решение о необходимости шунтирования.
Источник информации
«Pediatric Neuroradiology. Brain. Head, Neck and Spine» Автор: Tortori-Donati, Paolo, Rossi, Andrea
Перевод выполнил — врач-рентгенолог, к.м.н. Власов Евгений Александрович, представленные рисунки — диагностические сканы мозга, взяты из личного архива Власова Е.А. не имеют отношения к «Pediatric Neuroradiology. Brain. Head, Neck and Spine» и могут быть найдены в DICOM архиве сайта.
Автор: врач-рентгенолог, к.м.н. Власов Евгений Александрович
Полная или частичная перепечатка данной статьи, разрешается при установке активной гиперссылки на первоисточник
Если у вас остаются сомнения в выводах по результатам вашего МРТ — вы можете заказать пересмотр вашего исследования с подробной расшифровкой здесь:
Киста головного мозга (Церебральная киста)
Арахноидальная киста
чаще имеет врожденный или посттравматический характер. Расположена в мозговых оболочках на поверхности мозга. Наполнена цереброспинальной жидкостью. По некоторым данным, до 4% населения имеют арахноидальные кисты головного мозга. Однако клинические проявления наблюдаются лишь в случае большого скопления жидкости в кисте, что может быть связано с продукцией ликвора выстилающими полость кисты клетками. Резкое увеличение размеров кисты угрожает ее разрывом, приводящим к смертельному исходу.
Киста шишковидной железы
(пинеальная киста) — кистозное образование эпифиза. Отдельные данные свидетельствуют о том, что до 10 % людей имеют малые бессимптомные пинеальные кисты. Кисты диаметром более 1 см отмечаются намного реже и могут давать клиническую симптоматику. При достижении значительных размеров, киста шишковидной железы способна перекрывать вход в водопровод мозга и блокировать ликвороциркуляцию, обуславливая окклюзионную гидроцефалию.
Коллоидная киста
составляет около 15-20% внутрижелудочковых образований. В большинстве случаев располагается в передней области III желудочка, над отверстием Монро; в отдельных случаях — в IV желудочке и в районе прозрачной перегородки. Наполнение коллоидной кисты отличается большой вязкостью. Основу клинических проявлений составляют симптомы гидроцефалии с приступообразным нарастанием цефалгии при определенных положениях головы. Возможны поведенческие расстройства, снижение памяти. Описаны случаи возникновения слабости в конечностях.
Киста сосудистого сплетения
образуется при заполнении цереброспинальной жидкостью пространства между отдельными сосудами сплетения. Диагностируется в различном возрасте. Клинически проявляется редко, в отдельных случаях может давать симптоматику внутричерепной гипертензии или эпилепсии. Зачастую кисты сосудистых сплетений выявляются по данным акушерского УЗИ на 20-й неделе беременности, затем они самостоятельно рассасываются и примерно к 28-й неделе внутриутробного развития уже не обнаруживаются на УЗИ.
Дермоидная киста
(эпидермоид) является аномалией эмбрионального развития, при которой клетки, дающие начало коже и ее придаткам (волосам, ногтям), остаются внутри головного мозга. Содержимое кисты наряду с жидкостью представлено элементами эктодермы (волосяными фолликулами, сальными железами и т. п.). Отличается происходящим после рождения быстрым увеличением в размерах, в связи с чем подлежит удалению.