Центр по лечению боли
Терехова
Анна Борисовна
Стаж 9 лет
Врач-невролог-алголог, врач по лечебной физкультуре, врач-реабилитолог, Член Союза Реабилитологов России.
Записаться на прием
При попадании в нервную ткань возбудитель сифилиса дает характерные симптомы, которые позволяют выделить данный случай в отдельное заболевание. Это нейросифилис, хорошо известный современной медицине, но остающийся одной из сложных патологий в плане диагностики и лечения. В последние годы в мире отмечается рост случаев этого заболевания, а его клинические проявления отличаются в каждом конкретном случае в зависимости от области поражения и интенсивности течения. Чаще развитие патологии происходит на второй или третьей стадии сифилитической инфекции, когда ее возбудитель – бледная трепонема – распространяется по организму вместе с кровотоком.
Что такое нейросифилис?
Сифилис — это венерическое инфекционное заболевание, возбудитель которого — бактерия Treponema pallidum (бледная трепонема). Заражение сифилисом обычно происходит через слизистые половых органов или рта, но впоследствии болезнь может затрагивать практически все системы организма. Нейросифилис возникает, когда инфекция поражает головной и спинной мозг.Как часто люди болеют сифилисом
Ошибочно считать, что сифилис ушёл в прошлое. В 2012 году Всемирная организация здравоохранения (ВОЗ) зарегистрировала 5,6 миллионов заражений сифилисом мужчин и женщин в возрасте от 15 до 49 лет. При этом довольно часто инфекция не лечится надлежащим образом и приводит к серьёзным осложнениям.
Американская медицинская ассоциация проводила обследование 233 пациентов, больных сифилисом. У 21% этих больных (50 человек) был диагностирован нейросифилис.
В России же с 2010 по 2014 год рост числа случаев заболевания нейросифилисом составил 73%.
Симптомы позднего сифилиса
Менинговаскулярная форма нейросифилиса маскируется под сосудистые нарушения. Симптомы включают в себя:
- умеренные головные боли;
- головокружение, слабость;
- параличи, парезы, нарушения речи;
- симптомы ишемического инсульта — потеря сознания, кома, нарушение функций головного мозга.
Спинная сухотка проявляется прогрессирующими параличами с болями в областях, соответствующих уровню поражения спинного мозга. Возможны:
- кинжальные боли, имитирующие приступы стенокардии, почечной или печёночной колики;
- онемение, чувство «мурашек» на коже, покалывание в подошвах, областях, соответствующих уровню поражения;
- нарушение функций тазовых органов — импотенция, недержание мочи и кала;
- нарушение тактильной и болевой чувствительности в областях, соответствующих уровню поражения;
- шаткость походки, ухудшение слуха, прогрессирующее снижение остроты зрения;
- возможны артрозы, артриты, остеопороз из-за нарушений питания тканей;
- из-за них также возникают язвы на коже стоп, ног, выпадают зубы, волосы, ногти, отмирают потовые железы;
- параличи нижних и верхних конечностей возникают спустя 10-20 лет от момента заражения сифилисом.
Гумма головного мозга — опухолеподобное образование из рубцово- и некротически изменённой нервной ткани. При возникновении может расти, приводя к симптомам, схожим с симптомами опухоли головного мозга. Изменения необратимы, обычно для частичного улучшения проводится оперативное лечение. Так как чаще всего гуммы образуются на основании мозга, возможны параличи, нарушения функции черепно-мозговых нервов, возможно внутричерепное давление из-за нарушения циркуляции спинномозговой жидкости. Исход прогрессирующей гуммы — полный паралич.
Спустя 10-20 лет болезнь превращает человека в слабоумного урода, неспособного выполнять элементарные действия, обслуживать себя, лежачего и безнадёжного больного. Так выглядит запущенный нелеченый нейросифилис; симптомы, прогрессируя, делают диагноз явным. Жить такой человек будет, но недолго и очень плохо.
К счастью, благодаря широкому внедрению анализов на сифилис, такие формы болезни встречаются крайне редко. По правилам обследование на эту инфекцию проводится ежегодно при диспансерном осмотре по месту жительства или при приёме на работу. Это особенно актуально, так как известны случаи заражения сифилисом бытовым путём, при обращении за услугами косметолога или стилиста. Единственная царапина, поставленная невнимательным парикмахером, при инфицированном инструменте, способна вызвать болезнь. Для заражения достаточно 1-2 спирохеты.
Пути передачи сифилиса
Основной способ заражения сифилисом — через половой акт. Заразиться можно при вагинальном, анальном и оральном сексе.
Возможна также передача сифилиса через иглу (при использовании одного шприца с сифилитиком) или при переливании крови (если здоровому человеку перелить кровь больного донора). Этот вид заражения сифилисом чрезвычайно редкий, так как в настоящее время донорскую кровь тщательно проверяют перед переливанием.
Важно помнить, что заболеть может каждый человек, ведущий половую жизнь. В группе риска по сифилису находятся:
- больные ВИЧ-инфекцией и СПИДом;
- работники сферы интимных услуг и их клиенты;
- люди, практикующие незащищённый секс;
- наркоманы;
- люди, проходящие прединфекционную профилактику (ежедневный приём специальных лекарств ВИЧ-положительными пациентами. Такая профилактика не позволяет ВИЧ распространиться в организме и минимизирует риск заражения через половой акт или шприц, но не защищает от болезней, передающихся половым путём, в том числе от сифилиса).
Врождённый нейросифилис Новорожденные могут заразиться сифилисом от матери. Бактерия проникает в кровь плода через плаценту. Риск заражения ребёнка высок, если беременность наступила на третий год после заражения женщины инфекцией. Врождённый сифилис характеризуется высыпаниями на коже (красные пузыри и сыпь), трещинами вокруг рта, кровотечением из носа. Возможны судороги и припадки, глухота. У детей старше двух лет возникают проблемы со зрением, появляются язвы у рта и носа. Поражается спинной мозг, плохо растут зубы и кости. Если инфицированная мать вовремя обратится за лечением, прием лекарств (пенициллина) излечит и плод. Если же лечение начато поздно (менее чем за 4 недели до родов), возможность инфицирования плода возрастает.
Диагностика заболевания
Если пациент наблюдает у себя какие-либо из перечисленных симптомов, ему нужно записаться на консультацию к неврологу. Врач проведет необходимые диагностические мероприятия, к которым относятся:
- визуальное обследование;
- люмбальная пункция;
- забор спинномозговой жидкости;
- серологический анализ крови;
- компьютерная и магнитно-резонансная томография головного мозга.
В группу риска традиционно включаются больные обычным сифилисом, которым надо посещать невролога регулярно, чтобы предупредить появление осложнений.
Если пациент жалуется на симптомы, связанные с ухудшением зрения, то ему назначается консультация окулиста с дальнейшим исследованием глазного дна.
Причины развития нейросифилиса
Главная опасность сифилиса в том, что на ранних этапах развития, длящихся иногда много лет, он может практически никак себя не проявлять, а после и вовсе уходит в подполье — скрытую фазу. При этом все симптомы исчезают, и здесь кроется главная опасность недуга. Иногда по прошествии многих лет недиагностированный или недолеченный сифилис заявляет о себе — развивается третичный сифилис. От третичного сифилиса могут страдать практически все органы и системы человека, включая сердце, почки, печень, кости, суставы, глаза и кожа. Когда инфекция поражает центральную нервную систему, развивается нейросифилис. В этом случае больному грозят параличи, потеря памяти и слабоумие.
Разновидности нейросифилиса
Специалисты выделяют несколько видов нейросифилиса, каждый из которых имеет определенную симптоматику:
- латентный — не имеет ярко выраженной клинической картины, может быть обнаружен только в ходе анализа цереброспинальной жидкости;
- ранний — формируется на фоне первичного или вторичного сифилиса в первые несколько лет после заражения и затрагивает сосуды и оболочку головного мозга;
- поздний — возникает через 7-8 лет после проникновения в организм возбудителей сифилиса, уничтожает мозговые волокна и непосредственно нервные клетки.
Особую опасность нейросифилис представляет потому, что обычно обнаруживается внезапно и сразу поражает большую часть центральной нервной системы.
Классификация
Болезнь разделяют на две формы: раннюю и позднюю. Это разделение весьма условно, так как имптомы поражения нервной системы могут проявиться лишь через много лет после заражения. А у больных ВИЧ нейросифилис, наоборот, прогрессирует быстро.
К тому же бледная трепонема способна поразить какую-то одну часть организма человека и не затронуть другие. Такая избирательность приводит к тому, что симптомы всегда различны и невозможно дать чёткий прогноз течения болезни.
Ранняя форма
Ранняя форма соответствует поражению оболочек и основания головного мозга (сифилитический менингит) или кровеносных сосудов мозговых оболочек (менинговаскулярный нейросифилис). Сифилитический менингит проявляет себя в течение 2 лет после заражения. Если за это время анализы его не показали, нейросифилис не проявится. Период для проявления симптомов менинговаскулярного нейросифилиса составляет 5–10 лет.
Среди других ранних форм нейросифилиса:
- сифилитический менингомиелит (поражение спинного мозга);
- гипертрофический пахименингит (утолщение твёрдой мозговой оболочки);
- гуммы головного и спинного мозга (бессосудистые образования);
- сифилитические поражения периферической нервной системы (поражение нервной ткани вне головного и спинного мозга);
- цереброспинальная форма сифилиса (поражение белого вещества головного мозга).
Поздняя форма
Позднюю форму нейросифилиса, которая наступает через 15–25 лет после заражения, характеризуют слабоумие, приступы головной боли, затуманенность сознания, потеря памяти, истощение мышц и изменение устойчивости походки.
В этот период у больного могут развиться:
- сухотка спинного мозга (атрофия задних отделов спинного мозга);
- прогрессивный паралич (психоз вследствие поражения головного мозга);
- амиотрофический спинальный сифилис (поражение нервных клеток спинного мозга, приводящее к обездвиживанию);
- спастический спинальный паралич Эрба (паралич нижних конечностей).
Особенности клиники и диагностики раннего нейросифилиса на современном этапе.
Заболеваемость сифилисом нервной системы возрастает примерно на 15-25% в года.
В настоящее время не существует патогномоничных симптомов в диагностике раннего нейросифилиса и его клинических форм.
Различают ранний нейросифилис и поздний нейросифилис . Такое подразделение нейросифилиса условно: ранний нейросифилис может развиться спустя многие годы после заболевания сифилисом, наряду с этим, особенно при инфицировании ВИЧ, известны случаи раннего проявления табопаралича и спинной сухотки.
В настоящее время в раннем нейросифилисе выделяют:
1) асимптомный нейросифилис;
2) сифилитический менингит
3) менинговаскулярный нейросифилис.
О.К.Шапошников и И.И.Мавров приводят расширенную клиническую классификацию:
1) скрытый или латентный сифилитический менингит;
2) базальный менингит или менингоневритическая форма сифилитического менингита;
3) острый генерализованный или манифестный сифилитический менингит;
4) сифилитическая гидроцефалия;
5) сифилитический менингомиелит;
6) ранний менинговаскулярный сифилис.
Таким образом, остаётся спорным ряд положений – есть ранний нейросифилис или это нейросифилис в целом, выделять или нет асимптомный ранний нейросифилис.
Широкое применение антибиотикотерапии повлекло за собой заметный патоморфоз сифилиса, протекающего в настоящее время с атипичными и малосимптомными поражениями нервной системы.
Асимптомный нейросифилис. Данная форма характеризуется отсутствием клинических неврологических симптомов. Диагностика основана на исследовании ликвора, в котором выявляется повышенный уровень содержания белка, положительные RW и VDRL. Изменения одного или нескольких из этих показателей обнаруживается у 20-30% больных с нелеченым сифилисом после 2 лет течения болезни. Риск прогрессирования бессимптомного нейросифилиса и перехода его в симптоматический в 2-3 раза выше у лиц европеоидной расы по сравнению с негроидной и в 2 раза выше у мужчин, чем у женщин
Скрытый или асимптомный сифилитический менингит.
Наиболее частая форма раннего нейросифилиса. При первичном сифилисе асипмптомный менингит констатируется в 4% случаев, при вторичном свежем – в 15-25%, при вторичном рецидивном – в 30-50%.
Как правило, клинические симптомы отсутствуют. Иногда отмечаются головная боль, головокружение,. Диагноз скрытого менингита у больных ранним сифилисом устанавливают по изменениям в спинномозговой жидкости.
Менингоневритическая форма сифилитического менингита или базальный менингит встречается в 10-20% всех случаев раннего нейросифилиса. Протекает подостро. Отмечаются слабовыраженные менингиальные симптомы: головная боль, усиливающаяся по ночам, головокружение, иногда тошнота, рвота. Одним из проявлений базального менингита является поражение черепно-мозговых нервов – прежде всего, зрительных и слуховых.
В глазном яблоке чаще развиваются ирит (иридоциклит), сопровождающийся болевым синдромом, фотофобией, слезотечением, перикорнеальной инъекцией склеры, ослаблением зрения и хориоретинит.
При вовлечении в процесс зрительного нерва (чаще – одностороннее) ухудшается центральное зрение, суживаются поля зрения, больные отмечают появление тёмных пятен и “мушек” перед глазами.
При неврите слухового нерва прежде всего снижается костная проводимость (костно-воздушная диссоциация), что является патогномоничным для раннего нейросифилиса и может оставаться единственным признаком, даже при отрицательной реакции Вассермана.
Вестибулярные расстройства при сифилисе отражают обязательное вовлечение центральных отделов анализатора – головокружение в виде качки, уплывание пола из-под ног, отсутствие вестибулярной иллюзии противовращения.
Острый генерализованный сифилитический менингит , сифилитическая гидроцефалия встечаются крайне редко. Сифилитический менингомиелит возникает через 1-3 года после инфицирования. Отмечаются снижение или исчезновение сухожильных рефлексов. При этом развиваются параличи нижних конечностей с расстройством функции органов малого таза. Симптомы появляются рано и быстро регрессируют на фоне специфического лечения. Ранний менинговаскулярный сифилис характеризуется умеренным вовлечением в процесс мозговых оболочек. Клиническая картина довольно разнообразна: головная боль, интермиттирующие очаговые нарушения мозгового кровообращения с эпизодами дизартрии и анартрии, альтернирующие припадки, нарушения памяти, поражение черепно-мозговых нервов, нарушение чувствительности, гемипарезы.
Опираясь только на клинические проявления, нельзя с высокой долей достоверности давать заключение о специфическом поражении нервной системы. Поэтому, особый упор делается на лабораторную диагностику, призванную разрешить спорные вопросы о вовлечении нервной системы в сифилитический процесс.
Общепринятыми характеристиками ликвора являются: количество клеточных элементов, общее количество белка, результаты глобулиновых реакций Панди, Нонне-Апельта, реакции Ланге с коллоидным золотом, комплекса серологических реакций (КСР), РИФ-ц, РИФ-10 В норме цитоз в спинномозговой жидкости не превышает 6 × 106/л, а уровень белка не превышает 0,45 г/л.
Когда состояние спинномозговой жидкости оценивали по количеству клеточных элементов, общему количеству белка, глобулиновым и коллоидным реакциям и реакции Вассермана, то патологический ликвор выявлялся у 17,3-31% больных сифилисом.
С внедрением в практику чувствительных серологических тестов (РИФ, РИТ) частота регистрации патологических изменений в ликворе возросла до 45,8-68,3%.
Чувствительность реакции Вассермана с ликвором при нейросифилисе с использованием кардиолипинового антигена составляет 63%, трепонемного антигена – 84%, антигена из атипичных форм культуральных бледных трепонем – 92%.
Ложноположительные результаты серологических реакций с ликвором отмечаются в случаях артефактной эритроцитрахии а также могут быть обусловлены:
1) заболеваниями, вызванными возбудителями со сходной антигенной структурой (фрамбезия, беджел, пинта, риккетсии, трепонемы полости рта и гениталий, лептоспиры);
2) техническими погрешностями при постановке реакции.
Следует учитывать, что ВИЧ-инфекция может существенно менять серологические реакции при сифилисе, что может отразиться и на результатах исследования ликвора. Отрицательные результаты КСР с ликвором не исключают нейросифилис.
Широко используемым на сегодняшний день за рубежом специфическим тестом является флюоресцентный тест абсорбции трепонемных антител (РИФ-абс,). Данный тест используется как «золотой стандарт».
В России РИФ, применительно к ликвору, используется в варианте РИФ-ц, то есть – с неразведённым ликвором.
Однако группа РИФ — тестов сложна в плане реализации. Каждый результат должен быть считан и оценен именно высококвалифицированным специалистом, что исключает автоматизацию и постановку реакций с большим количеством сывороток.
Реакцией гемагглютинации с ликвором, применяемой за рубежом, является ТРНА . При этом используется РПГА-индекс, рассчитываемый по формуле.
Прогресс во многих областях биологии и медицины в значительной мере связан с широким использованием количественных иммунологических методов, среди которых наибольшее распространение получили твердофазные варианты радиоиммунного анализа (РИА) и иммуноферментного анализа (ИФА).
Кроме того, в постановке диагноза нейросифилиса может помочь и выявление иммуноглобулинов в ликворе методом радиальной иммунодиффузии в геле и определение концентрации свободных лёгких цепей с помощью электрофореза с иммуноблотингом.
Полимеразная цепная реакция для выявления специфических последовательностей ДНК патогенных трепонем в цереброспинальной жидкости была применена в 1990 году.
Специфичность метода для образцов спинномозговой жидкости — 71%. Остаётся невыясненным вопрос — отражает ли наличие трепонемной ДНК присутствие жизнеспособных трепонем или это остатки генетического материала разрушенных микроорганизмов.
Суммирование литературных данных, касающихся использования рутинныхс серологических методов диагностики (РИФц, и серологические реакции с кардиолипиновым антигенам), позволяют упрощенно сформулировать алгоритм их интерпретации при исследовании СМЖ: отрицательный результат тестирования в РИФц. позволяет исключить поражение ЦНС; положительный результат в РИФц. не подтверждает поражение ЦНС; отрицательный результат в реакциях с кардиолипиновым антигеном не исключает поражение ЦНС; положительные реакции с кардиолипиновым антигеном с высокой степенью вероятности указывают на специфическое поражение ЦНС. Нетрудно представить, с какими сложностями сталкиваются клинические врачи с учетом необходимости совместной оценки результатов комплекса серологических методов. Учитывая возможность получения искаженных результатов (ложноположительных и ложноотрицательных) в каждом из тестов, лабораторное подтверждение диагноза нейросифилиса и вовсе становится трудновыполнимым и несоответствующим требованиям сегодняшнего дня.
При лечении нейросифилиса приоритетное значение придаётся методам, способствующим проникновению антибиотика через гематоэнцефалический барьер в трепонемоцидной концетрации.
Повышению концентрации пенициллина в ликворе способствуют: повышение температуры тела, введение гистамина, гиалуронидазы, лидазы, эуфиллина, пробеницида.
Воспаление мозговых оболочек снижает скорость элиминации антибиотиков. Увеличение доз парентерально вводимого пенициллина ведёт к возрастанию уровня антибиотика в ликворе, но не пропорционально. Пик концентрации антибиотика в ликворе отмечается через 2-4 часа после парентерального введения..
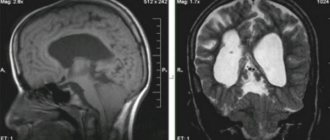
С помощью магниторезонансной томографии (МРТ) головного и спинного мозга определяется топический диагноз, форма нейросифилиса и проводится дифференциальная диагностика между нейросифилисом и различными другими неврологическими заболеваниями, в частности, новообразованиями, инсультными неспецифической этиологии.
Установление диагноза нейросифилиса невозможно без проведения ликворологического исследования, с учетом 4-х показателей: цитоза, белка, КСР, РИФ (РИФ с цельным ликвором).
Врач дерматовенеролог, наблюдающий пациента по окончании лечения, привлекает консультанта невролога для осмотра пациента 1 раз в 6 месяцев (по мере необходимости). Дерматовенеролог организует также консультации других специалистов.
Первое контрольное исследование ликвора проводится через 6 месяцев после окончания курса терапии, далее 1 раз в 6 месяцев в пределах 3-х лет после установления диагноза.
Цитоз быстро реагирует на специфическую терапию, следовательно, резкое снижение числа клеток является критерием адекватности проводимого лечения. Белок зачастую снижается значительно медленнее и в течение 2 лет может оставаться патологическим. Крайне важным является пусть медленное, но снижение белка. КСР в ликворе в течение 1 года после лечения может оставаться позитивным, но с тенденцией к снижению. РИФц долгое время сохраняется положительной в ликворе, поэтому не может использоваться как критерий излеченности.
Проведение контрольных пункций в сроки 1 раз в 6 месяцев необходимы по двум обстоятельствам:
- По данным различных автор% ов, после адекватного специфического лечения примерно в 30случаев возможен клинический и серологический рецидив нейросифилиса;
- Данные ликворологического исследования являются критерием для назначения дополнительного курса специфической терапии.
Ходосевич Е.В .к.м.н.,,И.Н.Теличко д.м.н. профессор
Симптомы сифилиса
Инкубационный период сифилиса длится от месяца до полугода, после чего узнать о наличии инфекции можно, обнаружив на теле характерные язвы (твердый шанкр). Они являются первым ярким симптомом и соответствуют первичной стадии болезни.
Сифилитическая сыпь на ладонях, стопах или других частях тела, характерная для вторичного сифилиса, появляется через 2–3 месяца после заражения. К этому времени возбудитель уже попал в кровь, и сыпь — это ответ иммунной системы на поражение болезнью различных органов и тканей. У больных вторичным сифилисом может подниматься температура, они могут чувствовать ломоту в теле, их лимфатические узлы могут быть заметно увеличены.
Затем наступает бессимптомный период, который может длиться долгие годы. Однако отсутствие симптомов не означает выздоровления. В конце концов сифилис может вернуться, вызывая обширные поражения кожи, костей, нервной системы (нейросифилис).
Симптомы раннего нейросифилиса
Для раннего скрытого нейросифилиса характерны следующие симптомы:
- утомляемость, слабость в мышцах;
- сильные и умеренные головные боли, «тяжесть в голове»;
- шум в ушах, ухудшение слуха, головокружение;
- ухудшение памяти.
Острый сифилитический менингит сопровождается выраженной симптоматикой:
- сильные головные боли;
- головокружение, шум в ушах;
- сильная рвота без тошноты, не связанная с приёмом пищи или пищевыми погрешностями;
- лихорадка, высокая температура;
- патологические рефлексы;
- судороги;
- ухудшение зрения, сужение полей зрения, ассиметрия лица, опущение век, отклонение языка в сторону при вовлечении в воспалительный процесс черепно-мозговых нервов.
При вовлечении в процесс тканей головного мозга возможны инсульты, параличи, парезы нижних и верхних конечностей.
Симптомы нейросифилиса
У болезни нет чётко определённых симптомов. Они различаются в зависимости от того, какие структуры центральной нервной системы были затронуты инфекцией. Например, больной может страдать от бессонницы, головных болей, головокружения и припадков. Нейросифилис может вызывать нарушения зрения, приводить к неустойчивости походки и параличам (рис. 1), нарушению артикуляции.
Рисунок 1. Деформация суставов при сухотке спинного мозга. Источник: Robert Sumpter/CDC
Симптомы на разных стадиях
Клинические проявления нейросифилиса разделяют на 4 стадии.
Первая стадия
Для самой ранней стадии явные симптомы менингита еще отсутствуют, однако больной может испытывать:
- истощение и усталость,
- повышенную забывчивость,
- раздражительность,
- головные боли,
- проблемы со сном.
Вторая стадия
На второй стадии возникают симптомы, подтверждающие наличие менингита — воспаления мягких и твердых оболочек головного и спинного мозга.
Поражение оболочек мозга
Для лёгкой формы сифилитического менингита характерны:
- головная боль,
- головокружение,
- небольшие нарушения зрения и слуха.
Обострение сифилитического менингита
Острый менингит гораздо более тяжелый. Ему соответствуют:
- сильная головная боль,
- головокружение,
- шум в ушах,
- тошнота и рвота,
- повышение температуры тела до 38℃,
- напряженность затылочных мышц.
Базальный менингит
Этот вид менингита наблюдается примерно в 10% всех случаев раннего нейросифилиса. Для него характерны обычные для менингита симптомы (головная боль, головокружение), но проявляются они не так выраженно. Часто при базальном менингите оказываются поражены зрительные и слуховые нервы, в результате чего человек теряет слух и зрение.
Поражение твердой оболочки мозга
Твердые оболочки головного мозга редко поражаются сифилисом отдельно от мягких оболочек. Часто такое развитие болезни становится осложнением, вызванным разрушением костных тканей. Среди симптомов:
- чрезмерная возбудимость либо угнетенное состояние,
- боль при надавливании на кости черепа,
- головные боли,
- припадки,
- параличи,
- напряженность мышц затылка.
При поражении твердых оболочек спинного мозга, в свою очередь, наблюдаются:
- боль в затылке и шее,
- боль в области локтевого и срединного нервов,
- нарушения чувствительности и параличи.
Поражение спинного мозга
Спинной мозг может быть затронут болезнью, начиная с самых ранних форм нейросифилиса. При остром воспалении оболочек спинного мозга больной может чувствовать боли в спине вдоль позвоночника — в районе крестца, лопаток, шеи. При надавливании боль усиливается.
Наиболее частый вид поражения спинного мозга при сифилисе — сифилитический менингомиелит. Среди его симптомов:
- судороги,
- потеря эластичности мышц затылка,
- паралич рук и ног,
- атрофия мышц,
- задержка стула и мочи.
Третья стадия
К третьей стадии нейросифилиса относят сосудистые поражения головного и спинного мозга. При этом оболочки мозга также затронуты болезнью, а значит одновременно с характерными сосудистыми симптомами наблюдаются и симптомы менингита.
Поражение сосудов мозга
Поражение крупных сосудов приводит к инсультам разной степени тяжести. Инсульты, в свою очередь, могут вызывать:
- параличи,
- снижение интеллекта,
- нарушения психики,
- припадки,
- бред,
- галлюцинации.
Менинговаскулярный нейросифилис
При менинговаскулярном нейросифилисе могут наблюдаться:
- головные боли,
- головокружение,
- шум в ушах,
- бессонница,
- нарушение зрения,
- изменение поведения,
- потеря памяти,
- повышенная нервозность,
- потери сознания.
Возможны также: слабость мышц рук и ног, недержание мочи и кала, паралич нижних конечностей.
Четвертая стадия
Четвертая стадия нейросифилиса — самая редкая. Ее главный признак — образование гумм, опухоли, отделенные от основной ткани мозга.
Гумма мозга
Если гуммы формируются в головном мозге, среди симптомов могут присутствовать:
- повышение внутричерепного давления,
- потеря слуха и зрения.
Гуммы в спинном мозге могут вызывать:
- парез конечностей (нарушение связи между нервной системой и мышцами ног, в результате чего возникает ощущение, что ноги «не слушаются»),
- недержание мочи и кала.
Спинная сухотка
В случае спинной сухотки разрушаются задние корешки и канатики спинного мозга. Симптомы спинной сухотки:
- резкая боль в ногах и спине,
- покалывание и жжение в ногах,
- нарушение походки,
- плохая устойчивость,
- нарушенная координация,
- недержание или, наоборот, задержка мочи и кала,
- дисфункция полового члена,
- вытянутость лица с печальным выражением,
- зрачки не реагируют на свет (зрачки Аргайла – Робертсона).
Спастический спинальный паралич Эрба
Для спастического спинального паралича Эрба характерны:
- изменение походки (шаркающая походка, колени сводятся друг к другу),
- появление массовых рефлексов (слишком резкое реагирование мышц и сухожилий на раздражители).
Прогрессивный паралич
Прогрессивный паралич отличается постоянным нарастанием признаков слабоумия. Для него характерны:
- психоз, который проявляется изменением личности,
- плохая память,
- отклонения в поведении,
- галлюцинации,
- эмоциональная подавленность,
- эпилепсия,
- тремор,
- нарушение мышечных функций,
- расстройство речи,
- мочеиспускание, недержание кала.
Табопаралич
Табопаралич заключается в сочетании симптомов спинной сухотки и прогрессивного паралича. Неврологические осложнения в этом случае включают как ослабление рефлексов и парезы, так и усиливающиеся со временем проявления деменции.
Иногда нейросифилис никак не выдаёт себя, тогда необходима лабораторная диагностика. Чтобы установить наличие бессимптомного нейросифилиса, врач проводит исследование спинномозговой жидкости (ликвор). О болезни говорит повышенный уровень белка, положительная реакция Вассермана (RW) или положительный тест RPR (тест быстрых плазменных реагинов). Иногда пациент жалуется на головную боль и головокружение.
Сифилис — симптомы и лечение
Через какое время после контакта проявляются первые признаки
Первые симптомы сифилиса появляются в среднем через 21 день, но срок может удлиниться до трёх месяцев.
Внешние признаки сифилиса
Первичная сифилома (твёрдый шанкр) — симптом первичного периода сифилиса, признаком которого является эрозия или язва, возникающие на месте внедрения бледных трепонем в кожу или слизистые оболочки. Формирование шанкра начинается с возникновения небольшого красного пятна, через несколько дней оно превращается в узелок с коркой, при отторжении которой происходит обнажение безболезненной при пальпации эрозии или язвы овальной или округлой формы с чёткими границами.
Размеры твёрдых шанкров:
- обычные — 1-2 см в диаметре;
- карликовые — от 1 до 3 мм;
- гигантские — от 2 до 5 см.
Чаще шанкр является одиночным, но при многократных половых актах с инфицированным партнёром могут появляться множественные высыпания. К множественным шанкрам относят «биполярный» шанкр, при котором язвы возникают одновременно на разных частях тела, и «целующийся» шанкр на соприкасающихся поверхностях.
В 90-95 % случаев шанкр расположен в любой области половых органов. Тот факт, что его часто обнаруживают на основании полового члена, свидетельствует о неполной эффективности презерватива для предохранения от сифилиса. Крайне редко шанкры могут появляться внутри уретры, во влагалище и на шейке матки. Атипичной формой шанкра в области гениталий является индуративный отёк в виде обширного безболезненного уплотнения крайней плоти или больших половых губ.
Вне половых органов шанкры чаще всего встречаются в области рта (губы [10], язык [11], миндалины), реже — в области пальцев (шанкр-панариций) [5], молочной железы [3], лобка, пупка. Описаны казуистические случаи появления шанкров в области грудной клетки [12] и век.
Сифилитический баланит Фольмана [14] — это клинический вариант твёрдого шанкра, признаком которого являются пятна с чешуйками на головке полового члена, комбустиформный шанкр — напоминающий поверхностный ожог, герпетиформный — в виде группировки точечных микроэрозий [15], гипертрофический — симулирующий карциному кожи [16].
Сифилитическая лимфаденопатия (увеличение лимфатических узлов) — является симптомом первичного и вторичного периодов сифилиса.
Сифилитическая розеола (пятнистый сифилид) — проявление вторичного раннего врождённого и реже третичного периода сифилиса, возникающее у 50-70 % больных.
Поздняя розеола (эритема) Фурнье — редкое проявление третичного сифилиса, возникающее, как правило, спустя 5-10 лет после инфицирования. Характеризуется появлением крупных розовых пятен, часто сгруппированных в причудливые фигуры [17]. В отличие от розеол, при вторичном сифилисе пятна шелушатся и оставляют после себя атрофичные рубцы [18].
Папулёзный сифилид — симптом вторичного и раннего врождённого сифилиса, появляется при рецидиве заболевания в 12-34 % случаев. Представляет собой высыпания изолированных плотных узелков (папул) полушаровидной формы с гладкой поверхностью от розово-красного до медного или синюшного цвета. Зуда и болезненных ощущений нет, но если надавить на центр папулы, больные отмечают резкую болезненность (симптом Ядассона).
Широкая кондилома — наблюдается у 10 % больных. Бородавчатая поверхность папул, которые практически всегда сливаются в крупные конгломераты, мокнущая, эрозированная и часто покрыта серым зловонным налётом. Отмечается резкая болезненность при половых контактах и акте дефекации. В редких случаях широкие кондиломы могут располагаться под мышкой, под молочными железами, в складках между пальцами ног, в углублении пупка [5].
Пустулёзный сифилид чаще всего можно встретить у больных, злоупотребляющих алкоголем и наркотикам, инфицированных ВИЧ и при гематоонкологических заболеваниях [13].
Сифилитическая алопеция (облысение) —этим характеризуется нелеченый вторичный и ранний врождённый сифилис. Обычно появляется в 4-11 % случаев через несколько недель после появления первичной сыпи (свежей розеолы) и спустя 16-24 недели самопроизвольно регрессирует [4].
Пигментный сифилид (изменение окраски кожи) — проявление вторичного сифилиса в первые 6-12 месяцев после инфицирования. Клинически представляет собой чередование пигментных и депигментных пятен (сетчатая форма), причём вначале отмечается только гиперпигментация кожи. Депигментные (белые) округлые пятна диаметром 10-15 мм в области шеи (пятнистая форма) традиционно называют «ожерельем Венеры», а в области лба — «короной Венеры» [15]. Без лечения в течение 2-3 месяцев высыпания самопроизвольно регрессируют. Более редкой является «мраморная» или «кружевная» форма.
Сифилитическая ангина — симптом вторичного сифилиса, признаком которой является появление розеол и (или) папул на слизистой оболочке рта, зева, мягкого нёба. Если папулы локализуются на голосовых связках, появляется характерный «хриплый» голос. Иногда сифилитическая ангина — это единственное клиническое проявление болезни, и тогда она опасна в плане возможности полового (во время орального секса) и бытового инфицирования из-за высокого содержания трепонем в элементах сыпи.
Сифилитическая онихия (утолщение и ломкость ногтевых пластинок) и паронихия (воспаление околоногтевого валика) возникают на всех стадиях сифилиса и при раннем врождённом сифилисе [16].
Бугорковый сифилид (третичная папула) — основной симптом третичного периода сифилиса, который может появиться уже спустя 1-2 года с момента инфицирования. Но как правило возникает через 3-20 лет. Характеризуется появлением изолированных буровато-красных уплотнений размером до 5-10 мм, которые возвышаются над уровнем кожи и имеют гладкую и блестящую поверхность. Исходом существования бугорка всегда становится формирование рубца.
Сифилитическая гумма (гуммозный сифилид) характеризует третичный период и поздний врождённый сифилис. При этом возникает подвижный, безболезненный, чаще одиночный узел диаметром от 2 до 5 см в подкожной клетчатке. Гуммы могут возникать в мышечной и костной ткани, на внутренних органах. Чаще всего локализуются в полости рта, носа, зева и глотки, в итоге возникает перфорация твёрдого нёба с попаданием пищи в полость носа и «гнусавым» голосом, деформация хрящевой и костной частей носовой перегородки с образованием «седловидного» и «лорнетного» носа [18].
Симптомы нейросифилиса
- Глазные и зрачковые симптомы возникают в результате поражения зрительного и глазодвигательных нервов. К ним относятся: прогрессирующая потеря зрения, птоз — опущение века, анизокория — маленькие зрачки («глаза проститутки»), неодинаковая величина зрачков (симптом Байярже), зрачок Аргайл Робертсона — сужающиеся зрачки, когда пациент фокусирует взгляд на близком объекте, и не сужающиеся при направленном ярком свете, косое отклонение — при котором один глаз движется вниз, в то время как другой отклоняется вверх [16].
- Лабиринтная глухота — является проявлением нейросифилиса и позднего врождённого сифилиса вследствие поражения слухового нерва.
- Табетическая артропатия встречается у больных поздним нейросифилисом и проявляется чаще всего односторонним увеличением и лёгкой гиперемией (покраснением) суставов стопы и колена (сустав Шарко), которые в дальнейшем деформируется с возможным появлением язвенных дефектов кожи.
- Атаксическая походка — пошатывание во время ходьбы с закрытыми глазами вследствие снижения суставно-мышечной чувствительности.
- Неустойчивость в позе Ромберга —симптом нейросифилиса, при котором невозможно сохранять равновесие в положении стоя со сдвинутыми вместе стопами и вытянутыми вдоль туловища или вперёд руками с закрытыми глазами.
Симптомы висцерального сифилиса (со стороны внутренних органов) зависят от локализации процесса [16].
- Желтушность кожи и склер возникает при сифилитическом гепатите.
- Рвота, тошнота, потеря веса — при «гастросифилисе».
- Боли в мышцах (миалгии), суставах (артралгии), костях — при сифилитических гидрартрозах и остеопериоститах.
- Кашель с мокротой — при сифилитической бронхопневмонии.
- Боли в сердце — при сифилитическом аортите (мезаортите).
Характерным является так называемый «сифилитический криз» — приступообразные боли в области поражённых органов [8].
Симптомы раннего врожденного сифилиса:
- сифилитическая пузырчатка;
- сифилитический ринит;
- диффузная папулёзная инфильтрация;
- остеохондрит длинных трубчатых костей;
- псевдопаралич Парро — симптом раннего врождённого сифилиса, при котором отсутствует движение конечностей, но сохраняется нервная проводимость;
- симптом Систо — постоянный крик ребёнка — является признаком развивающегося менингита.
Симптомы позднего врождённого сифилиса:
- Паренхиматозный кератит характеризуется помутнением роговицы обоих глаз и наблюдается у половины больных.
- Сустав Клуттона (сифилитический гонит) — двухсторонний гидрартроз в виде покраснения, отёчности и увеличения суставов, чаще коленных.
- Ягодицеобразный череп характеризуется увеличением и выпячиванием лобных и теменных бугров, которые разделены продольной впадиной.
- Олимпийский лоб — неестественно выпуклый и высокий лоб.
- Симптом Авситидийского — утолщение грудинного конца правой ключицы.
- Симптом Дюбуа — укороченный (инфантильный) мизинец.
- Саблевидная голень — характерный симптом позднего врождённого сифилиса в виде переднего изгиба большеберцовой кости, напоминающего саблю.
- Зубы Гетчинсона — дистрофия постоянных верхних средних резцов в виде отвертки или бочонка с полулунной вырезкой на свободном крае.
- Диастема Гоше — широко расставленные верхние резцы.
- Бугорок Корабелли — пятый добавочный бугорок на жевательной поверхности первого верхнего моляра.
Может ли сифилис проходить бессимптомно
Скрытая стадия сифилиса — это период, когда видимые признаки сифилиса отсутствуют. Без лечения инфицированный человек продолжает болеть сифилисом, даже если при этом нет никаких симптомов.
Ранним скрытым сифилисом называют сифилис, при котором заражение произошло в течение последних 12 месяцев, поздний скрытым сифилисом — более 12 месяцев назад. Скрытый сифилис может длиться годами [27].
Диагностика
Диагностикой нейросифилиса занимается врач-венеролог. Так как симптомы и формы болезни различны, пациент может быть направлен для обследования также к неврологу, урологу, лору и гастроэнтерологу. Симптомы со стороны сердца или неврологические симптомы являются поводом для проверки на сифилис.
Врач ставит диагноз нейросифилиса, учитывая три обязательных параметра: клиническую картину, положительные результаты анализа на сифилис и изменения в цереброспинальной жидкости.
Важно! Все пациенты с выявленным сифилисом в обязательном порядке должны сдать анализ ещё и на ВИЧ-инфекцию. А ВИЧ-инфицированным необходимо регулярно проверяться на сифилис.По статистике, около половины пациентов с диагнозом “нейросифилис” являются ВИЧ-положительными.
Лабораторная диагностика определяет, насколько сильно сифилитический процесс проник в нервную систему. Для этого проводят серологические исследования крови и ликвора (спинномозговой жидкости). Эти исследования обнаруживают антитела, вырабатываемые иммунной системой в ответ на проникновение в организм возбудителя болезни.
Взятие ликвора на анализ осуществляют с помощью люмбальной пункции. Процедура состоит в введении специальной иглы в позвоночный канал в области поясницы.
Важно! Люмбальная пункция — безопасная процедура. Прокол осуществляется ниже спинного мозга, поэтому при стандартных условиях выполнения люмбальной пункции повреждение спинного мозга исключено.
Серологические исследования (или реакции) включают нетрепонемные и трепонемные тесты.
При проведении нетрепонемных тестов во взятых у пациента образцах выявляют антитела, которые образуются в ответ на липиды трепонемной оболочки. Такие тесты являются скрининговыми и представляют собой эскпресс-тесты.
К нетрепонемным тестам относят:
- РСКк — реакцию связывания комплемента с кардиолипиновым антигеном;
- RPR (Rapid Plasma Reagins) — тест быстрых плазменных реагинов;
- РМП — реакцию микропреципитации.
Результаты нетрепонемных тестов можно получить быстро, такие анализы легки в исполнении, но часто дают ложные результаты. Поэтому их назначают вкупе с более сложными и точными трепонемными тестами, в которых антигеном является сама бледная трепонема.
К трепонемным тестам относят:
- РИФ — реакцию иммунофлюоресценции с цельным ликвором;
- РИБТ (или РИТ) — реакцию иммобилизации бледных трепонем;
- ИФА — иммуноферментный анализ;
- РСКт — реакцию связывания комплемента с трепонемным антигеном;
- РПГА — реакцию пассивной гемагглютинации;
- ИБ — иммуноблоттинг.
Самый высокий показатель диагностической чувствительности среди нетрепонемных тестов имеет РМП. Трепонемные тесты ликвора ИФА, РПГА, ИБ, РИФ, РИБТ, в свою очередь, показывают 100% чувствительность при анализе на менинговаскулярный сифилис.
Министерство здравоохранения Российской Федерации рекомендует при первичном обследовании проводить два скрининга: РМП (или её модификация: RPR, TRUST, VDRL) и в случае положительного результата — ещё и любой трепонемный тест (РПГА, ИФА, КСР, РИФ, РИТ).
В мировой практике известен ещё тест Исследовательской лаборатории венерических заболеваний (VDRL — Veneral Diseases Research Laboratories).
При необходимости для уточнения формы нейросифилиса врач назначает компьютерную томографию и магнитно-резонансную томографию.
СОВРЕМЕННЫЙ ПОДХОД К ДИАГНОСТИКЕ И ЛЕЧЕНИЮ НЕЙРОСИФИЛИСА
Е. Г. Кожанова
В. А. Куташов
ГБОУ ВПО ВГМУ им. Н.Н. Бурденко Минздрава России, кафедра психиатрии и неврологии ИДПО
Россия, г. Воронеж
Аннотация.
Нейросифилис – хроническое прогрессирующее специфическое поражение центральной, периферической, вегетативной нервной системы, проявляющееся специфическим процессом в оболочках и сосудах головного и спинного мозга, образованием гумм, вовлечением в патологический процесс первично вещества головного и спинного мозга в поздние сроки заболевания [1].
В настоящее время в России и за рубежом эпидемиологическая ситуация характеризуется увеличением регистрации числа случаев нейросифилиса. В Российской Федерации результатом отдаленных последствий эпидемии сифилиса, наблюдавшейся в 90-х годах XX века, явилось формирование новых случаев нейросифилиса за счет скрытых, как поздних, так и неуточненных форм сифилитической инфекции, которые в настоящее время имеют тенденцию к росту. Несвоевременность выявления поражений нервной системы может способствовать развитию поздних форм нейросифилиса, что вызывает необходимость совершенствования существующих подходов к диагностике нейросифилиса [2, 3].
В данной статье рассматриваются вопросы этиологии, патогенеза нейросифилиса, особенности клинического течения данного заболевания. Более подробно рассматриваются вопросы инструментальной и лабораторной диагностики, а так же лечения сифилиса центральной нервной системы на разных стадиях.
Ключевые слова:
нейросифилис, патогенез, клиническая картина, диагностика, лечение.
Этиология и патогенез.
Все формы нейросифилиса развиваются вследствие проникновения в сосуды, оболочки и вещество нервной ткани (гематогенным и лимфогенным путем) возбудителя сифилиса Тraeponema pallidum. В начальных стадиях заболевания преобладает гематогенная диссеминация: возбудитель уже через несколько часов после заражения поступает в кровь и фиксируется в клетках эндотелия кровеносных сосудов, а оттуда в лимфатических капиллярах периневральных пространств, оболочках нервов и, наконец, в субдуральных и субарахноидальных пространствах. Лимфогенное проникновение является основным, но происходит позднее и медленнее, при этом из лимфатических узлов возбудитель попадает в периневральную зону периферических нервов и спинномозговые корешки, а оттуда в субдуральные и субарахноидальные пространства. Очутившись в мягких мозговых оболочках, уже сенсибилизированых гематогенной генерализованной инфекцией, бледная трепонема вызывает в них гиперергическое воспаление с выраженными экссудативными явлениями. Затем по мере изменения реактивности ретикулоэндотелиальной ткани оболочек в картине воспаления начинают преобладать пролиферативные и рубцовые процессы. Наряду с оболочками инфекция поражает сосуды нервной системы, периневрий и эндоневрий корешков и периферических нервов, т.е. весь мезенхимный аппарат нервной системы. С течением времени вырабатывается местный иммунитет и мезенхима теряет способность задерживать бледные трепонемы, обезвреживая их. Тогда последние проникают в паренхиму центральной нервной системы, вызывая дегенеративные изменения. При этом развиваются заболевания с непосредственным поражением вещества головного и спинного мозга в отличие от ранних форм, характеризующихся поражением оболочек и сосудов нервной системы. Сифилитический менингит может развиваться уже в первичном (редко) и вторичном периодах. Характерные неврологические симптомы, объединяемые термином «нейросифилис», развиваются при третичном сифилисе [4].
Классификация сифилиса нервной системы по МКБ
· А50.4 Поздний врожденный нейросифилис
· А52.1 Нейросифилис с симптомами
· А52.2 Асимптомный нейросифилис
· А52.3 Нейросифилис неуточненный
Особенности клинического течения нейросифилиса.
Особенностью клинического течения нейросифилиса на современном этапе считают малосимптомность проявлений и атипичность течения заболевания. По данным литературы, на протяжении последних десятилетий произошла эволюция клинической картины и течения сифилиса, которая укладывается в понятие «патоморфоз». На изменение клинической картины нейросифилиса последних десятилетий указывают многие авторы. Дж. Хотсон, сравнивая частоту встречаемости прогрессивного паралича и спинной сухотки с данными «допенициллинового периода», отметил уменьшение частоты данных форм нейросифилиса не менее чем в 10 раз. В качестве возможной причины снижения частоты поздних манифестных форм сифилиса авторы рассматривают не только влияние активной химиотерапии (введение в арсенал противосифилитических средств – пенициллина), но и употребление населением антибиотиков в связи с интеркуррентными заболеваниями [2].
По данным некоторых современных зарубежных авторов, при осуществлении ликвородиагностики у больных скрытыми формами сифилиса в 25-30% случаев устанавливается диагноз асимптомного нейросифилиса, нередко встречаются больные нейросифилисом с первичной манифестацией в виде ишемического инсульта. Достаточно часто встречаются сообщения об увеличении числа больных с симптомами нарушения психики при поздних формах нейросифилиса и поражением зрительного нерва [2, 4, 5].
Клинические формы, возникающие в течение первых 3-5 лет после заражения, относят к раннему нейросифилису. Общим для них является поражение тканей мезенхимного (мезодермального) происхождения – сосудов, оболочек мозга, поэтому ранний нейросифилис называют еще менинговаскулярным. Поздний нейросифилис возникает спустя 10-25 лет после первичного заражения. При нем поражается паренхима головного и спинного мозга, т.е. ткани эктодермального происхождения, так называемый паренхиматозный сифилис. Выделяют следующие клинические варианты раннего и позднего сифилиса:
Ранний нейросифилис: сифилитический менингит, менингоэнцефалит, менингомиелит, менингоэнцефаломиелит, моно- и полиневрит, эндартериит, гумма головного и спинного мозга.
Поздний нейросифилис: сифилитическая миелопатия (спинная сухотка), сифилитическая энцефалопатия (прогрессивный паралич), миатрофический спинальный сифилис, спинномозговой спастический паралич Эрба [4, 6].
Инструментальная и лабораторная диагностика.
Одной из особенностей современного течения сифилитических поражений нервной системы является преобладание стертых, атипичных, малосимптомных и серонегативных форм. Это связывают с измененной реактивностью организма человека и эволюцией патогенных свойств самого возбудителя. В таких случаях требуется особенно тщательное лабораторное исследование крови и ликвора, которое всегда играло большую роль в диагностике любых форм сифилиса. Ввиду отсутствия типичной картины и патогномоничных клинических вариантов серологическое обследование становится ведущим методом [4, 7].
В целом диагностика нейросифилиса требует наличия 3 критериев:
1. Положительные нетрепонемные и/или трепонемные реакции при исследовании сыворотки крови.
2. Неврологические синдромы характерные для нейросифилиса.
3. Изменения цереброспинальной жидкости (положительные серологические реакции, воспалительные изменения ликвора с цитозом свыше 10/ мкл и содержанием белка свыше 0,6 г/л). Компьютерная томография, магнитно-резонансная томография, магнитно-резонансная ангиография головного мозга при нейросифилисе хотя и не позволяют установить специфичность процесса, однако дают возможность определить его локализацию, размер и служат, главным образом, для исключения других заболеваний [2, 8].
В диагностике нейросифилиса большое значение придается иммунологическим методам исследования ЦСЖ.
Нетрепонемные тесты.
В России для исследования ЦСЖ при диагностике нейросифилиса продолжительное время используется нетрепонемный тест-реакция связывания комплемента (РСК). Сравнительное изучение диагностической значимости различных иммунологических тестов при исследовании ЦСЖ у больных нейросифилисом показало более высокие результаты диагностической эффективности реакции микропреципитации (РМП) РСК.
Трепонемные тесты.
В связи с невысокой чувствительностью нетрепонемных тестов при диагностике НС широко используются различные трепонемные тесты. В России для специфической диагностики сифилиса применяется РИФ с цельным ликвором (РИФц). В целом значение данной реакции в диагностике нейросифилиса оценивается достаточно высоко. Однако положительные результаты РИФц не обязательно могут быть связаны с нейросифилисом, так как позитивность реакции может быть следствием проникновения сывороточных антитрепонемных антител в ЦСЖ при повышении проницаемости гемато-энцефалического барьера, а также при попадании в ЦСЖ крови во время проведения люмбальных пункций, но отрицательные результаты РИФц исключают нейросифилис.
Многими авторами сообщалось о возможности применения для диагностики нейросифилиса иммуно-ферментного анализа (ИФА). В соответствии с действующим приказом Минздрава РФ № 87 от 26.05.2001 г. «О совершенствовании серологической диагностики сифилиса» ИФА может быть использован для исследования ЦСЖ с целью диагностики нейросифилиса.
Также в России при диагностике нейросифилиса в соответствие с действующим в России приказом Минздрава РФ № 87 от 26.05.2001 г. используется реакция иммобилизации бледных трепонем (РИБТ). По данным некоторых авторов, положительные результаты РИБТ с цереброспинальной жидкостью с большой вероятностью свидетельствуют о сифилитическом поражении центральной нервной системы, но отрицательные результаты не исключают наличия нейросифилиса, что объясняется низкой концентрацией иммобилизинов в ЦСЖ. В последние годы применение РИБТ ограничивается ввиду необходимости содержания вивария, сложности проведения реакции и учета результатов. За рубежом РИБТ используется только в научно-исследовательских целях.
Некоторыми зарубежными исследователями показана возможность использования полимеразной цепной реакции (ПЦР) для выявления нуклеиновых кислот бледной трепонемы в ЦСЖ для диагностики нейросифилиса, однако чувствительность ПЦР с ЦСЖ оказалась низкой, и метод не нашел широкого практического применения [2, 4, 7, 8].
Лечение.
Специфическое лечение нейросифилиса проводят с целью микробиологической санации пациента путем создания трепонемоцидной концентрации пенициллина в ЦСЖ — 0,018 мкг/мл. В соответствии с клиническими рекомендациями предусматривается лечение больных ранним нейросифилисом и лечение больных поздним нейросифилисом. В основе этой терапии лежит назначение 10 млн. ЕД бензилпенициллина натриевой соли кристаллической (БНСК) внутривенно капельно 2 раза в сутки ежедневно (или внутривенное струйное введение БНСК, с разделением суточной дозы 12 млн. – 24 млн. ЕД на 6 инъекций) при ранних формах – 14 дней, при поздних формах – 2 повторных курса по 14 дней с интервалом в 2 недели [7, 9, 10]. Обращает на себя внимание использование в качестве препарата выбора водорастворимой формы пенициллина – бензилпенициллина натриевой соли кристаллической. В настоящее время применение БНСК единодушно поддерживается всеми отечественными и зарубежными исследователями из-за ее способности лучше (по сравнению с дюрантными пенициллинами) проникать через гематоэнцефалический барьер (ГЭБ) и санировать нервную систему. Состояние ГЭБ при сифилисе (при отсутствии провоцирующих и коморбидных факторов) характеризуется как «флюктуирующее» – от повышенной проницаемости при раннем нейросифилисе до нормальной или пониженной проницаемости в поздних («выгоревших») стадиях.
Показателем состояния ГЭБ при сифилисе является содержание клеток и белка в ЦСЖ – повышение белково-клеточных параметров ЦСЖ соответствует повышенной проницаемости ГЭБ. В этой связи дискутабельным представляется пероральное применение в качестве меры для предотвращения реакции обострения преднизолона 50-90 мг в первые 3-5 дней пенициллинотерапии или в течение всего курса специфического лечения, так как хорошо известны мембраностабилизирующие свойства глюкокортикостероидов, снижающие проницаемость ГЭБ [4, 9, 10].
В настоящее время проводятся исследования по комбинированному применению осмодиуретиков (маннитола) и пенициллина в условиях временного осмотического «прорыва» ГЭБ, что позволяет добиться уверенной санации центральной нервной системы [9].
Реакция на лечение признается адекватной, если через 6 мес. после его завершения число клеток в ЦСЖ нормализуется, а концентрация белка (если исходно она была повышена) снижается. В последующем рекомендуется повторно исследовать ЦСЖ с интервалами 6 месяцев на протяжении 2 лет. Весь этот период число клеток в ЦСЖ должно оставаться нормальным, а концентрация белка – неуклонно снижаться.
Наилучшим эффектом считается отсутствие прогрессирования заболевания и восстановление нормальных показателей клеточного состава и белка в ЦСЖ. Считается, чем раньше начата пенициллинотерапия и чем менее выраженными были проявления паренхиматозного нейросифилиса на момент лечения, тем лучше прогноз. Снижение зрения, развитие слепоты, психические отклонения, нарушение локомоторных функций и опорно-двигательного аппарата, как правило, вызывают стойкую инвалидизацию пациентов [9, 10].
Литература:
1. Болезни нервной системы / Н.Н. Яхно, Д.Р. Штульман, П.В. Мельничук. – М., 1995.
2. Нейросифилис: эпидемиология, патогенез, клиника, лабораторная диагностика / Г.Л. Катунин, Л.Е. Мелехина, Н.В. Фриго. — Вестник дерматологии и венерологии. – 2013. – № 5.
3. Сифилитический менингомиелит / Д.Р. Штульман (и др.) / Неврологический журнал. – 1998. – №1.
4. Нейросифилис / Г.И. Мавлютова, О.С. Кочергина, Э.Ф. Рахматуллина / Практическая медицина. – 2014. – №2 (78).
5. Патогенез и современные особенности клинической картины приобретенного сифилиса. Современные проблемы дерматовенерологии, иммунологии и врачебной косметологии / Т.В. Красносельских, Е.В. Соколовский. – 2010.
6. Нейросифилис. От диагноза к лечению. Часть I. Эпидемиология, патогенез, клиника. / М.В. Родиков, В.И. Прохоренков / Вестник дерматологии и венерологии. – 2010. – № 1.
7. Нейросифилис. От диагноза к лечению. Часть II. Эпидемиология, патогенез, клиника. / М.В. Родиков, В.И. Прохоренков / Вестник дерматологии и венерологии. – 2010. – № 2.
8. Нейросифилис. Современные представления о диагностике и лечении / А.В. Самцов. – С.-Петербург: СпецЛит. – 2006.
9. Концентрация пенициллина в спинномозговой жидкости у больных нейросифилисом, получающих стандартную терапию / М.В. Родиков, В.И. Прохоренков / Российский журнал кожных и венерических болезней. – 2008. – № 2.
10. Нейросифилис вернулся / О.В. Колоколов, А.Л. Бакулев, А.М. Колоколова, И.И. Шоломов. / Бюллетень медицинских Интернет-конференций, том 2. – 2012. – № 9.
Сведения об авторе:
Кожанова Евгения Геннадьевна
– врач-интерн кафедры психиатрии и неврологии ИДПО ВГМУ им. Н.Н. Бурденко
Куташов Вячеслав Анатольевич
– д.м.н., профессор, заведующий кафедрой психиатрии и неврологии ИДПО ВГМУ им. Н.Н. Бурденко
E. G. Kozhanova, V. A. Kutashov
CURRENT APPROACHES TO DIAGNOSIS AND TREATMENT OF NEUROSYPHILIS
Summary :
Neurosyphilis — a chronic, progressive specific involvement of the central, peripheral, autonomic nervous system, which manifests itself in the specific process membranes and blood vessels of the brain and spinal cord, forming Gunma involvement in the pathological process of the primary substance of the brain and spinal cord in the later stages of the disease.
Currently in Russia and abroad, the epidemiological situation is characterized by increasing registration numbers of cases of neurosyphilis. In the Russian Federation, the result of long-term effects of syphilis epidemic observed in the 90-ies of XX century was the emergence of new cases of neurosyphilis by hidden as of late and unspecified forms of syphilitic infection, which currently have a tendency to grow. Untimely detection of lesions of the nervous system may contribute to late forms of neurosyphilis, which causes the need to improve existing approaches to the diagnosis of neurosyphilis.
This article discusses the etiology, pathogenesis neurosyphilis, the clinical course of the disease. In more detail questions of instrumental and laboratory diagnostics, as well as at different stages of the treatment of central nervous system syphilis.
Keywords:
neurosyphilis, pathogenesis, clinical manifestations, diagnosis, treatment.
References:
1. Diseases of the nervous system / N.N. Yahno, D.R. Shtulman, P.V. Melnychuk. — M., 1995.
2. Neurosyphilis: epidemiology, pathogenesis, clinic, laboratory diagnostics / G.L. Katunin, L.E. Melekhina, N.V. Frigo. — Journal of Dermatology and Venereology. — 2013. — № 5.
3. Syphilitic meningomyelitis / D.R. Shtulman (et al.) / Neurology journal. — 1998. — №1.
4. Neurosyphilis / G.I. Mavlyutova, O.S. Kochergina, E.F. Rakhmatullina / Practice of medicine. — 2014. — №2 (78).
5. Pathogenesis and modern clinical features of acquired syphilis. Modern problems of dermatology, immunology and medical cosmetology / T.V. Krasnoselskikh, E.V. Sokolovsky. — 2010.
6. Neurosyphilis. From diagnosis to treatment. Part I. The epidemiology, pathogenesis, clinic. / M.V. Rodikov, V.I. Prohorenkov / Journal of Dermatology and Venereology. — 2010. — № 1.
7. Neurosyphilis. From diagnosis to treatment. Part II. Epidemiology, pathogenesis, clinical features. / M.V. Rodikov, V.I. Prohorenkov / Journal of Dermatology and Venereology. — 2010. — № 2.
8. Neurosyphilis. Modern views on the diagnosis and treatment / A.V. Samtsov. — St. Petersburg: SpetsLit. — 2006.
9. The concentration of penicillin in the cerebrospinal fluid of patients with neurosyphilis receiving standard therapy / M.V. Rodikov, V.I. Prohorenkov / Russian Journal of Skin and Venereal Diseases. — 2008. — № 2.
10. Neurosyphilis back / O.V. Kolokolov, A.L. Bakulev, A.M. Kolokolova, I.I. Sholomov. / Medical Internet Conferences Bulletin, Part 2. — 2012. — № 9.
Лечение нейросифилиса
Для лечения сифилиса применяют антибиотики группы пенициллины. Бледная трепонема до сих пор не выработала к ним устойчивость, поэтому антибиотик является основным средством, который назначает врач.
Антибиотик вводят внутривенно или внутримышечно. В качестве вспомогательной терапии применяют гормоны кортикостероиды.
Пенициллины могут давать аллергические реакции в виде отёков или сыпи. Как побочные действия возможны тошнота, рвота, диарея.
Важно! Препараты на основе висмута и йода использовались до открытия и широкого применения пенициллина. Сейчас их практически не применяют: оба препарата вызывают осложнения.
После прохождения курса антибиотиков нужно сдавать контрольные анализы на сифилис на третий и шестой месяцы. Даже если результат оказался отрицательным, врачи рекомендуют сдавать анализ каждый год на протяжении трёх лет после лечения.
Беременным женщинам врач тоже прописывает курс пенициллина. Отсутствие лечения во время беременности может привести к преждевременным родам или внутриутробной смерти плода.
Даже если ребёнок родился без признаков нейросифилиса, рекомендовано провести его обследование.
Для анализа берут кровь ребёнка и кровь матери, а также биоматериал из плаценты или пуповины и с кожи новорожденного. При обнаружении инфекции ребёнок также получает пенициллин внутривенно или внутримышечно.
Лечение
Лечебный курс разрабатывается на основании результатов диагностики и состояния здоровья пациента. Основной лекарственный препарат в данном случае – пенициллин, который может быть заменен другими антибиотическими препаратами. Также пациенту рекомендован прием:
- кортикостероидов;
- глицина;
- витаминных комплексов;
- ноотропов для стимуляции мозговой деятельности;
- лекарственных средств для укрепления сосудов и стимуляции кровообращения;
- общеукрепляющих препаратов.
Указанное сочетание усиливает лечебный эффект и способствует более быстрому устранению симптомов заболевания.
Последствия, прогноз
Нейросифилис можно вылечить антибиотиками, но многие из его последствий необратимы.
При тяжёлой форме болезни признаки удачного лечения обычно ограничиваются лишь частичным восстановлением функций организма.
Исключение составляют лёгкие формы болезни: бессимптомный нейросифилис и менингитный нейросифилис, выявленные на ранних стадиях. В этом случае излечение бывает полным.
Менинговаскулярный сифилис часто становится причиной острого нарушения мозгового кровообращения (инсульта). Объем и сроки восстановления после нарушения мозгового кровообращения индивидуальны в каждом случае.
Врожденный сифилис характеризуется высокой летальностью. По данным ВОЗ, в 2021 году он стал одной из главных причин смерти новорождённых. Всего было зафиксировано 200 000 смертельных случаев.
Важно! Нейросифилис, так же как и сифилис, не способствует выработке иммунитета от повторного заражения.
Диагностика нейросифилиса
Ранний нейросифилис диагностируется на основании характерных симптомов с положительными анализами на инфекцию. Для выявления болезни широко используется реакция Вассермана, реакция иммобилизации бледных трепонем (РИБТ), иммуноферментный анализ (ИФА), полимеразная цепная реакция (ПЦР).
Поздний нейросифилис определить труднее, так как более чем в половине случаев возбудитель в свободной форме в крови больного отсутствует. Реакции Васермана, РИБТ могут быть отрицательными. Данные МРТ, МСКТ фиксируют неспецифические изменения в головном мозгу. Однако квалифицированный специалист в состоянии отличить их от других похожих симптомов. Положительные тесты на сифилис в прошлом могут помочь в диагностике.
Большинство форм нейросифилиса диагностируются при анализе спинномозговой жидкости. Лейкоциты и лимфоциты в большом количестве в ней и отсутствие выраженной симптоматики менингита — характерный симптом нейросифилиса.
Профилактика
Профилактика сифилиса сводится к недопущению инфицирования. Чтобы снизить риск заражения, следует:
- Заниматься защищённым сексом (презервативы не дают 100-процентной гарантии от заражения заболеваниями, передающимися половым путём). При частой смене партнёров хотя бы раз в год проходить обследования.
- Состоять в моногамных отношениях с одним проверенным партнёром.
- При подозрении на заражение немедленно обратиться к врачу для обследования.
Правильная профилактика и забота о собственном здоровье помогут не допустить заболевания или справиться с его последствиями.
Осложнения и профилактика нейросифилиса
Если нейросифилис не был вовремя обнаружен, то пациенту грозят серьезные проблемы со здоровьем. Вот только несколько заболеваний, которые развиваются при отсутствии должного лечения:
- парапарез нижних конечностей;
- тугоухость;
- слабоумие;
- менингеальные и паренхиматозные гуммы.
Поскольку болезнь развивается на базе обычного сифилиса, можно рекомендовать следующие профилактические меры для его предотвращения:
- предпринимать все необходимое, чтобы случайно не заразиться сифилисом;
- при поражении организма бледной трепонемой регулярно посещать врача и контролировать состояние организма.
Для того, чтобы быть уверенным в отсутствии возбудителей сифилиса в организме, лучше всего регулярно (1 раз в год) сдавать анализ крови в специализированных лабораториях.